照護線上已經介紹過不同種的膿瘍,像是最常見的皮膚膿瘍,讓人屁股很痛的肛門膿瘍,扁桃腺膿瘍,胸腔積膿,或新手媽媽餵奶時發現乳房膿瘍。今天我們來看看肝臟的膿瘍問題。
是的,肝也會化膿。早從西方醫學的老祖宗希波克拉底時代,就曾經描述肝膿瘍的疾病。大家都吃過豬肝,知道肝臟實質挺密實的,若於肝臟實質中出現一包充滿膿瘍的空間,就稱為肝膿瘍。

相較於世界上其他國家肝膿瘍的低發生率,台灣屬於肝膿瘍發生率較高的國家。到1990年附近時,肝膿瘍的死亡率還高達七、八成。隨著治療技術進化與藥物改良,目前雖然死亡率降低一些,約在一成到四成之間,仍是個無法等閒視之的棘手疾病。
哪些人容易罹患肝臟膿瘍呢?首當其衝的是糖尿病患者。據研究,肝臟膿瘍的病人裡,同時有糖尿病問題的佔了三分之一。而且,糖尿病患者容易有多發性的肝膿瘍,代表膿瘍不僅一處。

肝臟本身不好,像有肝硬化、肝癌的患者,肝膿瘍的機會也比一般人還高。另外就是平時免疫力不好,正在接受化療、服用免疫抑制劑等的患者。年紀大、性別為男性的患者會比年輕人、女性更容易罹患肝膿瘍。還有一項值得提起的是,使用氫離子幫浦阻斷劑PPI胃藥的人比較容易得到肝膿瘍。為什麼呢?當我們使用史上最強胃藥PPI時,目標是要抑制胃酸、減少潰瘍、食道逆流等不舒服,然而身體少了胃酸來殺死細菌後,卻也增加了腹腔內感染的機會呢!
要討論為什麼會發生肝膿瘍時,可以分成三種來源,分別是感染性、腫瘤性、和醫源性。
感染性肝膿瘍
可以來自周遭組織局部感染的擴展,或從血液循環而來。當肝臟受到穿刺性外傷或鈍挫傷,由外界細菌侵入肝臟組織,就可能帶來後續膿瘍發生。而肝臟同時有從肝臟動脈而來的全身循環,也有肝門靜脈循環系統,兩者都可能由血液循環帶來細菌。
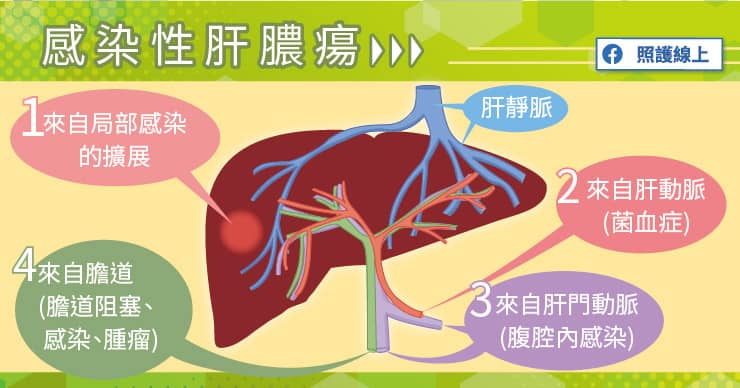
感染性的肝膿瘍之中,細菌性感染問題佔了最多數,原本最多的致病菌是大腸桿菌Escherichia coli,但在亞洲,許多糖尿病患者罹患的肝膿瘍致病菌是克雷伯氏肺炎菌Klebsiella pneumoniae,千萬要注意。另外阿米巴原蟲感染或念珠菌感染也是肝臟膿瘍的致病原。
腫瘤性肝膿瘍
第二個可能造成肝膿瘍的原因是腫瘤性的。因為當肝臟裡面長了腫瘤,可能因為腫瘤組織爛掉而變成膿瘍,腫瘤組織受到了感染,或治療腫瘤後的併發症。
這是什麼意思呢?像原發性的肝癌長到一定程度後,中央的組織會開始壞死,壞死的組織就容易受到感染而產生膿瘍,因此有部分患者被診斷為肝癌時,是因為先腹痛發燒,被發現有肝膿瘍,才注意到原來自己罹患了肝癌!
另外,肝癌治療方式很多樣化,若是用栓塞方式或射頻治療肝癌,代表是栓塞切斷肝癌組織的血流,或深入器械破壞肝癌組織,並不是開刀取出整個腫瘤,因此腫瘤還留在患者體內,在肝癌組織持續壞死的過程中,也可能出現肝膿瘍感染這樣的併發症。
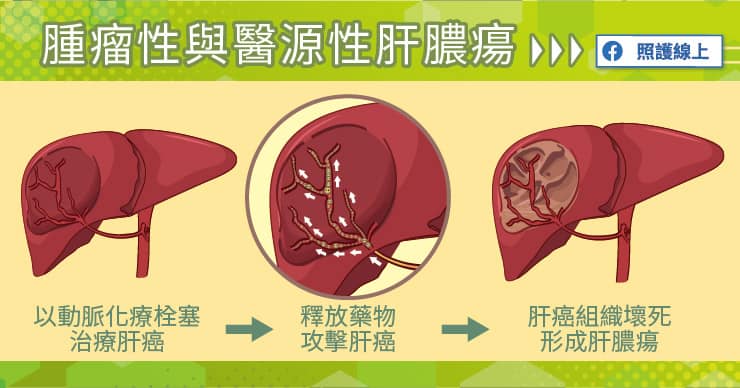
醫源性肝膿瘍
最後提到醫源性的肝膿瘍。我們前面提到肝癌的栓塞治療、射頻治療有機會導致肝膿瘍,這也可以算是醫源性的肝膿瘍。另外,若患者發生膽道阻塞的問題,臨床上治療方式包括了放置膽道支架,切開膽道開口的括約肌、做腸道膽道接口等,這些方式也可能讓細菌往回跑,跑往肝臟造成肝膿瘍。
不管是哪種肝膿瘍,大家都得了解,肝膿瘍是個致死率不低的疾病,不要掉以輕心。然而罹患肝膿瘍會有哪些症狀呢?患者通常是表現全身倦怠、偶有寒顫、發燒、腹痛、噁心等不具特異性的症狀,患者常常是不舒服一星期後才會想找醫師診治,也很難靠著症狀來診斷肝膿瘍,抽血結果也不具特異性,通常都要做到影像檢查,包括腹部超音波或腹部電腦斷層,才會真正找到問題所在。
治療上要併用藥物治療與引流。如果膿瘍直徑介於3公分以內,只要知道致病菌是哪一隻,單用抗生素藥物殺死細菌通常就足夠了。然而治療時間長,常要靜脈注射抗生素二至三周,再輔以口服抗生素數周,才能完整治療。
若膿瘍體積更大,需要用引流的方式將肝膿瘍帶離身體。醫師會在超音波或電腦斷層的導引下,放置俗稱「豬尾巴」的引流管並固定,讓在接下來幾天裡肝膿瘍髒東西可以持續從管路流出體外。開刀引流治療則是另一個選項。
總結來說,大家得知道幾件事情:
◆ 肝膿瘍發生率不高,但致死率高。
◆ 肝膿瘍容易發生在糖尿病、肝硬化、肝腫瘤的患者身上。
◆ 肝膿瘍不容易靠症狀診斷,通常需要影像學的輔助。
◆ 早期診斷才能幫助提升治療效果。醫師會依據膿瘍大小與分布來決定要不要引流,並使用適當的抗生素。



