
定期大腸鏡檢查加上息肉切除,是目前預防大腸癌最好的方式。隨著無痛大腸鏡普及,人們對檢查的接受度愈來愈高;不過息肉切除畢竟屬於侵入性治療,還是有存在風險;對於後續照護,甚至保險申請,也是很多人關心的內容。
今天我們來回答一些關於大腸息肉切除常見的問題,希望能讓大家不再害怕,並清楚後續照顧,讓更多需要的患者,都能寬心接受適當的檢查與治療。
1. 大腸息肉需要全部切掉嗎?
答案是:端看息肉的性質。
大腸裡面最常見的息肉有兩大類,一類稱為腺瘤性息肉(adenoma),另一類則是增生性息肉(hyperplastic polyp)。而腺瘤中還有一群很特別的存在叫做「鋸齒狀腺瘤」(sessile serrated adenoma),看看下面的圖,有沒有發現鋸齒狀腺瘤和增生性息肉長得很像?
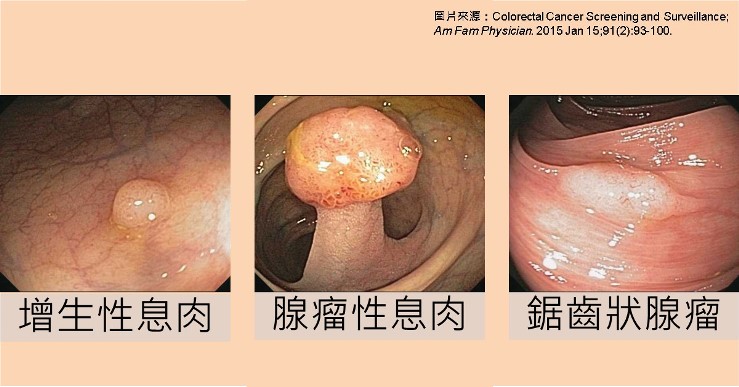
事實上,醫界也是在最近的二十年以內才把兩者分開來;但重點是:腺瘤隨時間可能會變成大腸癌,所以必須要盡量處理掉。而增生性息肉不會變化,有時候還非常多顆,密密麻麻,全部拿掉不實際也不必要。
經由外觀、位置、大小以及其他影像強化的設備,能準確的分辨絕大多數息肉的性質;當然若有疑慮的時候,檢查醫師通常會選擇移除掉。例外的狀況是清腸狀況不佳、或是判斷風險較高、以及可能無法單純由內視鏡切除乾淨,可能選擇暫時不動,另選適合的方式處理。
2. 切息肉會不會痛?一次最多能夠切幾顆?
基本上切除大腸息肉這個動作,不會有任何感覺。做大腸鏡如果會覺得不適,主要是和過程中的焦慮與鏡身進入時腸子的拉伸與扭結有關。腸胃道的神經位在較深的肌肉層,息肉切除一般只在表層的組織,所以不會有額外的痛楚。
理論上一次切掉幾顆息肉都可以,但實際上,切太多顆息肉勢必會拉長檢查時間,增加患者的不適;即使是麻醉大腸鏡,麻醉時間過長也將增加不必要的風險。其次太多處傷口,未來出血或併發症的機會可能也會增加。雖然醫師也希望盡量在同一次檢查中徹底幫患者處理,但必須考慮這些因素。
實務上如果初次檢查發現多顆息肉,您的醫師在檢查前(麻醉大腸鏡)或檢查中(非麻醉)會與您確認處理到什麼程度,通常一次處理個三、五顆已經不少。如果本次大腸鏡就是為了治療前次發現的息肉,則就另當別論,應會盡量徹底處理。
3. 大腸息肉怎麼切?保險如何申請?
「大腸息肉怎麼切?」似乎是醫師才需要關心的事,但卻常常有人好奇地問起,甚至還與申請保險有關!大致來說,根據息肉不同的形狀與大小,有兩種最主要的方式把息肉拿掉。
第一種方式,是用切片夾去夾掉(biopsy)。一般對於較小的息肉(通常小於 0.5公分),用切片夾是最簡便的方式。
第二種方式所謂的息肉切除術(polypectomy),健保規定必須要大於 0.6公分的大腸息肉才准予施行,所使用的器械也略有不同,是用一個鐵線圈(snare)套住息肉把它取下。
傳統的切除是熱切除,線圈套住以後,接上電燒機利用熱能切除,傷口會是一道白痕;後來有人發現,對於不那麼大的息肉,可以直接用線圈套住,必要時輕輕一拉就斷了,這叫做冷切除。國外已經很廣泛的併用冷切除與熱切除,而國內也愈來愈多醫師使用。
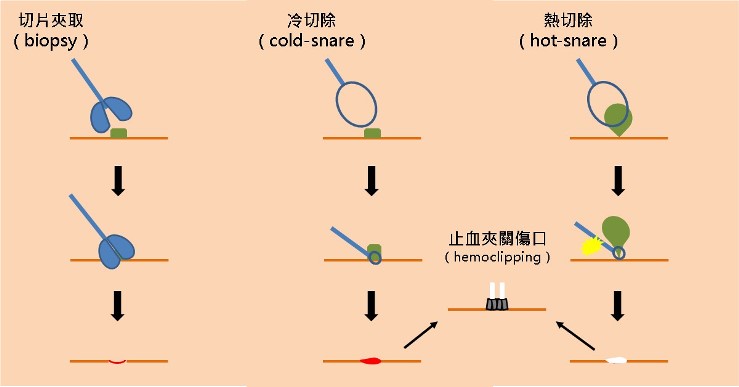
「切片」和「切除」只有一字之差,但英文完全不同,並且由於牽涉到健保局的申報及病歷的誠實記載,醫師開立診斷文件時不能含糊,必須分得很清楚。有些保險公司只給付「息肉切除」,而不給付「息肉切片」;有些保險公司兩者都給付,建議您申請診斷書前務必向公司與業務詢問清楚,別以為醫師在為難您喔!
4. 大腸息肉切除有什麼風險?
常見的息肉切除併發症有兩種:出血與大腸穿孔。
傷口難免會流血,因此所謂出血是指需要當場治療或到急診甚至住院留關的情況。對於一公分以下的息肉,出血的風險大約2%左右,但對於更大或某些特殊形態的息肉,出血機率會增加。
大腸穿孔是更嚴重的併發症,有時甚至要緊急手術,所幸在有經驗的醫師小心操作下,發生大腸穿孔的機率低於千分之一;隨著內視鏡技巧進步,內視鏡醫師發現傷口較深可以直接用止血夾關住避免出血或穿孔,現代的息肉切除已經是相當安全成熟的治療。
對成熟的內視鏡醫師來說,切完當下即使流血較多也能夠利用各種方式止血。比較麻煩的是偶而會遇見延遲性出血,雖然發生的機會不高,但切除後的幾個小時甚至一兩周都可能發生,患者往往必須因此跑急診或住院,對醫病雙方都是很大的壓力。
延遲性出血的原因可能是患者用力導致傷口破裂,也可能是電燒後表面的死皮脫落,血管露出表面所導致;目前防止延遲出血最好的方式是對於高風險的傷口,預防性用止血夾關住(切息肉時健保不給付,須要自費),隨著傷口慢慢癒合,一周之後夾子會自行掉落排出,不必擔心它留在體內。
5. 大腸息肉切除後要注意什麼?
一般而言,如果單純「切片」,傷口較小,通常很少會有什麼狀況。至於「息肉切除」因為傷口較大,要注意的事情較多。最重要的應該是三到七天內不要劇烈運動以及提重物,避免腹壓上升使傷口破裂出血;如果傷口較大,您的醫師與護理師可能還會指示您先清流質飲食一、兩天,以防短時間內再度出血,可以隨時展開內視鏡止血。
至於搭飛機的部分,建議至少要休息 24小時等腸內氣體完全吸收較保險,這也是航空醫學會的建議。實務上許多單位會衛教「一週」不要搭飛機,理由是跟搭飛機會提行李(重物!),以及萬一運氣不好在飛機上發生延遲出血,肯定相當困擾。
延伸閱讀
1. 多久做一次大腸鏡,才算剛剛好?
2. 糞便潛血檢查陽性,重做一次行不行?



