
當一個小孩發高燒,手腳腫腫的,眼睛超紅充滿血絲,任誰看都會覺得:「啊,這次感冒這麼嚴重啊?!」然而,這次我們要討論的,可不是一般的小感冒,而是「血管發炎」導致的「川崎氏症(Kawasaki disease)」。
川崎氏症通常影響小於五歲的兒童,而且此病容易發生在東亞。大家看看這個病名大概就猜得到!日本小兒科醫師川崎富作從1961年就開始注意到這些不尋常的患者,但剛開始在學會報告時,資深醫師們並不相信這是個「新疾病」。直到於川崎醫師1967年提出了一份共50名案例的論文,用生動的文字詳細說明患者症狀,並以手繪圖記錄患者紅疹。此文一出,日本各地的醫師紛紛回應:「是啊,我也有看過類似這樣的案例。給抗生素也不改善,小孩還是一直發燒。」過了幾年,由眾醫師組成的委員會才證實此病症起因於「全身血管的發炎」,而非感染,並命名為「川崎氏症」。
川崎氏症的症狀
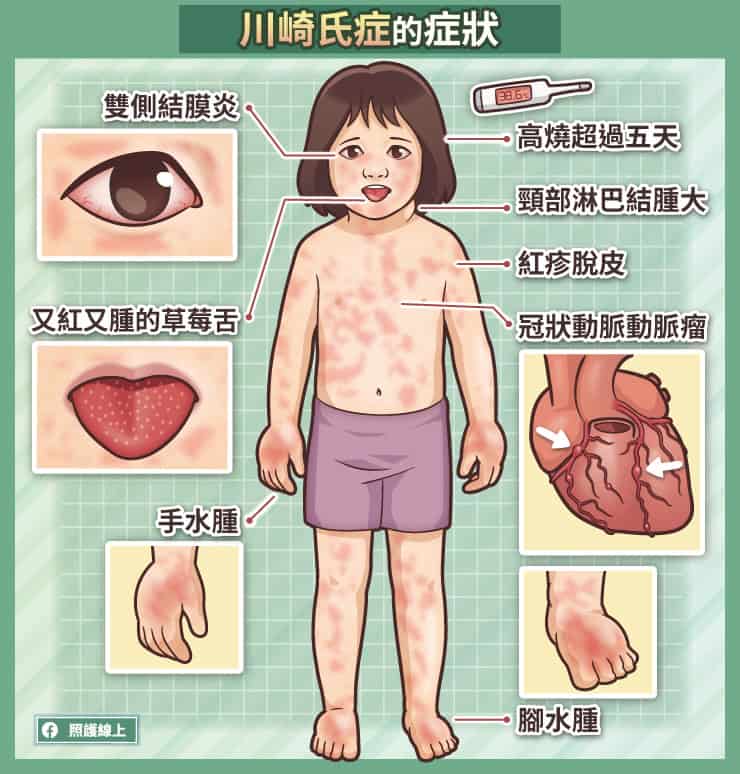
川崎氏症的特色是高燒不斷,一燒起來都是攝氏39度到40度之間,就算看了醫生,服用了一些像普拿疼、布洛芬等退燒藥物,或是使用抗生素,也沒辦法真正退燒。
緊接著高燒的則是眼睛紅,但是不會痛,也沒有太多分泌物。然後家長也會注意到小孩的口腔變化。舌頭變紅、變腫,而且舌頭上一點一點的突起也很明顯,於是被稱為「草莓舌」。嘴巴的黏膜腫脹發紅還會裂開、出血。
醫師檢查時,可以在患者脖子處摸到腫大的淋巴結,但這些腫大的淋巴結很少造成疼痛。燒到第五天的時候,患者的手掌、腳掌、和私密處皮膚都可能起紅疹,到第二個星期時手指、腳趾會脫皮。
川崎氏症的特色
需要強調的是,雖然高燒不斷,但川崎氏症並不是個傳染病,不會一個人得病後就傳染給身邊的其他人。川崎氏症起因於身體的免疫反應。帶有某些基因遺傳的患者在遭受到一個小的感染源後,誘發了身體連串的免疫反應,攻擊中型血管後導致血管發炎。
身體到處都有血管,因此川崎氏症影響的範圍會很廣。最主要的併發症出現在心臟,心臟可能出現冠狀動脈動脈瘤與心肌炎,有致死的可能。
川崎氏症的診斷
川崎氏症與猩紅熱、年輕型類風濕性關節炎、麻疹等疾病有些相似的特徵。診斷並不容易,其診斷標準包括了:
發燒大於攝氏39度超過五天,並在以下至少符合四項:
- 雙側結膜炎、眼睛發紅,但沒什麼分泌物
- 又紅又腫的草莓舌,嘴唇紅又乾到出現裂縫
- 頸部淋巴結腫大
- 紅疹脫皮
- 手和腳水腫
- 手指腳趾脫皮
川崎氏症的治療
如果可以的話,當然是盡早治療川崎氏症,才能減少心臟併發症。目前川崎氏症的治療選項是高劑量的阿斯匹林與免疫球蛋白。我們平常絕對不該在小孩身上使用阿斯匹林,這幾乎是唯一一個需要用阿斯匹林治療的小孩疾病,目標是減少發炎與退燒。免疫球蛋白也能減少血管的發炎反應,避免動脈瘤的形成。
小孩在接受適當治療之後,通常在一天內會退燒。沒有治療的話,四分之一患者的冠狀動脈會因發炎而導致動脈瘤產生。但無論如何,在川崎氏症之後務必要在小兒心臟科追蹤檢查,看看是否留有併發症。
在經過新冠COVID疫情的這幾年,出現一些類似川崎氏症的病症,後來被稱為「兒童多系統發炎症候群」,表現就與川崎氏症很像,患者有發燒與嚴重的發炎反應,造成器官受損,且檢查時沒有發現致病的微生物,沒有感染源。此症並不僅限於五歲以下的兒童。總之,若有高燒不退的狀況,務必還是趕緊就醫啊!




