
我們今天來看一個「很難診斷,很難治療,預後極差」的疾病 – 急性腸缺血,有人說的比較白話,稱之為「腸中風」。
那腸缺血,或說腸中風,到底是什麼意思?其實就是指送往腸子的血流狀態是不恰當的,小腸、大腸、或甚至兩者同時就受到了影響,如果持續缺血狀態太久,腸子就開始變黑、壞死。腸子死光光後,身體的主人自然活不了,所以急性腸缺血是個死亡率高,也容易引起醫療糾紛的疾病。
(補充說明:這裡討論的主要為血管問題引發的腸子缺血。腸套疊、腹股溝疝氣、大腸癌等腸阻塞困難而導致的腸缺血就先不討論。)

急性腸缺血容易發生在超過六十歲以上的族群,病人常原本就患有動脈粥狀硬化、糖尿病、及高血壓等其他心血管疾病,或是有心律不整、心臟衰竭、心肌梗塞的問題。甚至還很有可能患者已經因為休克、呼吸衰竭等原因住進加護病房,簡單來說,急性腸缺血通常發生於整體健康狀況並不好的患者身上。年輕一點的病人若帶有心房顫動、吃避孕藥、其他凝血疾病、或使用毒品的話,同樣有機會罹患急性腸缺血。
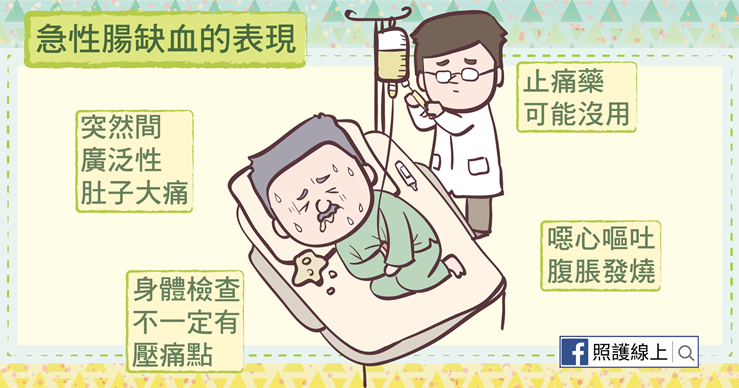
急性腸缺血患者會有突然之間、廣泛性、持續性的肚子大痛,而且痛的程度與身體檢查結果並不成正比。這句話是什麼意思呢?就是說患者一直喊肚子很痛,但在一旁的親友問說哪裡痛,或幫忙按壓肚子時,不一定有特別痛點,甚至壓一壓還不會有壓痛。但患者就是抱著肚子一直叫,說不上來哪裡最痛。甚至到了醫院打止痛藥,還可能沒效,肚子繼續痛。隨時間過去,症狀愈來愈嚴重,患者還會有噁心、嘔吐、肚子脹、發燒、血便等症狀。年紀大一點的人,還會開始神智不清。
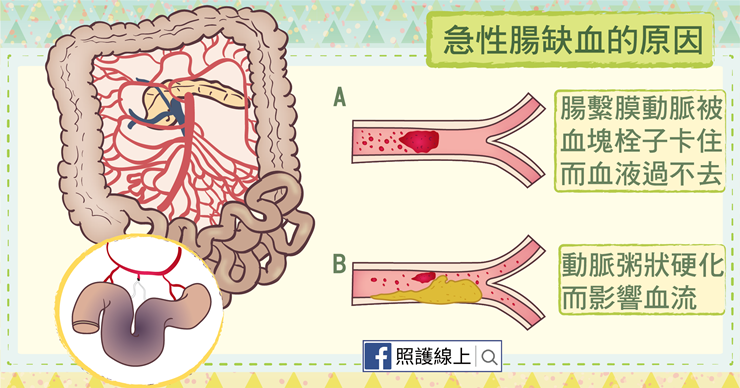
小腸與大腸的血流供應主要來自「上腸繫膜動脈」與「下腸繫膜動脈」的分支,靜脈則多半隨著動脈而行。急性腸缺血發生的位置可以是發生在「動脈」或「靜脈」。問題發生於動脈的患者較多,又可細分成「有阻塞型」和「非阻塞型」。
一種是血流中有心臟打出來的「栓子」血塊,從心臟、主動脈送出來的時候,血管比較粗,還不會造成問題,但隨著送往腸繫膜血管分支、血管逐漸變細之後,栓子就卡在當地,像顆擋路的石頭一樣,血流再也無法往下送至腸子了!當然大家會想知道,為什麼心臟會打出「栓子」?原來像心房顫動、二尖瓣狹窄、心內膜炎產生等疾病,都會擾亂心臟裡的血液流動,形成血塊,這些血塊就會隨血液四處流動,流往哪裡就塞住哪裡,塞到腦,就是腦中風;塞到腸子血管,就是腸子缺血!
有些人則是血管狀況不好,在心臟通往上腸繫膜動脈之間的血管產生動脈粥狀硬化,而有血管狹窄與血栓產生,這些動脈狹窄問題容易發生在腸繫膜動脈分支的較前端,萬一造成急性腸缺血,範圍通常比上一種栓子造成的還要廣。
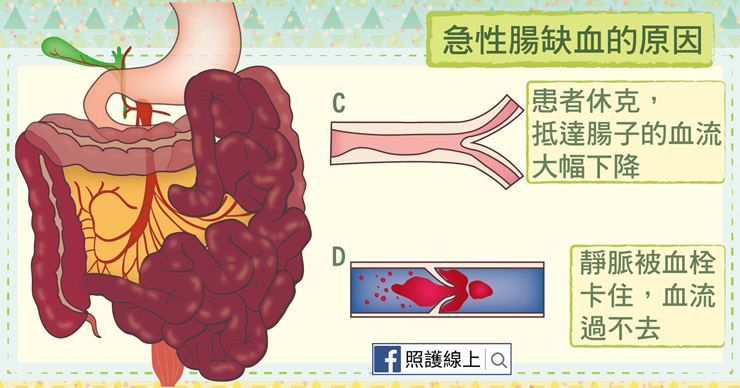
剛剛講的兩種急性腸缺血原因都是算「阻塞型」的,接下來這種問題也出在動脈,但是是「非阻塞型」的。也就是說,患者本身可能已經有心臟衰竭、敗血症休克、出血性休克、或病危患者使用讓血管收縮(來升高血壓)的升壓劑等狀況,因此,抵達腸子的血流突然大幅下降!血流不夠,腸子自然缺血!
第四種狀況是出在靜脈被血栓卡住,血流過不去,這問題容易發生在有血液凝固疾病的患者身上,或現在因為感染、胰臟炎、腫瘤壓迫靜脈或癌症等問題,而使血液更容易凝固,產生靜脈血栓引起的。
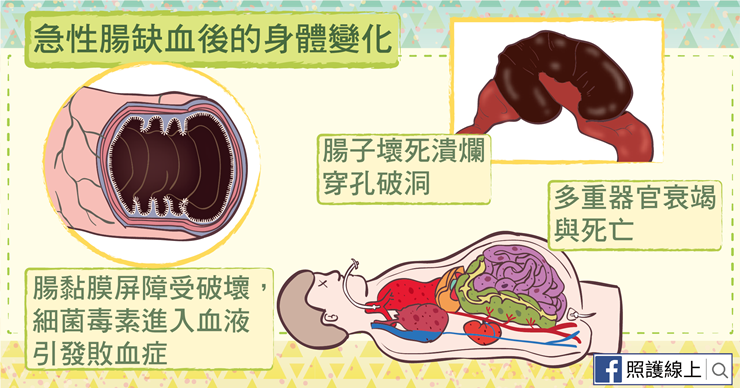
我們再來細細地看,急性腸缺血之後,究竟會有什麼問題。我們的腸道裡有不少細菌,但只要腸黏膜是健康的,那就是個好屏障。然而當腸子缺血時,腸黏膜會較早受到影響,腸黏膜喪失抵抗細菌、毒素的能力,讓這些細菌毒素能更輕易地穿越腸壁屏障而進入到全身血液循環,患者因而產生菌血症、敗血症。
如果腸子的血流沒有恢復,腸壁繼續缺氧後會變得腫脹、發紫發黑,大約缺血後8到12小時就會到腸子壞死潰爛的程度,開始破洞、穿孔,腸道裡面大量的消化液和細菌毒素都流到腹腔去,引發嚴重的腹膜炎症狀。
如果是急性腸缺血的話,患者死亡率高達七成;若腸子已經缺血到壞死、破洞後,這時就很容易引發敗血症休克、多重器官衰竭、以及死亡。死亡率可達九成,預後非常差。
客觀一點來看,患者症狀的嚴重程度會與哪些因素有關呢?當然會與一開始塞住的血管範圍是大還小有關,範圍愈大,壞死的腸子愈多,當然就愈嚴重。另外就是患者本身平均血壓高低,如果已經因為休克、心臟衰竭等問題住在加護病房,平均血壓極低,腸子能獲取的血流量極少,這一關,就真的很難過了。
而血管被塞住時間長短也與預後有關,因此面對急性腸缺血,及時診斷、及時手術,是非常重要的!
然而,急性腸缺血患者剛開始的症狀代表著太多可能,臨床診斷較困難,而是要盡早積極的影像檢查確診,最好在還沒造成腹膜炎之前就捉到急性腸缺血,患者存活的機會就比較大。
影像檢查時,光照X光要看能出問題,通常都已是在疾病後期,也就是腸子已經壞死藏有空氣或穿孔破裂時才會在X光上看到病徵。所以能正確快速診斷急性腸缺血的檢查方式是電腦斷層與血管攝影。打顯影劑的電腦斷層是非常具有診斷價值的,可以同時看到腸子的狀況(腸壁是否腫脹變厚、腸壁是否藏有空氣),與供應腸子血流的腸繫膜血管狀況(是否有血栓卡住)。血管攝影能直接看血管分布,如果看到哪一段供應腸道的血流突然不見了、或減少了,就很能很確定診斷。
不管是電腦斷層檢查或血管攝影,都需要打進顯影劑進入血管,讓血管「亮起來」才有辦法評估血流狀況。然而急性腸缺血的患者通常都是狀況不佳,原本腎功能就堪慮,總讓人擔心是否打了顯影劑之後會急性腎衰竭,因而讓家屬遲遲不敢做出接受檢查的決定。
確診為急性腸缺血之後,要替患者輸注足夠的水分輸液,並用上廣效性抗生素對抗細菌。
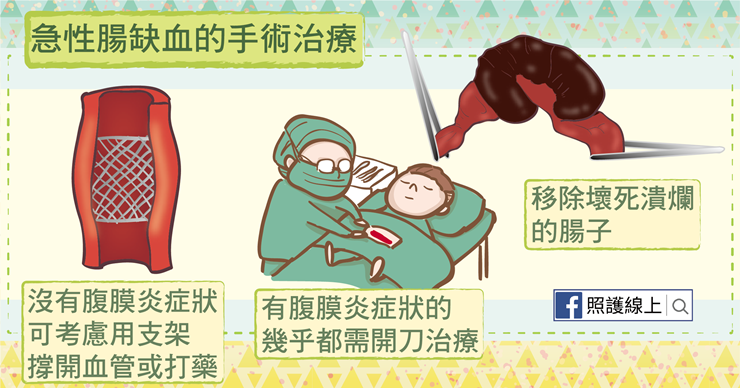
接下來,急性腸缺血幾乎都需要用手術解決。只要有腹膜炎症狀的,或已有敗血症懷疑腸子黑掉的,都要開刀!
若患者用血管攝影檢查時,發現是被血栓或栓子卡住的腸缺血,若還沒有腹膜炎或其他腸子壞死的證據,可以考慮用支架撐開,施打溶解血栓,或施打放鬆血管平滑肌、張開血管的藥物。如果症狀在四個小時內沒有改善,或甚至變嚴重,就要開刀!
急性腸缺血到進入腹膜炎的階段後,就要開刀,移除壞死潰爛的腸子,清洗腹腔,與考慮重建血管或移除栓塞物。醫師會盡量保留腸子,但如果部分腸道已經明顯發黑,就要移除再重建腸道。萬一有些腸子是看來不健康,但還不到壞死的程度,有時醫師會選擇保留腸道,手術兩三天後再視狀況重進手術房開腹檢視。
急性腸缺血的患者在移除發黑腸道後,整體敗血症有機會受到控制,但細菌仍有機會繼續侵犯患者到多重器官衰竭。術後恢復期還有很多難關要過,尤其患者本來就是血管狀況不佳、很容易有血栓的人,術後容易併發深層靜脈栓塞、心肌梗塞、腦中風等血栓問題。所以,急性腸缺血真的是各「很難診斷,很難治療,預後極差」的病!






