
乳癌是女性好發率最高的癌症,但是許多患者常常在摸到乳房腫瘤卻不敢就醫,而剛得知自己罹患乳癌時,患者往往也覺得根本無法面對。
但請先不要緊張,若好好治療第一期乳癌,是很有機會痊癒的。接下來,就讓我們一步步了解第一期乳癌該怎麼治療!
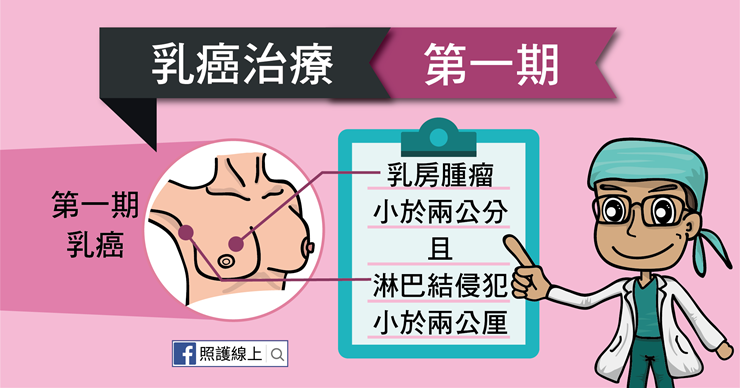
講到乳癌,我們都要評估兩件事情,一是腫瘤本身,第二是腋下淋巴結的狀況。
第一期乳癌指的是乳房腫瘤小於兩公分,而且淋巴結侵犯小於兩公厘。
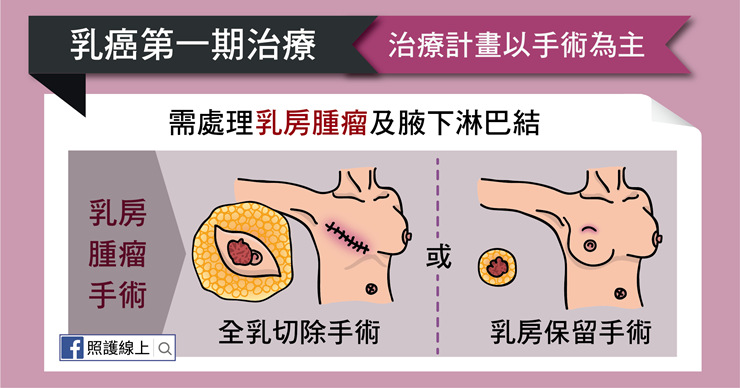
乳癌第一期的治療計畫,以「手術」為主。
手術也可分為處理兩個部分,一是乳房腫瘤,第二則是腋下淋巴結。
處理乳房腫瘤的部分,過去常以全乳切除手術為主,但第一期乳癌因為乳房腫瘤小於兩公分,現在也愈來愈多醫師會考慮幫病人做乳房保留手術。然而當乳房腫瘤保留手術的存活率要與全乳切除手術相當時,術後需要加做放射治療。
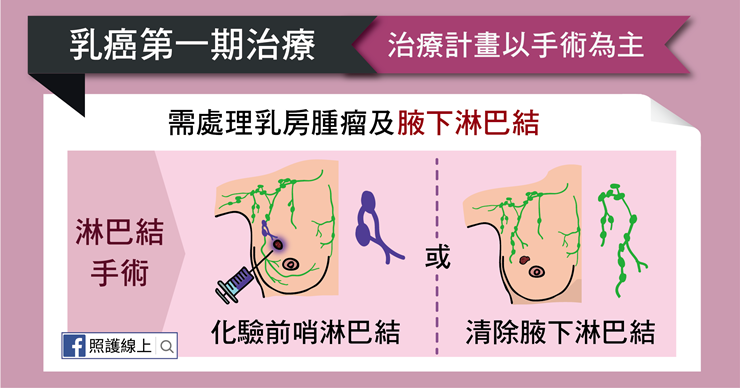
手術的同時,醫師會視狀況選擇處理淋巴結的方式,一種是清除腋下淋巴結,另一種則是化驗前哨淋巴結。
這裡要解釋一下前哨淋巴結的概念,是「淋巴結引流是循序漸進的」。因此在臨床檢查不懷疑淋巴結轉移的案例中,醫師可以先打染劑或用同位素的方式,找到患者淋巴引流的前一兩顆淋巴結,再把這幾顆淋巴結拿去化驗,看這些淋巴結有沒有癌症轉移的證據。假使離腫瘤最近的幾顆淋巴結都沒有癌症轉移,那我們就認為剩餘的淋巴結都是健康的,不需要做手術清除。假使前哨淋巴結確定是有癌症轉移,那就要進一步做腋下淋巴結廓清手術。
這裡要再提醒一下,我們雖然把手術治療分成腫瘤與淋巴結兩個範圍來解釋,但這是同時間進行的手術。

乳癌第一期的治療以手術為主,手術取下檢體後很重要的事情是要了解癌症檢體特性。
病理科醫師會取下組織化驗這些癌細胞的特性,針對每個患者癌細胞的特性不同,術後就能視患者的個別狀況追加治療。
當癌細胞表面有Her2陽性的患者,可以接受標靶治療。標靶治療能針對特定目標攻擊,對患者正常細胞的影響較小。
而選擇乳房保留手術的患者術後需要追加放射治療,也有少部分全乳房切除手術的患者會需要加做放射治療,請遵循醫師指示。
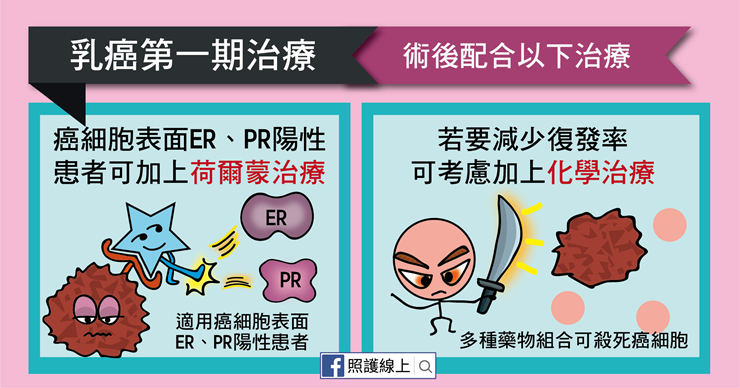
假使癌細胞表面有荷爾蒙ER、PR陽性的接受體,那可以加上荷爾蒙治療,以減少荷爾蒙對腫瘤的刺激。
第一期的乳癌不一定需要化學治療,但若醫師認為腫瘤特性較惡性,可能會考慮加上化學治療以減少患者復發率。

整體來說,乳癌第一期患者的治療效果很好,五年存活率可以達到九成五,十年存活率也都還超過八成,請不要因為懼怕就不接受正規治療,反而讓密醫或來路不明的藥物延誤了病情喔!
乳癌治療,一次掌握!
乳癌第零期怎麼辦?
乳癌第一期怎麼辦?
乳癌第二期怎麼辦?
乳癌第三期怎麼辦?
乳癌第四期怎麼辦?


