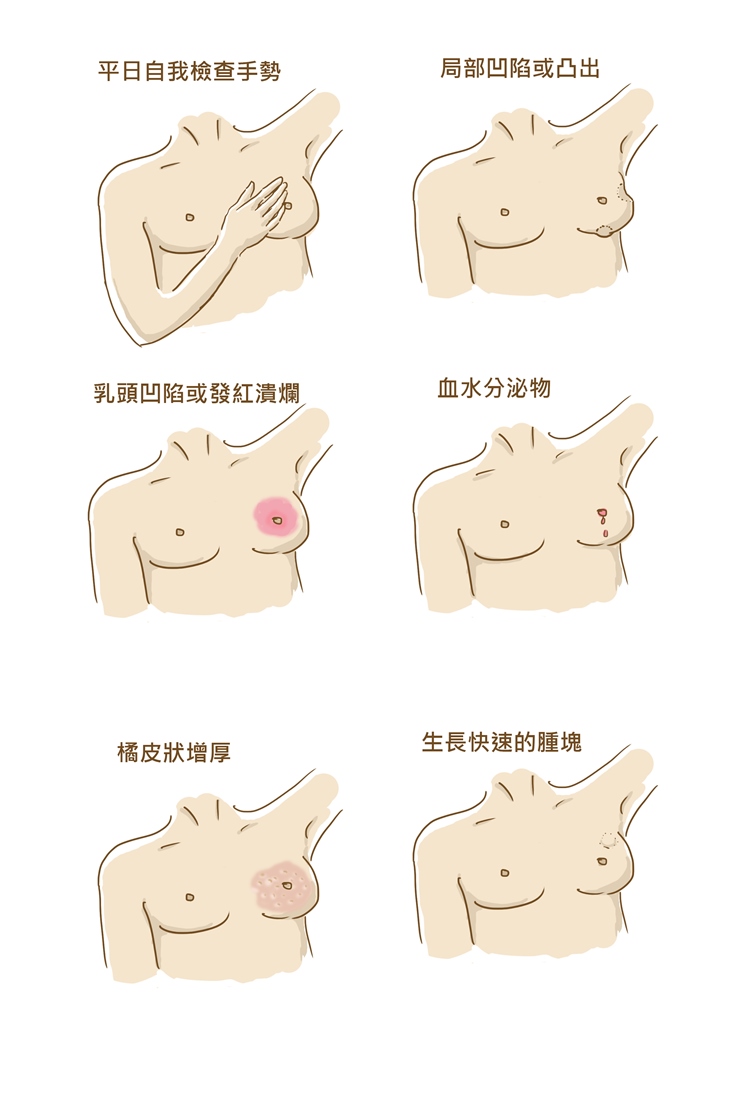
乳房是女性重要的第二性徵,也是生殖系統中的器官之一,位於胸大肌上,大小形狀都是先天基因決定的,與罹患乳癌或是哺乳能力無關。由脂肪、乳腺、乳管、乳頭、乳暈及小疙瘩突起的周圍腺體(蒙哥馬利腺)組成。
常見的乳房檢查工具有哪些?
1. 乳房超音波:
適合較年輕族群小於35歲者,檢查腫塊,無輻射適合懷孕或哺乳女性。即使是乳腺緻密也可判斷。
2. 乳房攝影:
鼓勵45歲到69歲女性兩年一次乳房攝影,可降低2-3成乳癌死亡率。檢查有無惡性鈣化點、結構扭曲、或是不對稱腫塊, 屬於一種X光檢查,檢查時以壓迫板緊壓乳房,以獲得清晰影像,並減少輻射劑量,所以會有疼痛感。 檢查結果分為幾類:
(1)若無異常,請持續每2年接受1次乳房X光攝影檢查
(2)若有無法確定診斷之變化,需再做其他影像檢查
(3)若有疑似良性變化,需3-6個月門診加做乳房超音波追蹤檢查。
3. 其他影像檢查:核磁共振、正子攝影,這些都需經醫師先以超音波或攝影評估過後再繼續安排。
常見的乳房良性腫瘤
門診最常碰到患者來求診是因為乳房腫痛或摸到有硬塊,但即便身為醫師,用手觸診檢查過無數病人,但用手觸摸到硬塊不一定準,還是要藉助儀器的檢查,最常使用的就是超音波與乳房攝影。常見乳房的良性腫瘤:
1. 纖維瘤:纖維瘤有實心肉的組織
2. 纖維囊腫(Cysts):纖維囊腫屬於乳腺水瘤,常因乳腺受荷爾蒙刺激,乳管內水分滯留所產生。纖維囊腫常發生在月經來前,月經過後會消失,這些異常現像在超音波檢查時都可以區分出來。特別容易發生在30~50歲的婦女,通常在停經後會逐漸消失或減少,而且幾乎很少演變成癌症。
3. 纖維囊腫變化(Fibrocystic changes):為造成乳房疼痛及行成乳房腫塊最常見的原因,影響超過60%的婦女,常發生於20~50幾歲,它會造成乳房疼痛(常常在經前幾天最)、壓痛、乳房硬塊(忽大忽小)、有時乳頭會有水狀分泌物,成因可能和月經週期的荷爾蒙變化有關,目前醫學上認為它並不是一種真正的疾病。
4. 非典型增生(Atypical hyperplasia):是一種癌前病變狀況,需要依據乳房切片的病理診斷。依據不正常細胞增加的部位,可分為非典型乳管增生ADH(Atypical ductal hyperplasia)和非典型乳小葉增生ALH(Atypical lobular hyperplasia),有這種狀況的病人,罹患乳癌的風險增加高達4~5倍;在這診斷後的15年內,約有20%的人會演變成侵襲性乳癌。須密切追蹤。
5. 硬化性腺病(Sclerosing adenosis):常見於30~45歲的婦女,為乳小葉腺泡的過度增生和包圍著硬化的纖維組織。硬化性腺病者增加1.5~2倍未來發展成乳癌的風險,有時也會合併有其他的乳房疾病,如:纖維腺瘤(Fibroadenoma)、乳突瘤(Papilloma)、原位癌、侵襲性乳癌(約5~10%合併有乳癌)。
乳房腫瘤的切片與治療
當乳房腫瘤經醫師評估過需要進一步細胞成分化驗,除了門診可以簡單處理的纖維囊腫細針抽吸、及腫瘤粗針穿刺之外,就需要用手術方法開刀做切片,亦是把腫瘤摘除做治療。
1. 傳統切開手術:
皮膚上劃弧形刀痕摘除腫瘤,因傳統電燒刀燙傷造成會有線形增生肥厚疤痕。這類疤痕較長的手術,如果使用「電漿刀」(Plasma Blade),可減少高溫熱能的燙傷深度,使用組織帶電後震盪原理做切開,術後疤痕美觀,癒合較佳,疼痛感少,復原也較快速。
2. 真空輔助切片微創手術:
使用粗針狀的探針,只在皮膚上留下極小點狀疤痕,經由超音波輔助或是X光立體定位,將探針移至病灶把腫瘤取出。手術時間更短,準確度高,疼痛度降低。
另外還有重要的一點,如果是使用超音波輔助引導,超音波機器的品質亦是重點。刀房需要配置有高解析度超音波,可清楚提供影像做判別。
乳癌治療,一次掌握!
乳癌第零期怎麼辦?
乳癌第一期怎麼辦?
乳癌第二期怎麼辦?
乳癌第三期怎麼辦?