我們為什麼需要吃三餐呢?都不吃東西可不可以?想想看,車子沒油就發不動跑不了,人不吃東西就沒有營養,但營養是每個人生活的必需,不吃東西可不行。
然而有時候患者會面臨一些狀況。像是罹患食道癌的患者,他想要吞一口飯,但飯進到食道遇上腫瘤之後,就過不去,堵住了!所以食道癌患者常常會因為不能吞,吃不好,營養失調,到醫院求助才被診斷為食道癌。這時候假如要開刀移除癌症,我們就要面臨一個問題:患者已經營養失調,他撐的過一個大手術嗎?手術後他的傷口能恢復嗎?
除了癌症之外,腸胃道會遇到的問題還很多,不管是胃腸出血、長腫瘤、破掉、或塞住,都很可能需要用手術來修補和救命。這些患者常常在手術之前就因為腸胃不適而吃不下,或為了準備手術而空腹禁食;在手術之後若有腸胃的縫縫補補,患者也需要等待一段時間讓腸胃傷口癒合,才能再開始吃東西。前前後後加一加,患者都可能有一個星期上下的時間,無法好好吃東西。
那這時候患者都沒吃東西怎麼辦?我們每天都該吃進碳水化合物、蛋白質、脂肪、礦物質、維他命等營養,沒有營養當然不行,患者絕對會失去活力,難以癒合傷口。古時候的人若吃不下,就會被宣判死期不遠。而現代醫學有一些幫助患者的方法,包括「腸道營養」和「靜脈營養」,有的是暫時性,有的則可存在更久,我們一起看看。
腸道營養
腸道營養的概念是,當患者不好吞嚥、無法咀嚼、或沒有意願進食,我們先用管路經過腸胃道,藉此灌進液體狀的營養品!
這條管路有點有名,就是「鼻胃管」,是一條細長的塑膠或矽膠管路。一般從鼻孔放入,讓這條管子經過食道,抵達胃部。確定位置正確後,就可以把管子於鼻子處固定好。患者需要餵食時,照護者或患者自己就能從管子倒進液體狀的營養食物。
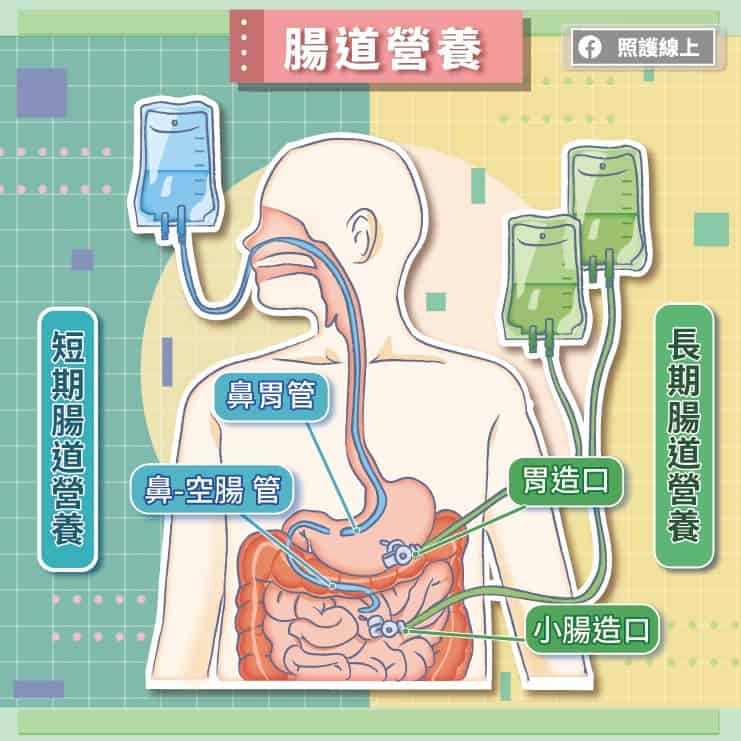
除了鼻胃管外,還可以用同樣的細長管子,但長度更長,放經過胃之後不停,繼續經過十二指腸,直到抵達空腸,才算放到胃,算是「鼻-空腸管」。這管路比較適合胃輕癱的患者,因為他們的胃部動不好,很難消化,但小腸的消化功能還可以。這時我們就不要把食物灌到胃,而是直接略過胃抵達小腸,以免胃阻塞。
放置鼻胃管時患者並不用進到手術室,醫師只要在病房或門、急診就可以放置鼻胃管。當然,在置放這管路的過程中,患者並不會很舒服,會有一個反射動作很想把管子吐出來。然而一旦放置好管子之後,多數患者會自動忽略身上帶著這隻餵食管路,甚至無意間太不注意了,在穿脫衣服之際就順手扯掉這根管子。
插管?要搞清楚是插哪一種管路
我們前頭說到鼻胃管挺有名的,因為大家聽到「插管」都會覺得好恐怖!但是當你聽到人家講「插管」,要先搞清楚是插什麼管?!插提供氧氣的氣管內管,和插提供營養的鼻胃管是差很多的!插氣管內管是把一根管子,經由嘴巴放到氣管裡面,通常患者狀況會比較緊急,呼吸喘、氧氣差、二氧化碳很高,這時插管是用來救命的手段。而我們幾乎不會「緊急」插鼻胃管來灌食營養,只有腸道阻塞嚴重時可以用鼻胃管來引流胃腸積液。再說一次,雖然插氣管內管的不舒服程度遠高於插鼻胃管,但通常這是患者狀況緊急時所需的救命必要手段。
長期的腸道營養
鼻胃管這樣的營養管路屬於暫時性的,如果我們預期患者無法從嘴巴進食的時間很長,就要考慮其他的做法,像是「胃造口」或「小腸造口」。這些都屬於直接穿過肚皮、穿過腹壁,進到腸胃道的一個開口。需要患者進到手術室,接受全身麻醉的狀態下,由一般外科醫師開刀置放。(部分胃造口則可由內科或外科醫師於內視鏡下置放。)
這裡說的胃造口和小腸造口與我們過去說的「大腸造口」功能是不同的。大腸造口是要「排出」糞便,而這些胃造口、小腸造口則是獲取營養的入口。管路用久了,有可能會出現滑脫、跑位、滲漏等問題。假如哪天患者恢復了從口進食的能力,改成自己從嘴巴吃飯,這些造口會在移除管路後慢慢癒合恢復的。
靜脈營養
有些患者的腸胃的功能太差,腸胃道整個當機,完全沒辦法達成消化食物、吸收營養的目標。或者患者腸胃道阻塞、長腫瘤等,若加上開刀我們預期他可能至少有超過七天都無法好好進食,就要考慮從靜脈提供營養。
周邊靜脈營養
周邊靜脈營養屬於短時間內提供的靜脈營養。只要一般打在手臂上的靜脈留置針,就能夠提供脂肪或胺基酸等營養。
全靜脈營養
如果預期患者需要更久的時間才能恢復,我們沒辦法一直只補充脂肪、胺基酸,還得加上碳水化合物。然而當輸液裡含有的碳水化合物量愈多、濃度高時,周邊的小血管就難以承受。要接近心臟附近的大條靜脈才能撐的住這麼高濃度的輸液。因此我們可以用PICC、中央靜脈導管、Port等方式提供全靜脈營養。
PICC是周邊置入中心靜脈導管。雖然入口同樣是放在手臂,但輸液會先跑在管路內,直至大靜脈。
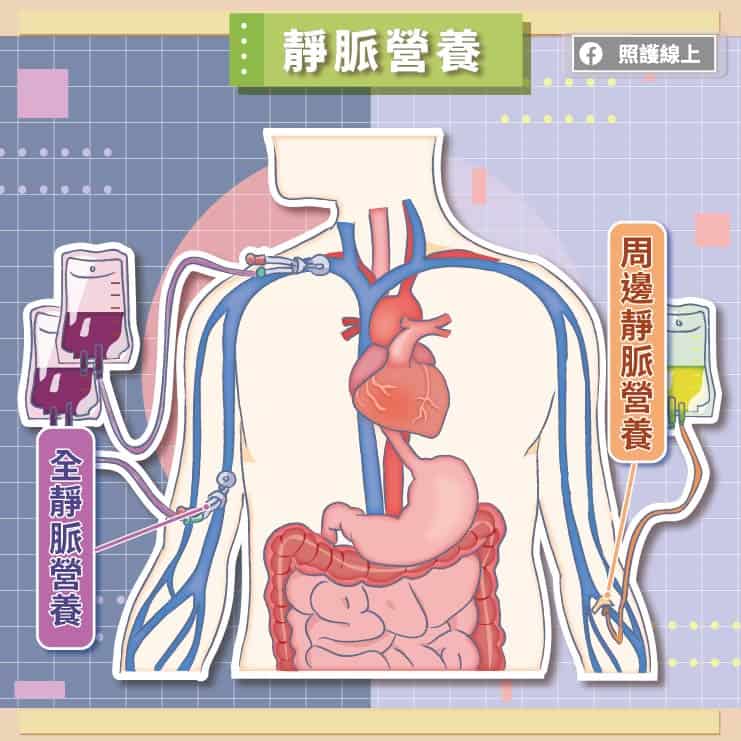
中央靜脈導管通常是暫時性的,醫師從脖子或胸腔處將管路放置到較粗的靜脈,讓管路通往接近心臟處的大靜脈。
而Port常是用來做化學治療的,是可以接受高濃度藥物的基座,連著管路通往接近心臟處的大靜脈。若要輸注藥物或營養,就把藥物打進基座Port即可。
除了考慮用哪種管路提供營養外,還要看患者狀況調整靜脈營養的內容,電解質哪個給的太多或太少,胺基酸夠不夠,並注意避免引發感染。
看完這些,你或許會有個想法:每天能吃、能解便,真的是很幸福的一件事啊!不然哪個治療不折騰呢?


