最近食道癌成為報章媒體的熱點,到門診希望胃鏡檢查的患者也暴增。值得一提的是,不少人來診的主訴是有長期胃食道逆流,擔心因此產生食道的病變甚至癌症;不過這個說法儘管似乎言之成理,實際上胃食道逆流很少直接引發食道癌。
在台灣,每四個人就有一個有胃食道逆流的症狀,儘管有這麼高的比例;但台灣的食道癌仍以菸酒檳榔造成的鱗狀上皮癌為主。也就是說,胃食道逆流雖然惱人又不易治癒,但它對癌症的影響,並不如一般人想像的那麼大。只有在一種特殊的族群中,胃食道逆流既扮演重要角色,未來食道腺癌的風險也可能提高,那就是巴瑞氏食道。
什麼是巴瑞氏食道?
巴瑞氏食道最早是由英國的外科醫師巴瑞特在 1950 年代提出。他與同時代的研究者注意到,有一些因為逆流產生食道炎與潰瘍的病人,他們的胃食道交接口長得和其他人不同。除了發炎造成的異常,原來涇渭分明的胃與食道上皮也有變化,鮭魚色的柱狀上皮,向上延伸取代了粉白色的鱗狀上皮所在的位置。
正常的胃食道交界可以參照下面的圖解,從胃的皺褶結束處(黃色)往上就屬於食道的範圍,而食道黏膜大部分屬於接近皮膚和口腔的鱗狀上皮,不同於胃與腸道的柱狀上皮,後者會產生腺體並有分泌的功能。而兩種上皮的分界(綠色)一般和胃食道交界大致重疊,至多不會超過一公分。
這個大致重疊的狀況有幾個例外,首先是胃食道交界鬆弛造成的食道裂孔疝脫(hiatal hernia),在這種狀況下胃食道交界會看起來好像往下偏移,但事實上只是因為區域構造改變產生滑脫。另一個狀況就是巴瑞氏食道,此時原來的鱗狀上皮在長期酸液逆流下,被更耐酸的柱狀上皮(腸子的上皮)「鳩佔鵲巢」,並且產生腸化生,所以看起來會有鮭魚色的舌狀突起向上延伸。
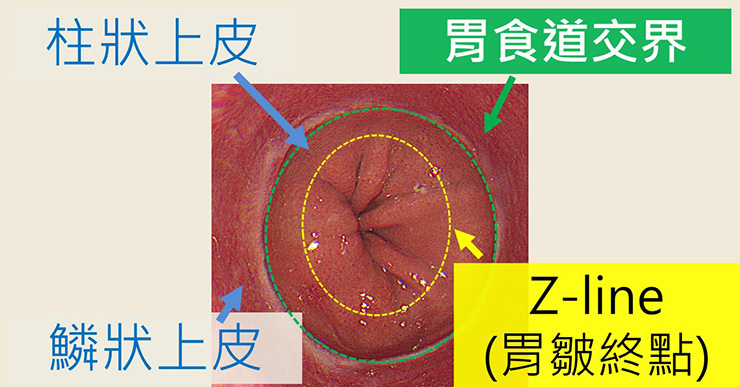
正常的胃食道交界圖,鱗狀與柱狀上皮外觀有明顯差距;皺褶消失處與上皮交接處最多差一公分。
看到這邊大家會想,更耐酸的柱狀上皮來取代原來的鱗狀上皮,難道不是好事嗎?可惜的是,柱狀上皮往往會伴隨腸道細胞的分化(腸化生:也就是局部出現腸子的細胞),而這種腸化生和幽門桿菌產生的萎縮變化相同,都會造成腺癌的機會增加。
這邊的一大重點是,單純觀察到柱狀上皮未必代表有腸化生,也可能是胃部的上皮增生過來,而後者並不會特別誘發食道癌。要分清楚兩者,必須要經由病理切片:只有病理下看到腸化生,才算是巴瑞氏食道。所以有時做胃鏡,不能只有外觀判定巴瑞氏食道,必須要經由四象限切片(Seattle protocol)與病理判讀,才能算數。健保的相關給付,也是依照這樣的標準。
巴瑞氏食道如何產生?會有什麼變化?
並不是長期胃食道逆流就容易產生巴瑞氏食道,目前的研究認為一個巴掌拍不響,帶有相關體質也是十分重要的因素。較容易產生巴瑞氏的因子包括「胖老白男」,也就是肥胖,老年人、白人、以及男性,目前觀察到人種占的因素非常重要。東亞人包括台灣和日本,巴瑞氏後續造成癌變的機率明顯低於白人。
以美國白人來說,每二十個可能就有一位巴瑞氏的患者;但在台灣盛行率還不到百分之一。有趣的是鄰國日本,因為他們對於巴瑞氏的標準「獨步全球」(事實上是對胃食道交界的定義不同,加上條件更寬),依日本的標準,曾有報告顯示高達三成的人帶有巴瑞氏食道。當然這顯然是高估,而且日本的食道癌和台灣一樣都是以鱗狀上皮癌為主,並沒有因此就產生大量的食道腺癌。
相反的,在歐美,食道腺癌卻是相對大宗,因此他們對於巴瑞氏的注意力遠高於台日韓等東亞國家。這樣的觀察也說明了,疾病是有區域和人種差異的,不能把國外的研究單純套用在本國的患者族群。當然隨著台灣變成亞洲第一肥胖大國,未來或許巴瑞氏食道的影響會變得更大,這有待後續的觀察。
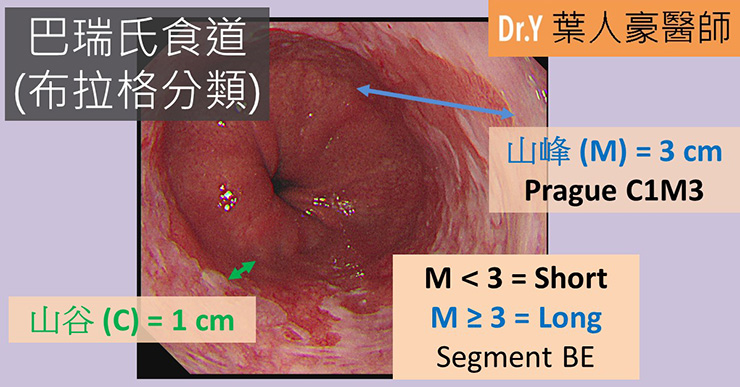
前面提到歐美較多因為巴瑞氏食道引發的食道腺癌,有一部分原因是他們相對台灣,柱狀上皮延伸的範圍往往更大(超過三公分:長型巴瑞,Long segment Barrett’s esophagus);而台灣日本患者即使有巴瑞,也多半是少於三公分的短型(short segment);許多研究顯示巴瑞氏食道的預後和長短有重要的關係。簡單來說,越長的變化,更可能含有腸化生病灶,也容易在未來產生食道癌。
前面提到,巴瑞氏食道不能只靠目測,必須要由內視鏡醫師切片診斷;目的除了確診,還有評估是否有化生不良的癌前病變(dysplasia),目前的國際治療指引都會建議一旦發現程度不等的化生不良,就要積極的追蹤或治療;在過去,如果已經產生高度化生不良甚至早期食道癌,標準治療就是食道切除術。然而在內視鏡治療進步的年代,各種微創的方式逐漸成為第一線的首選。

巴瑞氏食道的追蹤與治療
有些人雖然目測是巴瑞氏食道,但沒有接受切片或切片結果無法確認,如此會建議經由專門的內視鏡醫師,在一年內再次接受胃鏡與切片評估。如果檢查後沒有看到任何的腸化生以及化生不良情形,逆流症狀也不嚴重,可以考慮三到五年再行追蹤。
台灣健保規定,切片確診為巴瑞氏食道的患者可以給付一年份的質子幫浦抑制劑(PPI),這是目前針對胃食道逆流效果最好的一類藥物;若是一般的逆流性食道炎則只給付四個月。因此當內視鏡有懷疑,按照國際標準積極切片對患者不僅可以評估預後,也可以讓患者得到更好的治療。
雖然前面提到巴瑞氏食道和體質有關,但多數患者也會有明顯的胃食道逆流症狀。長期服用 PPI 可以緩解症狀,但可能無法消除巴瑞氏食道。如果在追蹤中發現有低度以上的化生不良,就要至少半年追蹤;並考慮開始安排內視鏡治療。目前內視鏡的相關技術可說五花八門,除了內視鏡切除(EMR 或 ESD),射頻燒灼(RFA)和氬氣電凝(hybrid APC)都有相當不錯的效果。
其中射頻燒灼技術特別適合在大面積的病灶,尤其合併有長段的巴瑞氏食道患者。在最近健保剛通過對於食道 RFA 的部分給付,只是耗材仍然需要由患者自費;在這邊強調, 真正需要內視鏡治療的案例只占巴瑞氏食道中的一小部分,治療的重點也是在癌前病變或早期癌等,在處置後還是需要長期追蹤,建議要與門診醫師詳細討論風險和必要性,再來選擇最適合的處理方式。
延伸閱讀
面對胃食道逆流,你該了解的幾件事!
存活率最差的消化道癌症 – 食道癌






