
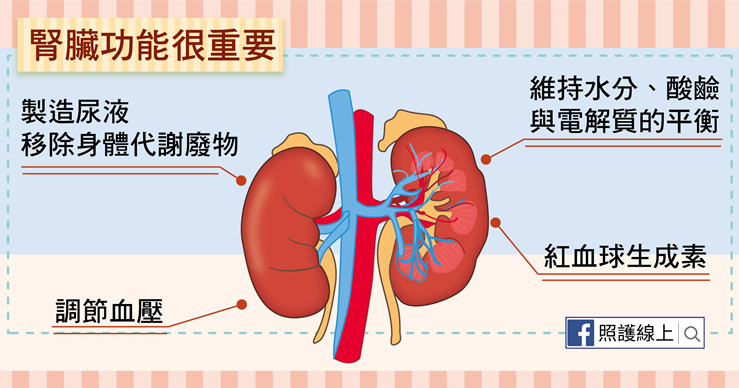
腎臟能過濾血液中的水分與身體廢物,並製作出尿液排出體外。如果腎臟功能變差,體內會堆積過多液體、電解質、廢物,那就對身體有害,我們稱為慢性腎臟病。
隨著時間推進,慢性腎臟病可能逐漸演變至最嚴重的等級–「末期腎病變」,代表腎功能剩不到原本的10%,幾乎很難替身體排出廢物及水分,這時就只能依靠腎臟移植或洗腎(血液透析或腹膜透析)幫忙移除了。
在腎臟失去功能後,會帶來許多身體問題。
像液體積留就很明顯。無法排出滯留體內的水分會造成手腳腫脹、血壓變高、及肺水腫。另外腎臟衰竭則無法維持電解質平衡,患者血液中的鉀離子濃度若升高,我們稱為高血鉀,這會影響心臟功能,還可能會致命。腎衰竭後患者骨頭變脆弱,骨折機會升高;免疫力變差,容易感染;紅血球的生成不足,就有貧血問題。另外腎衰竭還會影響中樞神經,患者人格改變、注意力不集中、也可能癲癇發作。
腎臟製造尿液的基本單位是「腎元」,由腎小球與腎小管組成。破壞腎元的疾病就會影響腎功能,其中最常見的就是高血糖與高血壓!
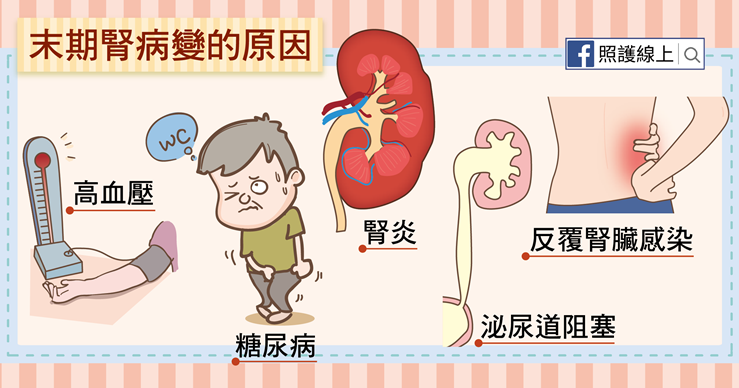
造成「敗腎」的常見原因:
● 第一型及第二型糖尿病
● 高血壓
● 腎臟發炎
● 泌尿道阻塞
● 反覆腎臟感染
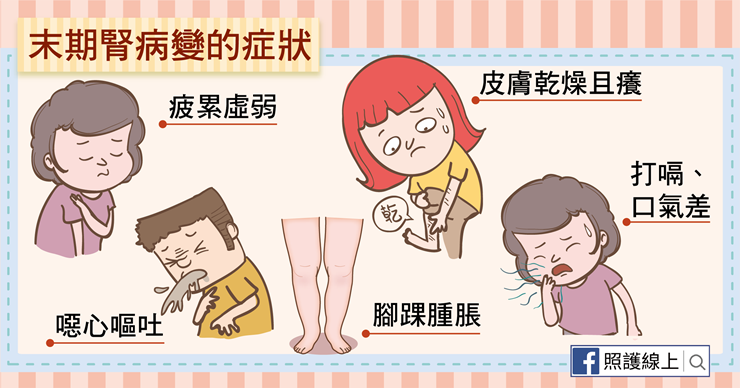
末期腎病變的症狀:
● 尿量減少
● 疲累虛弱
● 噁心嘔吐、喪失食慾
● 肌肉抽搐、腳踝腫脹
● 皮膚乾燥、總覺得癢
● 胸痛與喘
● 頭痛、意識混亂、難以專心
● 不斷打嗝、口氣變差
確定為末期腎病變之後,患者若不接受治療,存活期可能為數天、數星期、到數個月不等。目前治療末期腎病變的方式是洗腎或腎臟移植。
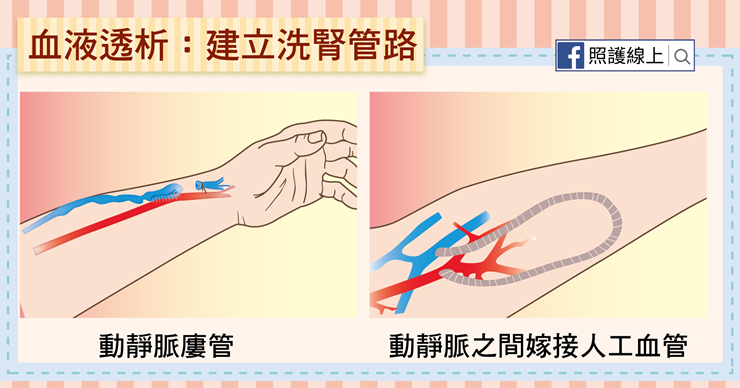
洗腎多分成「血液透析」或「腹膜透析」兩種方式
大家比較常聽到的應該是「血液透析」,這也是台灣多數患者選擇的洗腎方式。患者需要先接受動靜脈相接的手術(通常在手臂),或在動靜脈之間用一條人工血管相連,大約手術後一個月可以開始用這血管洗腎。
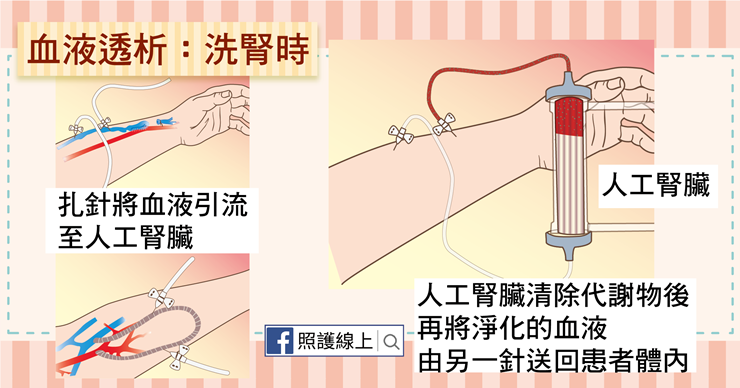
洗腎前要先扎兩針,一根針將血液抽出體外,引導進稱為「人工腎臟」的機器內,由機器處理多餘的水分、電解質、和廢物後,再將淨化後的血液重新由另外一針送回到患者體內。
選擇這種洗腎方式的患者每周通常需要去醫院或診所洗腎三次,一次約四個小時左右。
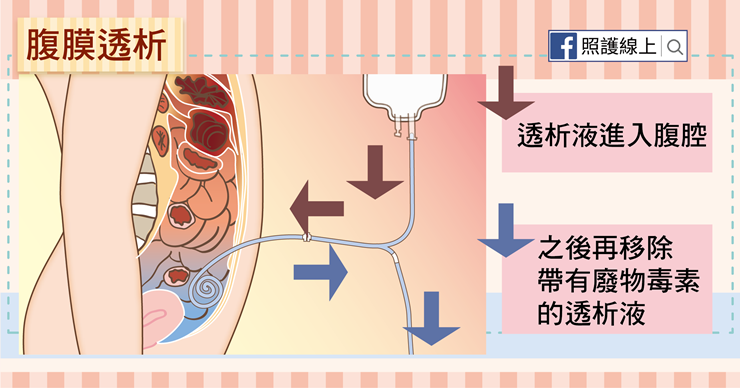
另一種「腹膜透析」則可以讓患者在家自行操作。開始腹膜透析之前,也是要先動個小手術,將腹膜透析管放進腹腔,術後幾個星期就能開始使用。
患者在家先將透析液灌進入腹腔內,腹膜會釋放毒素廢物到透析液之中,一段時間後再由管子將透析液引流出體外,藉此移除體內的廢物毒素。這種透析方式半夜睡覺時也可以繼續進行,患者一天需要自行更換個三到五次透析液。
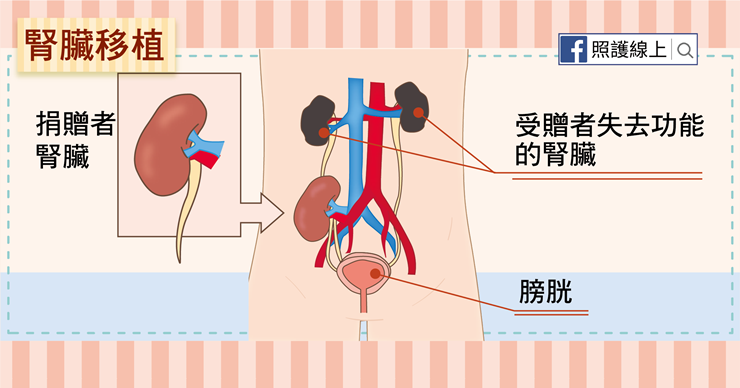
至於腎臟移植,就是植入一顆腎臟取代原本的腎臟功能。這些腎臟的來源可以是屍體大愛捐贈,或是活體親屬捐贈(在台灣有其規範,在此不詳述),絕不是隨便找一顆腎臟就行得通,在此之前捐腎者及受腎者的組織基因會做免疫學檢查,比對後再確定手術適合進行。
手術時,醫師會將新的腎臟放在患者(受腎者)的左下腹或右下腹,並將新腎臟的動脈靜脈分別與患者的動靜脈相接,再將新腎臟的輸尿管接到患者的膀胱上。術後新腎臟就可以開始工作、製造尿液、代謝廢物了。然而我們的身體會辨識並攻擊外來物,因此接受腎臟移植之後,患者都要持續服用抗排斥藥物,避免身體的免疫系統排斥攻擊新的腎臟。也因此,患者的免疫力會比一般人還弱,要嚴防感染及各種傳染病。
究竟患者適合接受洗腎或腎臟移植哪一種治療方式,可與醫師好好溝通,但最重要的事情是,請回頭看看腎衰竭的原因,做好血壓、血糖控制,避免反覆的泌尿道感染與泌尿道結石,好好愛護腎臟!
同場加映:
快要洗腎了,應該怎麼辦?透析治療的關鍵問題


