
食道位在胸腔,是個中空、管狀、肌肉結構的輸送道,連接咽喉與胃,我們吃東西之後,食物經過口腔咀嚼、通過咽喉,食物就通過食道,進入位在腹部的胃與小腸。
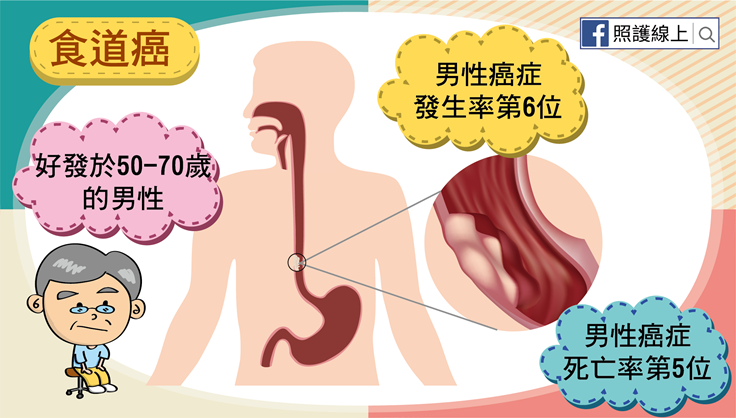
食道癌好發於50-70歲的中老年人,男性比較容易得到食道癌,從2014年的癌症公報來看,食道癌發生率的排名於男性癌症為第6位,而在女性癌症則跑到了第26位;食道癌死亡率排名於男性癌症為第5位,女性癌症是排到第21位。男女差距挺大的。所以,各位男性,請注意了!食道癌是個你務必要認識的癌症。

食道癌在東亞地區算是很盛行的癌症,那食道的細胞為何會病變成癌細胞呢?其致病因子大多和飲食習慣有關,可說是「吃出來的病」,仔細想想,這件事情大概也不會讓人太訝異,畢竟我們吃下的東西若不恰當,含有致癌物或細菌病毒,首當其衝會接觸到的身體部位就是口腔與食道,發生於這兩者的癌症當然就與飲食習慣有強大關聯。容易導致食道癌的危險因子有:
● 抽菸、喝酒、嚼檳榔
● 常喝很熱的茶或湯
● 體重過重
● 患有胃食道逆流
● 少吃蔬果的人
● 口腔衛生不良的人

食道癌的初期患者不會感到太多症狀,若有,可能會有吞嚥困難,吞嚥時感覺到有異物感,卡卡的,甚至有梗住、噎到的困難,或感覺食物通過得很慢。(畢竟食道是有彈性的,不會一下子就完全塞住。)
對食道癌患者而言,吃東西不再是件快樂的事情,而會造成困擾,有人胃酸逆流感愈來愈嚴重,有人則因為不想吃,吃得少,體重不自覺下降。另外食道癌還可能伴隨著咳嗽、聲音沙啞、與胸痛,這類型的胸痛可能與心臟病發作的胸痛較不一樣,有時可以指出胸骨後方的明確痛點。
既然食道是輸送食物的通道,食道長癌自然會帶來食道阻塞,先是固體食物過不去,接著連液體食物都很難通過。食道癌也會造成疼痛與出血等併發症,除了食道癌腫瘤本身出血導致消化道出血之外,食道癌也可能會侵犯到周遭主動脈等大血管,導致大血管出血,這可是非常致命的。總之,食道癌是消化道癌症中存活率相當不好的一種。
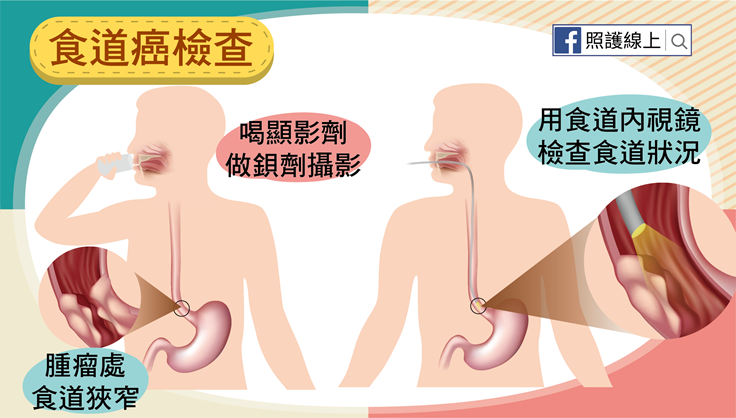
若有吞嚥困難並懷疑食道癌時,醫師可以安排鋇劑食道攝影,請患者喝下顯影劑再照X光片,以看清食道內層是否有問題。也可以直接做內視鏡(俗稱的胃鏡),從患者口腔伸進細長的鏡頭,經過咽喉檢查食道,必要時再加做切片及內視鏡超音波,確定腫瘤的型態及侵犯深度。
食道癌可分成食道鱗狀上皮細胞癌(squamous cell carcinoma)及食道腺癌(adenocarcinoma)兩大類。鱗狀上皮是食道內面表層的細胞,而這類的食道癌在整段食道都可能發生,是台灣人好發的食道癌類型。食道腺癌是分泌黏液的腺體細胞病變而成的,好發於食道接近胃之處,也就是食道下三分之一的地方。診斷食道癌時要先區分是哪一種類型,因為這會影響到治療計畫。
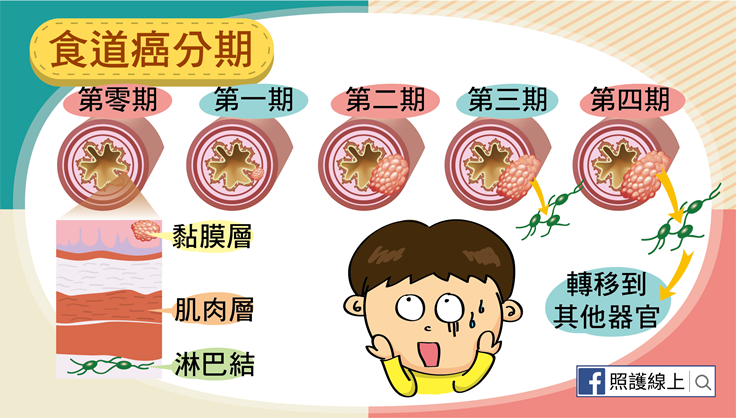
來看食道癌分期:
食道癌第一期:癌細胞侵犯食道內層細胞
食道癌第二期:癌細胞侵犯食道的肌肉層,還可能已經侵犯到附近一兩顆淋巴結
食道癌第三期:癌細胞侵犯超過食道肌肉層到周邊組織及更多淋巴結
食道癌第四期:癌細胞轉移到其他器官
如果能早早偵測到食道癌並讓患者接受治療,治療效果當然比較好。不幸的是,目前臨床上食道癌患者常常都是疾病晚期才知道自己罹癌,已是長久進食不順、營養不良、腫瘤擴展的狀態,治療效果並不理想。目前多用放射療法、化療、及手術治療食道癌。
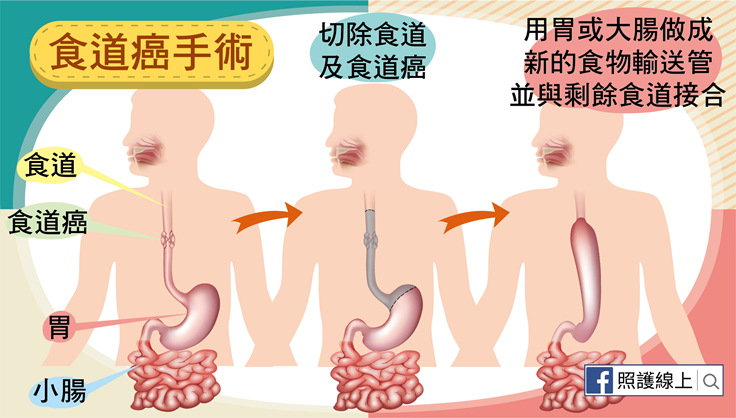
如果在腫瘤很小的時候就診斷出來,可以靠內視鏡方式切除黏膜而移除,但這只適用在腫瘤很小且未侵犯他處的食道癌。但絕多數的食道癌被發現時並不是如此早期的狀態,因此醫師需要切除食道與部分的胃部,再將胃與小腸向上拉,與剩餘的食道縫合相接。有時醫師則會移轉大腸來取代,當成新的輸送食物管道。
食道癌的手術困難度高,且患者接受手術時,常已因為長期進食困難而營養不良、缺乏抵抗力了,術後併發症的機率並不低,除了常見的感染與出血這兩樣併發症以外,還會有接口滲漏(縫合的地方沒有長好,而滲出消化液或食物)的問題。
針對較晚期的食道癌,可以考慮同步採用放射治療與化療,縮小病灶後可開刀切除食道及重建輸送食物管道。無法用手術切除食道治療的話,在食道腫瘤壓迫處放置支架,撐開被壓迫的通道,或直接做個胃造口或小腸造口,都是增進食物及營養攝取的選項。

想降低食道癌的機會,要避免各種形式的煙草,降低飲酒量,別吃檳榔。避免吃太過滾燙的食物、熱湯、熱茶等,反正食物會燙口就先不吃,放涼一點再吃,超過65度以上會對組織造成傷害。少吃加工、醃漬類食品,多吃蔬菜水果,維持適當體重與口腔衛生,若有胃食道逆流的困擾,不要自行服用成藥,要尋求醫師的專業幫助,以免狀況惡化讓食道細胞長期發炎。
同場加映:
十個有關胃鏡的小秘密
面對胃食道逆流,你該了解的幾件事!


