
膽管癌屬於高度惡性的癌症之一,雖然並不常見,但亞洲人的發病機率比西方人來的高。想要了解這個疾病,我們得先認識膽道系統。
膽道系統
想到膽,你就會想到肝,畢竟「肝膽相照」嘛!這句話可不是隨便說說,肝與膽的關係真的是非常密切。肝臟細胞會負責製造膽汁(所以,我們要再次強調一下,膽汁不是膽囊製造的喔,膽汁是由肝臟分泌製造的,因此切除膽囊的人還是會有膽汁喔),而膽管就是肝臟裡面的運河系統。肝臟細胞製造膽汁後,流進肝細胞旁的微膽管,接著逐步匯流聚集,形成小膽管,依解剖構造分布再流往更大的膽管,最後聚集於左肝管或右肝管。而左右肝管會先穿出肝臟,於肝臟外部合於一起形成總肝管,這位置附近就是「肝門」。繼續往下的話,還會再與膽囊和膽囊管交會,形成總膽管,帶著膽汁流往十二指腸。要進到十二指腸之前的最末兩公分附近,還會有胰管帶著胰液加入總膽管,交會後我們稱此為「壺腹」。
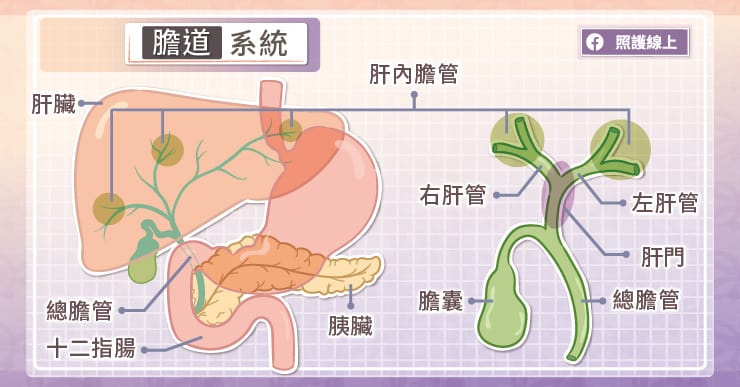
所以,膽道並不是一條長長的高速公路而已,在肝臟內時,膽道是密密麻麻的網狀系統,再逐步匯集成左右兩條膽管,再結合成一條膽道往十二指腸流。而癌細胞可能出現在膽道系統的各處,臨床上我們會以根據解剖位置來區分膽管癌。
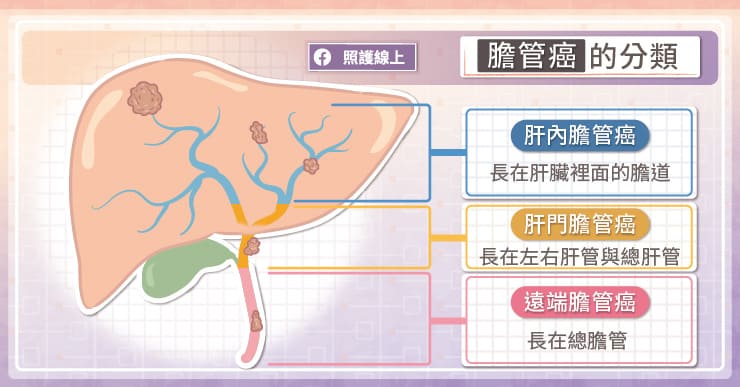
膽管癌的分類
● 肝內膽管癌:假如癌細胞長在肝臟裡面的膽道,屬於肝內膽管癌。
● 肝門膽管癌:指發生在左右肝管與總肝管,也就是肝門附近的膽管癌,因為是匯集處,只要小小的腫瘤,就可能塞住膽汁的流向,造成阻塞。
● 遠端膽管癌:指發生在總膽管的膽管癌,若已經是與胰管相接後的解剖位置,則屬於壺腹癌。
膽管癌的症狀
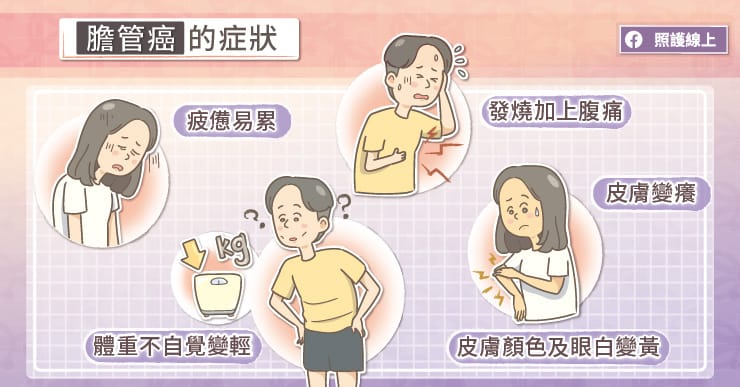
膽管癌的初期不一定會讓人有症狀,因此容易被忽略。患者可能會抱怨比平常還疲憊,容易累,食慾不佳,肚子(尤其是右上腹的位置)有時會痛,雖然沒有刻意減重,但體重在不自覺地變輕。
最有可能讓患者想就醫檢查的症狀是黃疸,就是患者的皮膚顏色變黃,眼白變黃,尿液顏色變深,但大便顏色變白土樣,或說像陶瓷色般的顏色。黃疸的時候,患者也會發現皮膚變癢。另外也可能會因為膽道阻塞引發感染,讓患者出現發燒加上腹痛的症狀。
膽管癌的危險因子
膽管癌來自於膽管上皮細胞的惡性變化,比較常發生於超過50歲的長者身上,目前危險因子包含了:
■ 肝硬化:例如當B型肝炎病毒或C型肝炎病毒持續攻擊肝組織,肝臟反覆地受傷、結疤。
■ 膽道先天性疾病:有些患者出生時就有膽道疾病,像是長有膽道囊腫,膽道因此會擴張或不規則,大概有十分之一的機會轉變成癌症。
■ 原發性硬化膽道炎:會讓膽道硬化與反覆結疤,因此增加罹癌的機會。
■ 感染寄生蟲:最著名的是因吃生魚或醃魚而感染了「中華肝吸蟲」。
■ 膽道與肝內結石:膽道的結石會造成膽汁阻塞,因此帶來反覆的感染發炎,增加罹癌機會。
另外,抽菸、年紀大、糖尿病、或暴露毒性物質,也可能增加膽管癌的機會。
膽管癌的影像檢查
當醫師從臨床症狀有黃疸、腹痛、發燒、或各種原因而擔心患者罹患惡性腫瘤時,會考慮安排影像檢查。當懷疑有腹部腫瘤時,我們需要評估腫瘤起源、大小、位置、及對其他組織的侵犯,這時腹部電腦斷層常常是首選。所以當懷疑患者罹患膽管癌時,通常醫師也是會先安排腹部電腦斷層。不過,膽管癌雖然會引發膽道阻塞和黃疸,但與其發生的位置有關。如果是剛好長在膽汁流動匯流處,腫瘤不一定要很大,可能僅僅侷限於膽管內,就會導致明顯的症狀。然而這時僅用電腦斷層檢查是不夠的,我們還需要能直接評估膽道系統的影像檢查,也就是ERCP、PTC、和MRCP。
◆ ERCP
經內視鏡逆行性膽管胰管攝影術,簡稱ERCP,做法是像在做胃鏡那樣,把消化道內視鏡伸到十二指腸,於總膽管和胰管的共同開口壺腹處注射顯影劑,再照X光,以逆行性看清楚膽道系統,企圖找到阻塞的位置。這個做法也可以同時做切片或放置導管。
◆ PTC
經皮穿肝膽管攝影術,簡稱PTC。在超音波的導引下,經過皮膚插針進到肝臟裡擴張的膽道,從這裡打入顯影劑,再照X光攝影,同樣也能追蹤膽汁流動到哪個位置會被阻塞,膽道狹窄處就是病灶所在。這個做法同時也可以引流膽汁,減輕患者的黃疸值。
◆ MRCP
核磁共振膽管胰管檢查,簡稱MRCP,在做核磁共振後能重組出膽道胰管的影像,是這三種檢查中唯一一樣非侵入性的檢查,無法同時引流膽汁或放置導管、做切片。
膽管癌的治療
以上的影像檢查,能讓我們了解膽管癌的大小及影響範圍,並作為能不能開刀的依據。我們開頭有說過,膽管癌是個惡性度高的癌症,五年存活率大概僅有兩成附近,甚至更低。若患者狀況是能以手術切除腫瘤的話,預後會比較好。但仍然比肝癌的預後來得差。
膽管癌的手術通常都很困難複雜,當腫瘤長在肝臟內部時,進行的手術是切下包含腫瘤的部分肝臟。長在肝門附近時,就要審慎評估膽管癌的範圍,除了切下癌症組織,還要恢復膽汁流通的順暢性。若是遠端膽管癌,要做類似治療壺腹癌時的惠普式手術,連同十二指腸、胰臟頭、總膽管、和膽囊都一併切除,再做重建。
萬一無法切除腫瘤,就無法以治癒做為目標,這時可以考慮利用繞道手術或放置支架、引流管來引流膽汁,改善患者的生活品質。


