腸胃道基質瘤(Gastrointestinal Stromal Tumor)這名號開宗明義就告訴我們這個腫瘤長在腸胃道裡面,然而這些腫瘤與你常常聽到的「胃癌」、「大腸癌」、「食道癌」並不一樣。我們常講的「胃癌」、「大腸癌」、「食道癌」是從消化道的內層腺體細胞或鱗狀細胞長出來的,不過「腸胃道基質瘤」則起源自腸胃道的自律神經系統,是調節腸胃道肌肉何時該收縮、何時該放鬆的細胞。
由於是不同的細胞起源,患者病程進展與該接受的治療方式都與你常聽到的「胃癌」、「大腸癌」、「食道癌」不同。
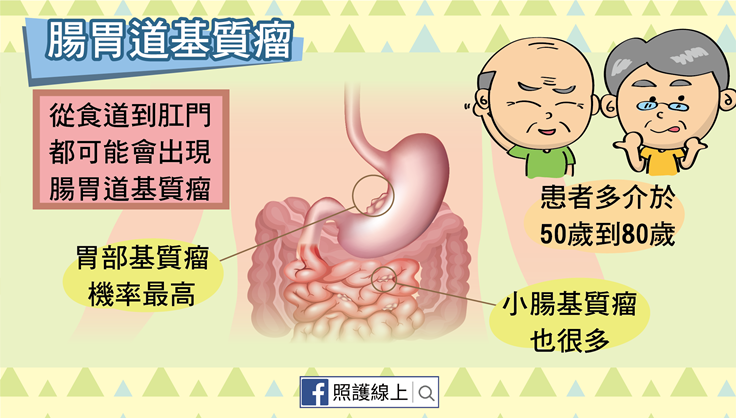
腸胃道基質瘤長在腸胃道(消化道)內,因此從食道到肛門都可能會出現這個腫瘤。最多數長在胃部,大約佔了六成。小腸的腸胃道基質瘤也不少,大約三成,其他的腸胃道基質瘤則長在大腸、食道、直腸等處。起源自小腸、食道、大腸、腹膜等處的腸胃道基質瘤長的比較快。起源自胃和網膜的長的比較慢。患者多數介於50歲到80歲。多數是偶發性,代表沒有什麼特殊原因,患者就得到了腸胃道基質瘤,僅有少數患者的腸胃道基質瘤與基因變異有關。
我們要如何知道自己有腸胃道基質瘤呢?就像很多癌症一樣,通常剛開始患者沒有什麼症狀,甚至是因其他問題開刀後,才意外發現自己消化道內長了腸胃道基質瘤。
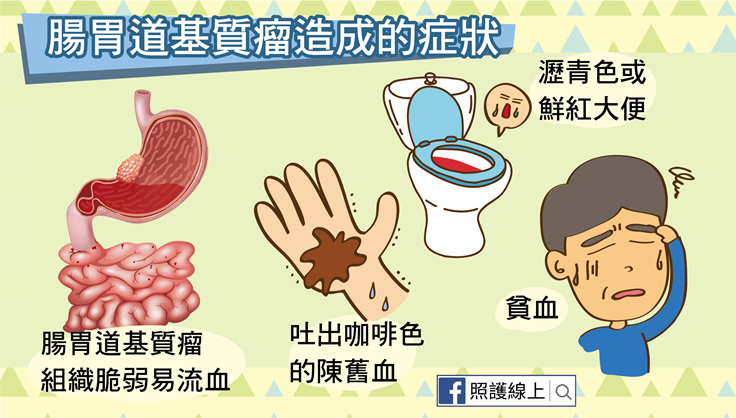
腸胃道基質瘤的組織脆弱,容易流血,因此患者可能會先表現消化道出血的症狀。像是長在食道或胃的腸胃道基質瘤會讓患者偶爾覺得噁心,吐出一口咖啡色的陳舊血。而長在胃或小腸的腸胃道基質瘤出血後,患者的腸胃道內會受到血液的刺激,蠕動變快,患者上廁所時發現自己排出瀝青色、黏黏的大便。假使出血處是長在大腸的腸胃道基質瘤,排出的大便可能帶有較鮮紅的血液。不管是咖啡色嘔吐物、瀝青色大便、鮮紅色大便,這些都是腸胃道出血的表現,需要進一步追查原因。然而若腸胃道基質瘤導致的出血量每次都少少的,患者可能沒有注意到嘔吐物或排泄物的顏色變化,但時間久了,累積的出血量也不少,患者會因此貧血,變得很疲倦容易累。

除了出血之外,腸胃道基質瘤還可以造成阻塞和穿孔等急性症狀。像是長在小腸的腸胃道基質瘤長的太大,阻擋消化後的食糜通過,病人吃不下,一吃就吐,肚子脹得要命,卻無法排氣,這就是消化道阻塞。
而萬一長的太大的腸胃道基質瘤破裂了,可能就此造成腸胃道穿孔,患者腸胃道裡面的消化液、食糜流往腹腔,引發腹膜炎,患者會肚子大痛。
無論腸胃道基質瘤是造成了出血、阻塞、或穿孔,都可能需要緊急手術才也辦法搶救患者。由於是急性問題,患者並不一定先知道自己有腸胃道基質瘤,而是突然肚子大痛、出血,到醫院接受緊急手術後,才意外發現腸胃道基質瘤。

當然,如果腸胃道基質瘤慢慢地長,患者可能會先由肚子痛、肚子摸到腫塊、噁心嘔吐、食慾降低、體重減輕等常見腸胃道症狀。
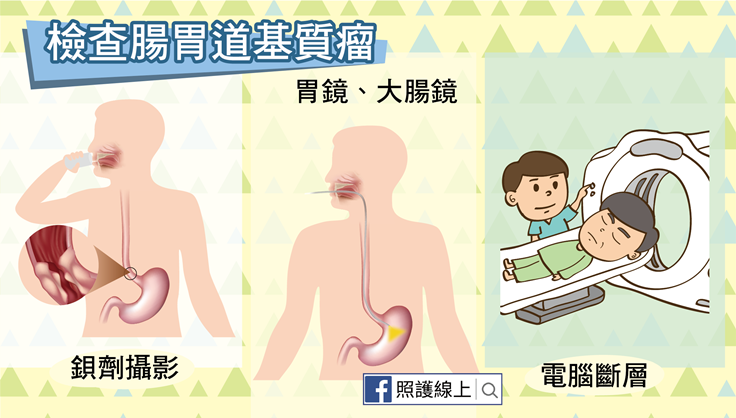
患者因為上述等腸胃道症狀就醫檢查時,醫師會安排鋇劑檢查、胃鏡、大腸鏡、或電腦斷層等影像學檢查,進而發現腸胃道基質瘤。
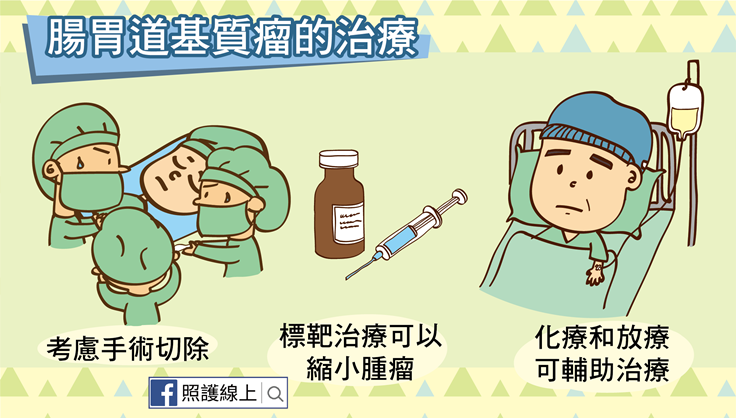
確診為腸胃道基質瘤後,治療方式的首選是手術切除。醫師評估是否能完整切除的重點在於這個腸胃道基質瘤長的位置,發現時的大小,是否轉移他處,和患者的健康狀態。如果醫師評估可以完整切除腫瘤,就會考慮先進行手術。腸胃道基質瘤與其他癌症較不同的是,腸胃道基質瘤極少淋巴結轉移,因此在切除腫瘤時並不需要同時進行淋巴結廓清手術,但手術時要非常小心不要弄破這個脆弱的腫瘤,否則會容易擴散。
假使無法完整切除腫瘤或腫瘤已經轉移,需要先用「標靶治療」,等腫瘤體積縮小之後,再考慮用手術切除。治療腸胃道基質瘤的幾種標靶治療是口服藥,能夠針對癌細胞攻擊,阻止癌細胞快速生長、分裂,在腸胃道基質瘤的治療上,標靶治療比化學治療成效更為顯著。雖然會帶來胃痛、拉肚子、或水腫等副作用,但整體來說並不嚴重。若醫師已經完整切除腸胃道基質瘤,也會視狀況讓患者服用標靶治療一到三年。近幾年標靶治療快速發展後,讓腸胃道基質瘤患者的存活率更加上升。
一般來說,腸胃道基質瘤的化學治療幫助不大,放射線治療的治療效果同樣有限,可以用來減輕轉移骨頭時造成的骨頭痛。

經過治療之後,腸胃道基質瘤的患者仍需要定期追蹤檢查,讓醫師了解患者最近的生活情況,是否有腸胃道症狀,並在三到六個月之間追蹤影像檢查,看看是否有腫瘤復發的證據。罹病和治療過後,患者最好要養成慎選食物、規律運動、與控制體重這些好習慣,才能增進整體的健康狀況。


