
「門診有位患者,屬於早發型巴金森氏病,年紀輕輕、才40多歲就發病,所幸患者積極接受治療,在穩定控制後,順利恢復工作、平時也可搭公車上下班。」國立成功大學附設醫院神經部李宗霖醫師表示。
「然而,隨著多年病程進展後,患者逐漸出現藥效漸退(Wearing-off)的狀況,即使規律服藥,仍可能突然卡住、動作僵硬,就像『斷電』一樣。對仰賴大眾運輸通勤的患者而言,不僅容易趕不上班次,甚至上下車都變得困難。」
李宗霖醫師指出,經過詳細評估後,醫療團隊與患者討論並調整整體治療策略,透過多元藥物搭配與治療時程的優化,使藥效表現更穩定。調整後,患者藥效中斷的時間明顯減少,通勤安全性提升、跌倒風險下降,生活品質也逐漸獲得改善。
如何察覺巴金森氏病?哪些人是高風險族群?
巴金森氏病(Parkinson’s Disease)的主要病理機轉,與中腦黑質分泌多巴胺的神經元退化有關。當多巴胺神經元逐漸凋亡,會造成大腦基底核迴路功能失衡,進而產生運動與非運動症狀。
常見的運動症狀包括:動作遲緩、肌肉僵硬、靜止性顫抖、姿勢前傾、步態不穩、平衡困難、步伐變小…等。此外,許多患者在運動症狀出現前 10–20 年,就可能出現非運動症狀,例如便祕、嗅覺減退、睡眠障礙、憂鬱、焦慮,或快速動眼期睡眠行為異常(例如:睡夢中會拳打腳踢,把夢境演出)等情況。
巴金森氏病的盛行率會隨年齡增加,在 50–60 歲後明顯上升。但李宗霖醫師也提醒,巴金森氏病並非老年人專屬疾病,臨床上也可能見於 30–40 多歲的年輕患者。

巴金森氏病的影響有哪些?可以根治巴金森氏病嗎?該如何治療?
若未接受妥善治療,巴金森氏病可能因動作遲緩與僵硬導致跌倒、骨折;活動力下降也會影響工作與生活品質。隨著病程進展,部分患者可能出現吞嚥困難、營養不良,進一步增加感染或肺炎的風險。
目前巴金森氏病仍屬無法根治,也無法逆轉已發生的神經退化性疾病。但透過長期且適當的治療與管理,可以有效控制症狀,協助患者維持一定的功能與生活品質。
李宗霖醫師指出,臨床治療的核心目標,是針對多巴胺不足的問題,透過藥物補充與調整,讓症狀能夠逐漸獲得穩定控制。
目前巴金森氏病的治療上,可以透過藥物有效控制症狀,幫助患者奪回人生主控權。李宗霖醫師說明,由於巴金森氏病的核心問題,是體內多巴胺的缺乏,因此目前以左旋多巴類藥物為治療主力,搭配其他多巴胺促效劑、酵素抑制劑(例如MAO-B抑制劑、COMT抑制劑)或金剛胺…等藥物,藉此補充患者缺乏的多巴胺。
為什麼治療巴金森氏病一段時間後,效果會變得不穩定?
隨著疾病進展,腦內多巴胺神經元逐漸減少,大腦原本「緩衝」藥效的能力會下降,使得服藥後的效果變得不穩定,容易出現藥效漸退的現象。
李宗霖醫師形容:「這有點像老化的電池,電量掉得很快,時而來電、時而斷電。」患者動作順暢的「來電(on)」時間縮短,而僵硬、無法動彈的「斷電(off)」時間增加,對生活影響甚鉅。
藥效波動不僅影響動作、行走流暢度,也可能干擾如廁、進食等基本生活功能,甚至增加跌倒與意外風險。因此,治療目標會放在縮短斷電時間、延長動作穩定的時間,並降低藥效波動對生活的干擾。
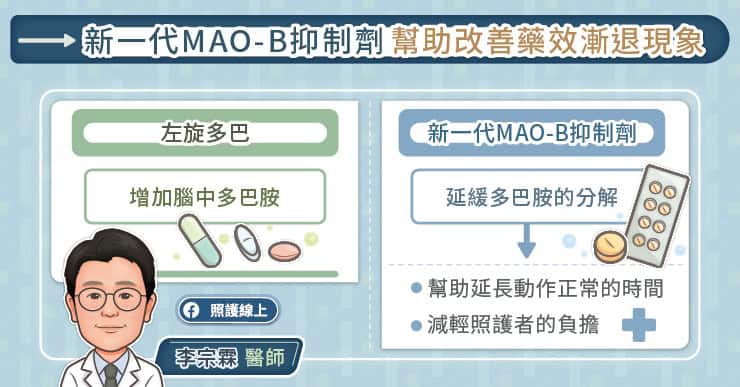
如何及早發現藥效漸退?治療策略可以怎麼調整?
臨床上可透過藥效漸退量表(WOQ-9)協助判斷是否出現藥效漸退的情形。李宗霖醫師建議,臨床症狀不穩定的患者建議每 1–2 週填寫一次,將日常症狀變化系統化記錄下來,幫助醫師看診時更了解實際居家症狀起伏的模式,能夠更精準調整整體治療策略。
巴金森氏病治療策略並非一成不變,而是隨著病程與生活需求,透過藥物種類、劑量、服藥時間與搭配方式的調整,打造個別化、穩定、長期且多元的治療計畫。
長期管理,讓生活更穩定
巴金森氏病的治療重點,在於持續、全方位的管理。規律服藥、良好飲食習慣、復健/物理治療,規則運動與醫療團隊的密切配合,大部分患者都能維持一定的生活品質。
李宗霖醫師表示,許多調整得宜的患者,外表行動甚至不易被外人察覺罹病。醫療團隊會與患者攜手合作,讓生活更穩定、更可掌控。
筆記重點整理
● 巴金森氏症與中腦黑質多巴胺神經元退化有關,會造成運動與非運動症狀。
● 隨病程進展,藥效穩定度可能下降,出現藥效漸退與波動。
● 透過症狀紀錄工具(如 WOQ-9),可協助及早發現藥效變化。
● 治療需長期且個別化,透過多元策略調整,協助患者維持功能與生活品質。






