
陳先生剛滿40歲,卻發現自己的體重在一個月內減輕了5公斤。這段時間裡陳先生不但沒有刻意節食,反而吃的更多、喝的更多、也尿的更多。太太覺得不對勁,好說歹說地把陳先生帶去醫院檢查,一驗血糖,不得了,血糖值竟然超過了400mg/dL,糖化血色素數值也高達14%。
「這是糖尿病,我們得趕緊治療,好好控制。」國立台灣大學醫學院附設醫院新竹分院代謝內分泌科范綱志醫師仔細說明了接下來的治療計畫。剛聽到糖尿病這個診斷,陳先生有點不知所措,但很快地接受事實,下定決心改掉不好的生活習慣,開始規律運動、減重,並按時服藥且使用針劑胰島素來控制血糖。在醫病雙方的共同努力下,半年內陳先生的糖化血色素數值就降到7 %,有相當顯著的進步。
提到這個印象深刻的案例時,范綱志醫師露出微笑地說:「糖尿病雖然是個慢性病,但只要好好認識這個疾病,運用各種方式控制血糖,就能大幅減少未來併發症的發作機會。」
空腹及飯後,都要顧血糖
范綱志醫師表示,想要好好控制血糖,我們得先了解「空腹血糖值」、「飯後血糖值」、與「糖化血色素」這幾個指標。
血糖指的是在血液中的葡萄糖濃度,我們的胰臟平時會持續分泌少量的胰島素進到血液以調控血糖濃度。當我們吃東西後,食物被消化吸收,葡萄糖便進到血液,使血糖值升高。血糖升高會刺激胰臟分泌大量的胰島素來因應,把餐後的高血糖降下來。
范綱志醫師說,「空腹血糖值」代表的是「胰臟維持胰島素基礎水平的能力」;而「飯後血糖值」,代表的是「胰臟於進食後分泌胰島素的能力」。糖尿病患者的空腹血糖值最好要落在80 mg/dL到130 mg/dL之間,而飯後血糖值要控制於80 mg/dL到180 mg/dL之間。
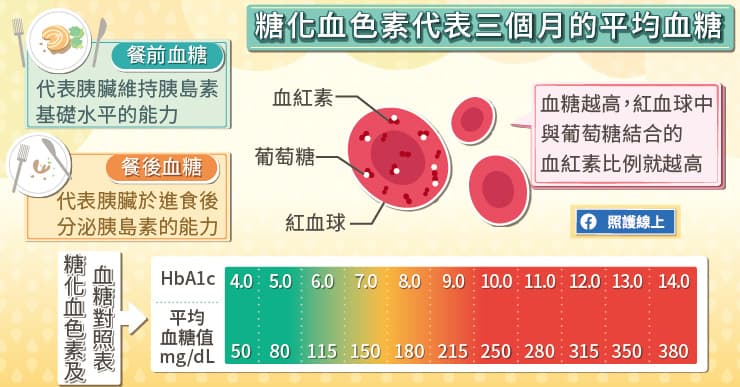
紅血球中的血紅素會與葡萄糖結合,稱為「糖化血色素」,平時的血糖愈高,糖化血色素的比例就愈高。糖化血色素可代表三個月來的平均血糖值,等於是包含餐前血糖與餐後血糖的總平均給分。當糖化血色素數值為6%,代表三個月來的平均血糖值約115mg/dL;糖化血色素超過6.5%時,達到糖尿病的診斷標準。若糖化血色素數值來到10%,平均血糖值約250 mg/dL。
文章開頭提到的陳先生,抽血檢驗的糖化血色素高達14%,代表平均血糖值約380 mg/dL,已嚴重超標。
「看診時,患者常常會問『我每天飯前測空腹血糖值都很標準,為什麼糖化血色素驗起來都不太好?』,其實這就代表飯後血糖值沒有達標。請患者回家驗驗飯後血糖,他們就知道自己的問題出在哪了!」范綱志醫師解釋:「分析起來,飯後血糖特別高,可能是因為吃了頓大餐,或是餐點裡選擇過多的澱粉類,導致飯後血糖飆升。」
空腹血糖、飯後血糖、糖化血色素是三個重要指標,能幫助我們判斷患者的狀況,以調整治療方式,好好控制血糖。
胰島素應該打幾針?
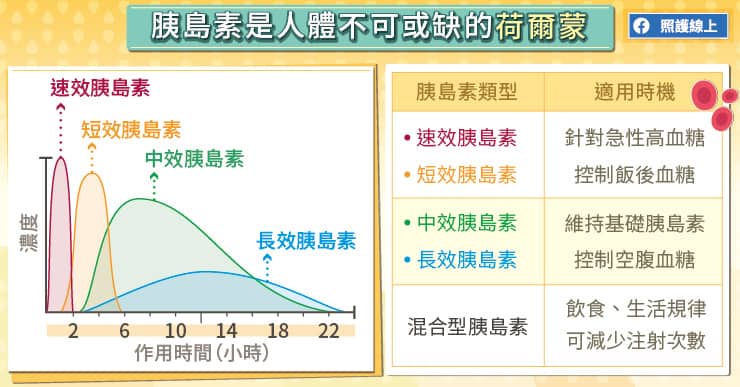
范綱志醫師說明,胰島素是身體不可或缺的荷爾蒙,是幫助控制血糖的利器,目前有速效、短效、中效、長效等類型的胰島素,適合用在不同的狀況。
速效胰島素、短效胰島素適合用來控制急性高血糖,注射後大約10至30分鐘就能開始發揮降血糖的作用,但持續時間只有幾個小時,主要是為了控制「飯後血糖」。
中效胰島素、長效胰島素的作用時間較長,能持續降低血糖一整天,可用來模擬胰島素在體內的自然基礎濃度。中效、長效胰島素有助於控制「空腹血糖」。
目前也有混合型胰島素,裡頭包含了短效和中長效胰島素,適合用在生活規律的糖友,只要進食、活動的時間都相當固定,可以考慮使用混合型胰島素,能減少注射次數。
靈活運用短效、中效、長效、和混合型胰島素,讓飯後血糖與空腹血糖都能夠達標。「施打胰島素的次數,與使用的胰島素類型有關,有的患者一天需要打兩針,有人需要三針或四針。」范綱志醫師特別澄清,「打胰島素的次數與病情嚴重度並沒有關係,大家不用跟其他糖友比較,只要是適合自己,能讓血糖穩定達標,就是好的治療方式!」
天天打針安全嗎?
聽到打針,患者可能會有點擔心,不過,范綱志醫師強調,「胰島素是人體天然的荷爾蒙,也是控制糖尿病的得力助手。因為是人體每天都會分泌的荷爾蒙,所以補充胰島素不會造成身體額外負擔。」

無論是身體無法分泌足夠的胰島素,或是細胞對胰島素的敏感度不足,都可以利用打針的方式來補充胰島素,一方面讓胰臟休息復原,二方面則讓血糖控制達標。
能不能靠生酮飲食控制血糖嗎?
因為吃澱粉類食物容易讓血糖升高,所以有些糖尿病患會試圖採用生酮飲食,希望靠著只吃蛋白質、脂肪,不吃澱粉,來控制血糖。不過,范綱志醫師表示,雖然剛開始實行生酮飲食時,能在某些糖尿病患者身上看到血糖下降、體重下降的狀況,然而抽血檢查卻可能發現,患者的膽固醇因為生酮飲食而上升。如此一來,即使血糖下降,卻可能因為膽固醇濃度上升而增加了罹患心血管疾病的風險。
目前並沒有明確的研究報告能告訴我們,長期實行生酮飲食究竟會帶來什麼樣的結果,糖友們不要貿然採用,請務必事先與內分泌科醫師討論,以免得不償失。
范綱志醫師說,「人類使用胰島素來控制血糖的歷史已經長達一百年,現在的胰島素治療其實都相對安全,藥效非常穩定,不會有高峰的問題,也能夠配合病友們進食時間,彈性選擇施打,亦可降低夜間低血糖的風險,對於糖尿病友們的整天的血糖控管,是蠻好的得力助手。」
糖尿病患可以與醫師共同討論,選擇適合自己的治療方式,搭配飲食、運動,讓空腹血糖、飯後血糖、糖化血色素統統達標!






