「隔壁家陳太太覺得自己肚子變大好一陣子了,原本以為自己是變胖,小腹凸起,我跟她說,說不定是子宮肌瘤,要她去醫院檢查一下。」晚餐時間,王太太對著老公說。
「結果呢?」王先生問。
「醫生一看說,這個是子宮長瘤沒錯,但太大了,要開刀才行。」
「那不就去住院了!」
「開完刀了,禮拜天剛出院。」王太太頓了一下:「結果化驗的結果竟然是惡性的呢!」
「什麼?!」王先生吃了一驚:「原來小腹凸起也可能是長了癌症啊!」
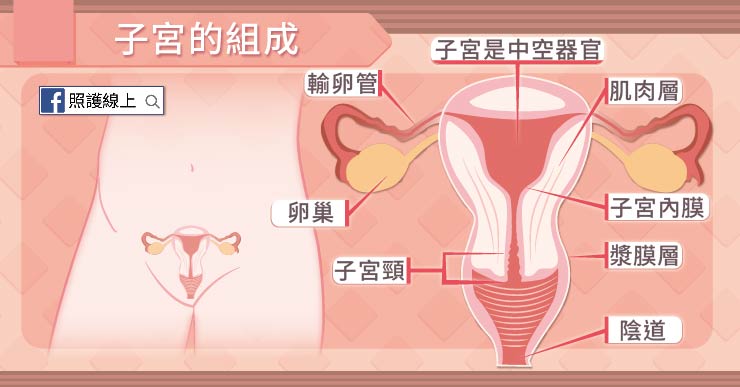
子宮是個中空的器官,裡頭的空間正是保留給胎兒的小皇宮,為了讓胎兒從好小好小的體積,長大到大約三公斤、身長四五十公分的嬰兒,我們的子宮擁有極好的延展性。子宮的組成可分成三層,最內層稱為「子宮內膜」;最外層稱為「漿膜層」;中間則是有強壯、厚實的肌肉層。接近媽媽要自然生產的時候,子宮強力收縮造成陣痛,就是由這肌肉層收縮引發的,要從媽媽肚子中擠出胎兒,也是要靠這層子宮肌肉的強力收縮才行。
我們之前已經介紹過從子宮內膜層長出來的「子宮內膜癌」,和從子宮頸長出來的「子宮頸癌」,今天要來看看從子宮肌肉層及其他支撐子宮的組織形成的惡性疾病 –「惡性子宮肉瘤」。
惡性子宮肉瘤比子宮內膜癌或子宮頸癌還少見,而惡性子宮肉瘤還可以再被細分類,但以從子宮肌肉層長出來的惡性子宮平滑肌肉瘤(Uterine leiomyosarcoma)為主。另外還有子宮惡性混合繆勒氏瘤及子宮內膜基質肉瘤。這時候,我們還是要附帶說明,子宮肌肉層最容易長出的其實是良性的子宮肌瘤,子宮肌瘤的發生率很高,甚至兩三位女性中就有一個人有,其中很少人會演變成惡性子宮肉瘤。
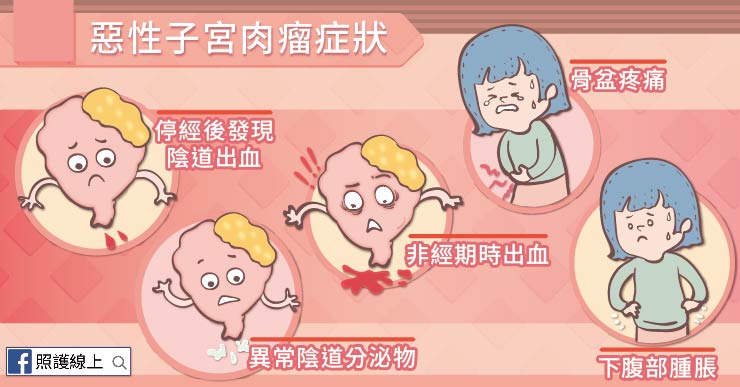
罹患惡性子宮肉瘤時,患者可能會表現以下症狀:
◆ 異常陰道出血:這包括停經後發現陰道出血,或是在月經週期之間(原本不是該流血的時候)會突然發現陰道出血。
◆ 陰道分泌物:雖然絕大部分的陰道分泌物常是因為感染引起的,但有些人的陰道異常分泌物則是罹患癌症的徵兆。
◆ 骨盆疼痛與骨盆腔腫瘤:患者可能覺得覺得下腹部腫脹、疼痛、沉重,或有頻尿的問題。
從我們開頭的故事裡,您大概可以了解,進入中年後女性小腹變大、變胖,不一定只是變胖,而可能是骨盆腔長了腫瘤。但是,您也會發現,惡性子宮肉瘤的這些症狀,與大一點的子宮肌瘤造成的症狀好像也很相似呢!沒錯,光從症狀的話很難直接判定說這是良性的子宮肌瘤或是惡性的子宮肉瘤,但問題是良性子宮肌瘤不會讓人致命,但子宮惡性肉瘤死亡率可不低。所以找到惡性子宮肉瘤也是很重要的。
聽到子宮惡性肉瘤死亡率不低的話,大家一定會想:「那有沒有推薦的篩檢方式呢?」關於子宮附近的癌症,我們比較確定的是定期做子宮頸抹片,是可以有效地找出子宮頸早期病變,並且預防子宮頸癌。但一般面對子宮惡性肉瘤時,就沒有適當的篩檢方式了,雖然陰道超音波能夠辨認子宮的腫瘤,但這些腫瘤常是被當作子宮肌瘤,有時即使透過超音波也無法確認為惡性的。大部分的子宮惡性肉瘤是到了手術當中或手術後才確定診斷。因此若子宮肌瘤在停經後繼續生長,會引發嚴重出血,或超音波下醫師懷疑此為惡性子宮肉瘤的患者,就要考慮用手術解決腫瘤問題。
另外醫師檢查時,會注意患者有沒有罹患惡性子宮肉瘤的危險因子,像是患者是否骨盆腔曾接受過放射線治療。電療雖然可以治療癌症,但由於放射線可以破壞細胞的DNA,有時就因此促使第二種癌症發生,因電療導致的第二種癌症常發生於放射線治療的五到二十五年之後。如果受檢的女性剛好符合這個條件,就要注意其子宮腫瘤是否為惡性。另外的危險因子包括了某種基因(RB gene)突變,與曾用荷爾蒙療法(Tamoxifen)治療乳癌。
手術目前是治療惡性子宮肉瘤的主要方式,手術通常是移除整個子宮,有時還包括了輸卵管、卵巢、及部分的陰道。子宮惡性肉瘤的分期多半要靠手術後才能確立,除非是無法承受手術的患者,才會用臨床分期的方式。
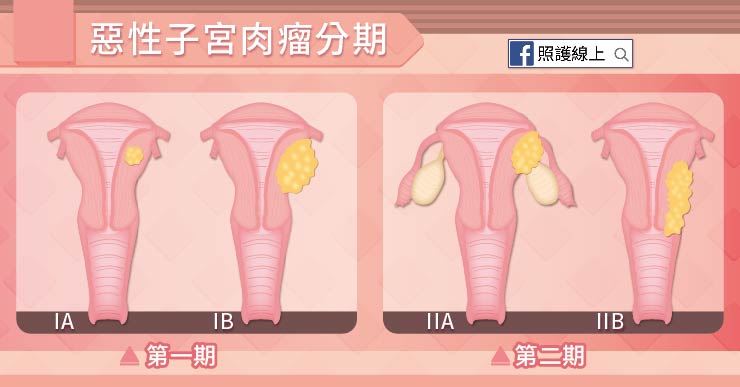
癌症分期其實是個複雜的事情,要根據腫瘤的大小,是否腫瘤已經長出子宮外,侵犯到同在骨盆腔的直腸或膀胱,和淋巴結受侵犯的程度,以及有無遠端器官轉移等條件來判斷。
● 第一期:腫瘤尚未長到子宮外,也沒有轉移淋巴結或其他器官。
● 第二期:腫瘤長到子宮外,還沒超出骨盆腔的範圍,但沒有轉移淋巴結或其他器官。
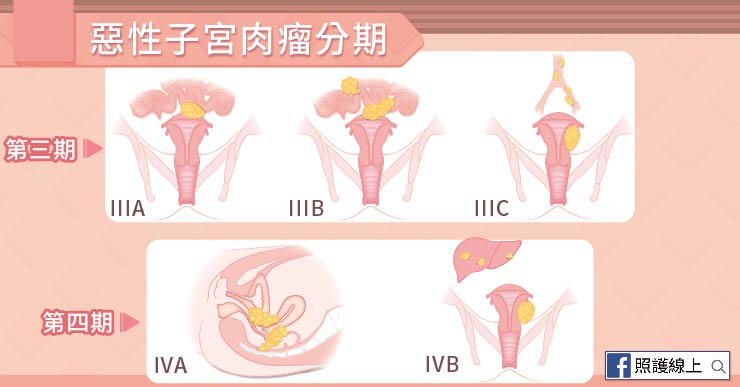
● 第三期:第三期的腫瘤還沒有轉移到其他器官,但腫瘤可能侵犯到腹腔的組織,也可能已經侵犯了周遭淋巴結。
● 第四期:腫瘤已經長到直腸、膀胱,或已經轉移到肺臟、骨頭、肝臟等處。
確立分期之後,醫師會再替患者評估,加上適合的放射線治療、化學治療、荷爾蒙治療、或口服標靶藥物,若能早期找到惡性子宮肉瘤,其五年存活率就會比晚期來得好得多。




