
談到化學藥物治療(簡稱化療),大家第一時間想到的畫面就是:掉頭髮、噁心嘔吐、全身虛弱下不了床。許多宣揚另類療法的「老師」,主張化療會降低人體免疫力,抵抗力下降之後讓癌細胞長得更快,加速死亡。但事實上是這樣的嗎?
其實,化療在癌症治療是非常重要的,而且依據癌症的嚴重度,化療扮演了不同的角色。這些所謂的「老師」不會告訴你這些,他們可能根本不懂,或是不想讓你知道。
第一、他們有告訴你,化療是唯一可以拯救你家人的治療嗎? – 根除性化療
沒錯,化療有很多副作用,你知道,醫生也知道;很多人只告訴你化療有多不好,卻沒告訴你,有些癌症,只有化療救得了;非但救得了,治癒率還頗高!
讓我來舉幾個例子讓大家曉得,「根除性化療」在某些癌症的重要性。
生殖細胞癌,100個患者當中,多達90個患者能被化療治癒!
生殖細胞癌雖然算是少見的癌症,但90%的病人,在接受過三次或四次化療,10年追蹤下來都痊癒了!既不用開刀,也不用電療。您可以想想,究竟要選擇打三次健保給付的化療,就有九成的機會治癒生殖細胞癌,還是要花十幾萬跑去買一些特殊的營養食品或藥物,卻不知道療效呢? (很可能是一點療效都沒有。)
我想答案應該很明顯了。
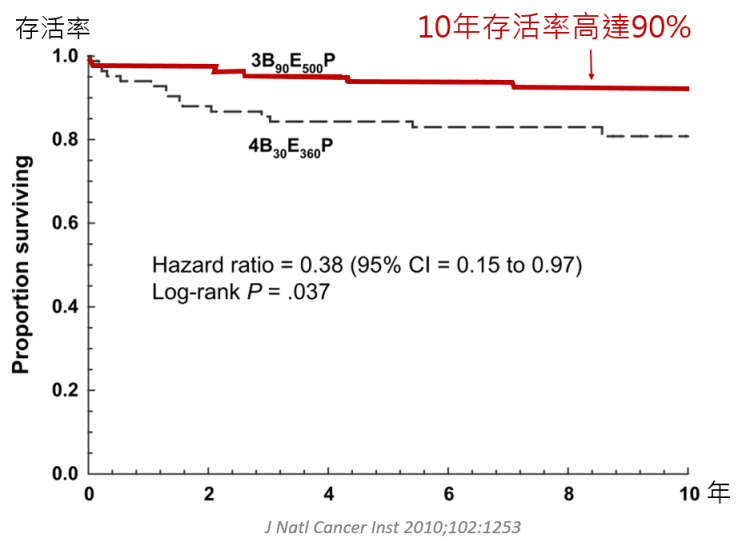
此臨床試驗有166位生殖細胞癌的病患參與,此為追蹤十年之後所發表的結果,由上圖可以看出,接受過三次BEP化療的病患,其存活率比接受四次的病患較高,且具有統計上的意義,10年的存活率高達九成以上。
淋巴癌,大約一半的患者可以被化療治癒
即使是惡名昭彰的淋巴癌,在接受6~8次的化療(加上標靶治療),也有大約一半的患者可以被治癒,如果是預後好的組別,治癒率可以更可高達八、九成!是不是跟你腦海中的印象不太一樣呢?
因為媒體往往只刊登名人罹癌過世的新聞,但你卻很少看到淋巴癌治癒的新聞,電視劇、電影甚至MTV也常常上演主角罹患淋巴癌、血癌等灑狗血的劇情,照真實世界的數據看來,以後的編劇應該要讓一半的主角可以被救活,這樣才符合現實狀況嘛。
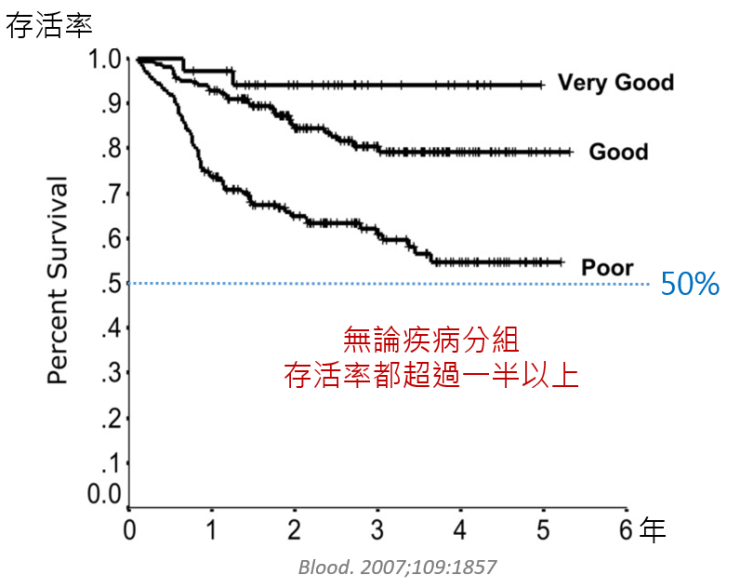
總共365位淋巴癌的病患(瀰漫性大型B細胞淋巴癌),接受過標準化療合併標靶藥治療,追蹤六年的結果,大約有七成的病患可以治癒。
化療雖然對人體有副作用、降低免疫力,你知道,醫師當然也知道啊! 那為什麼醫師還要用化療替病人治療,因為在某些情況下,只有化療可以有機會殲滅癌細胞! 所以這些副作用和風險,也是病人必須承受的。當證據告訴我們,好處(治癒的機會)大於壞處(因副作用死亡)的時候,醫師會建議病患接受這樣的治療,但是當壞處大於好處的時候,我們會建議病患別的治療方式,甚至安寧療法。化療在生殖細胞癌、淋巴癌、血癌都是不得不,且是全世界唯一能治癒的最佳選擇。
第二、他們有告訴你,術後的化療可以減少復發的機會嗎? – 輔助性化療
在「癌症一定要開刀嗎?」這篇文章我們提到,大部分的腫瘤,都需要開刀來根除,但如果有殘存肉眼看不到的癌細胞,該怎麼辦呢?為了殲滅殘存的癌細胞,有時候我們會在開刀切除腫瘤之後,讓病人接受幾次化療或電療,希望可以減少腫瘤復發的機會。這樣的化療,稱為輔助性化療。
這時候病患及家屬一樣會擔心,接受化療有這麼多副作用,開完刀又打化療,真的有好處嗎?其實在一開始,醫生並不知道到底有沒有效果喔,所以要靠臨床試驗來證實!下面舉幾個例子來讓大家了解。
早期乳癌術後的輔助性化療,每治療100個病人,就可以拯救10人免於乳癌復發死亡。
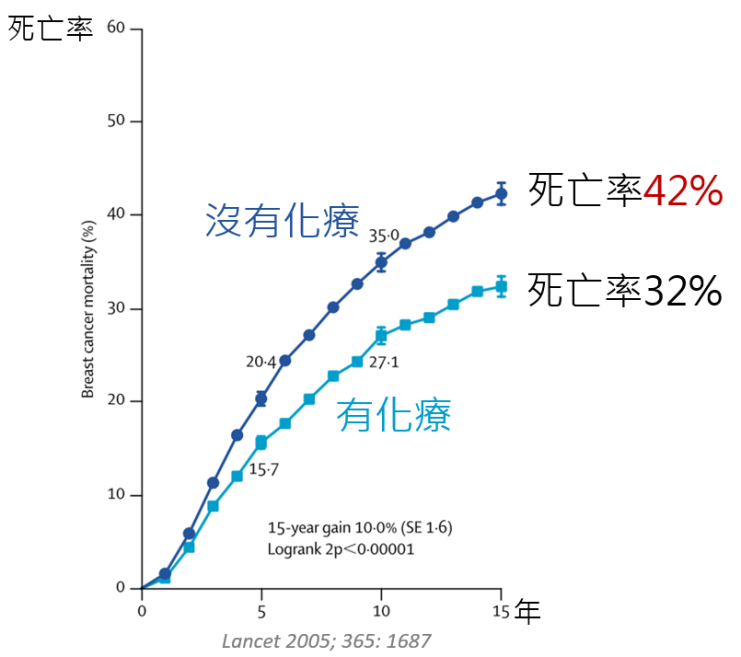
收集了60個臨床試驗,多達兩萬多個病人的資料分析,長期追蹤15年的發現,開刀後沒有接受輔助性化療的病人,有42%的病患會死於癌症復發;若開刀後接受輔助性化療,只有32%的病會死於癌症復發,減少了10%。
大腸癌第二、三期術後的輔助性化療,追蹤五年,發現可以減少22%的病患癌症復發。
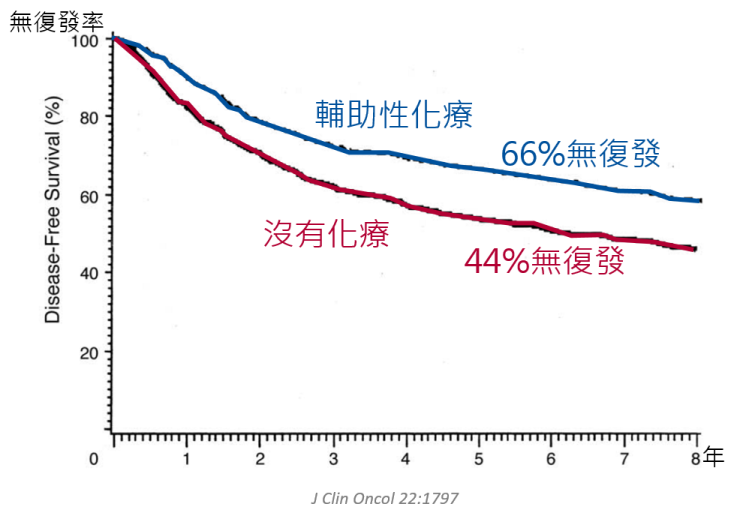
超過一千個大腸癌的病患當中,手術後接受輔助性化療的病患,沒有復發的比例比較高(66%);只接受手術但後沒有輔助性化療的病患,沒有復發的比例比較低 (44%)。
肺癌第一期,手術後接受輔助性化療,沒有好處。
當然,也不是所有的輔助性化療都有好處,可以看到下圖兩條曲線很接近。也因為這樣的統計結果,臨床上醫師並不會建議肺癌第一期的病患接受輔助性化療。
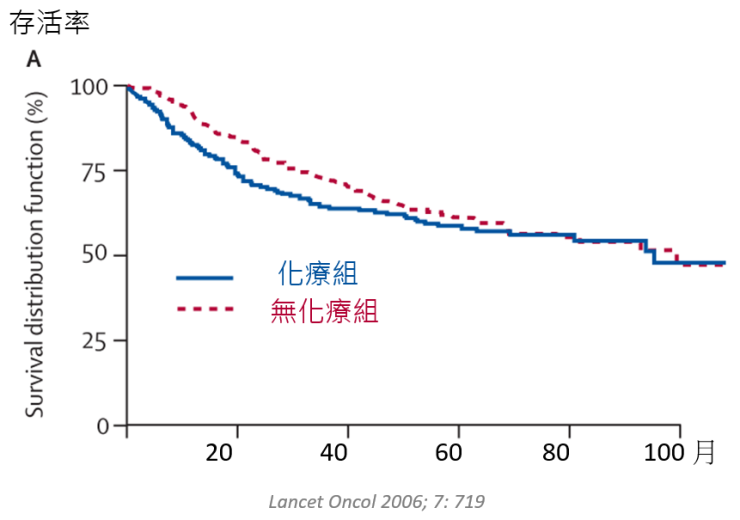
綜合上述,早期癌症病患接受手術,術後要不要接受輔助化療,都是根據大規模的、客觀的臨床試驗結果來給予建議。依照不同的癌症、不同的期別,有的有好處,有的沒有好處。醫師會根據臨床試驗、癌症治療準則來給予建議。然而,減少復發機會並不代表百分之百不會復發喔!
這些輔助性化療是有一定的療程的,大多只要接受4-6次,約3-6個月完成,完成之後只要定期追蹤即可!不用擔心需要永無止盡的接受化療喔!
第三、他們告訴你,接受化療之後,病人最後還是會死掉,但我們卻幾乎沒看過接受另類療法痊癒的病人。
“某某人平常都好好的,上個月肚子不舒服去醫院檢查,發現是胰臟癌末期,打了兩次化療就一直吐、食物吃不下、體力越來越差,三個月就過世了,早知道不要化療可能還活得久一點…”
對這樣的敘述應該不陌生吧,好像你我周遭都發生這樣的故事。一般人對於化療的恐懼,大多也是來自於這樣的刻板印象:癌症末期、化療、嚴重的副作用(噁心嘔吐、體力虛弱、敗血症)、死亡。
大部分無法開刀根除,已經有轉移的癌症,被定義為第四期,或是癌症末期。稱之為末期,意思就是病患幾乎不可能痊癒了,這時候的化療,本來就不是要根治病患的癌症。
這時候的化療稱做「緩和性化療」,目的是讓病患有品質的活久一點。意思就是如果接受治療會讓病患沒有品質、或是沒辦法活得更久,那大概也不需要接受化療。雖然化療伴隨不少的副作用,而且癌症第四期的病患終究因為癌症惡化而死亡,但我必須說,經過醫學界將近百年來的努力,現今末期的癌症病患,往往比幾十年前的病患延長了一年甚至兩年以上的壽命,化療對癌症治療的貢獻是不可抹滅的。
緩和性化療,就是使用在癌症末期的病患,他的癌症已經無法治癒,使用化療只是試圖延長他的生命,所以稱為緩和性化療。
惡名昭彰的胰臟癌
我們就用惡名昭彰的胰臟癌來舉例吧!
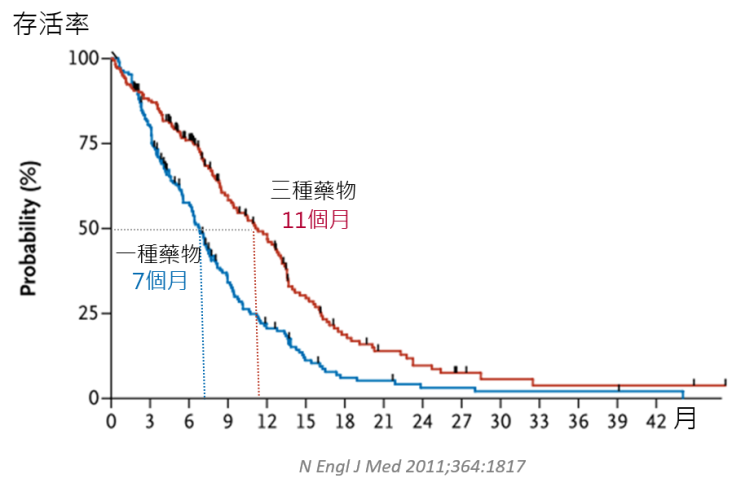
末期的胰臟癌症病患,若同時給予三種化療藥物,跟單用一種化療藥物的比較,由上圖我們可以發現:
1. 三種化療的組合,平均可以延長生命大約4個月。
2. 大約兩年後,兩組大部分的病患都過世了。
3. 兩組都有約10%的病患,在治療的前三個月就死亡了。
緩和治療的目的,就是在可以接受的副作用之下,盡可能的延長病患的生命,可惜這三個藥物的組合,副作用蠻強的,所以臨床上醫生不一定會選擇這個配方。
末期乳癌
我們再舉乳癌為例
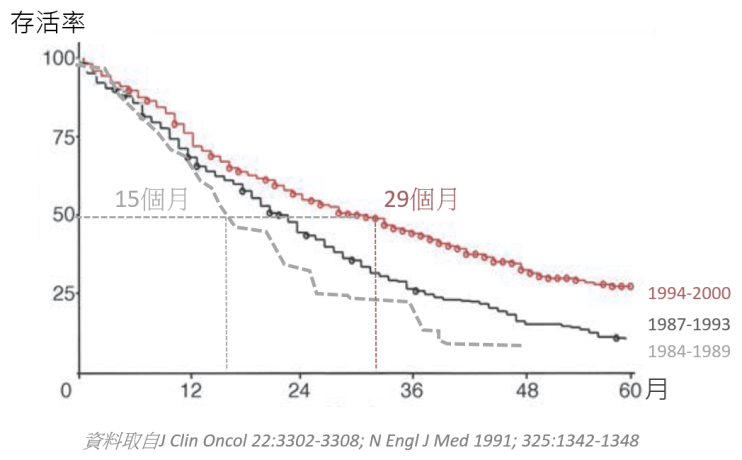
由上圖顯示,末期乳癌病患接受緩和治療,隨著醫學的進步,藥物的種類越多,病人的平均存活期也從15個月,延長到29個月!
緩和性化療是讓病人有品質的、多存活一些時間的治療方式,雖然最後的最後,癌症終究會一直擴散導致人體死亡。但對於親人來說,如果醫療的進步可以讓我們多爭取到一年兩年陪伴家人的時間,也算是功德一件。
醫師的叮嚀
化療在不同的癌症、不同的癌症期別,有不同的角色。可以是根除癌症,可以是減少復發的機會,可以是延長生命,當然也有可能是徒勞無功。我們應該根據統計的證據結果,來選擇治療的方式,而不是一昧的畏懼副作用,而延誤的治療的時機。




