
「醫師,我已經停經幾年了,但是最近幾個月都有出血的現象。」陳女士煩惱地說。
「如果在停經後出現異常出血,一定要非常小心,」醫師說,「我們先做個超音波,後續可能會需要進一步檢查。」
「要刮子宮嗎?」陳女士帶點緊張地問,「之前已經刮過了,但是沒有找到問題耶。」
臨床上遇到子宮異常出血時,都必須將子宮內膜癌的可能性納入考量,所以常使用子宮搔刮術來取得檢體,衛生福利部雙和醫院賴鴻政教授指出,但是子宮搔刮術屬於侵入式檢查,需要撐開子宮頸,才有辦法將器械伸入子宮刮下部分子宮內膜,可能得在全身麻醉下進行。很多患者聽到子宮搔刮術時都有點顧忌,而猶豫不決。其實,侵入性檢查也不是萬靈丹,也有醫師擔心在門診做的內膜切片會沒刮到癌症組織,可以考慮低侵入式的甲基化檢測與內膜切片同時使用,以減少偽陰性的風險。
「因為患者暫時不想接受子宮搔刮術,所以便建議她先採用低侵入式子宮內膜癌檢測,低侵入式子宮內膜癌檢測的作法類似子宮頸抹片,患者較不會恐懼。」賴鴻政教授回憶,「當時的檢測報告為『高風險』,於是患者便同意再次接受子宮搔刮術。再次採樣的結果,確認是非常早期的子宮內膜癌,於是開始進行後續的治療。」
善用低侵入式子宮內膜癌檢測,不僅能夠幫助醫師、患者做臨床決定,更能及早揪出子宮內膜癌。
異常出血,當心子宮內膜癌!
尚未停經婦女的子宮內膜會每個月剝落、出血,形成月經,賴鴻政醫師解釋,「不正常子宮出血(Abonormal Uterine Bleeing)就是不該來的時候來,來的時候量比較多,或是出血變得不那麼規則。這可能是規則性的問題,或是出血量的問題,如果感覺跟往常的月經不一樣,就必須提高警覺,盡快就醫檢查。」
導致異常出血的原因很多,醫師一定會將子宮內膜癌的可能性納入考量。子宮內膜癌可能造成異常出血,如果出血量較多,便會出現貧血的症狀。隨著子宮內膜癌惡化,患者可能感到下腹疼痛,或有體重減輕的狀況。

「面對不正常出血,醫師大多會先安排超音波檢查,接著要考慮直接把子宮內膜刮下來送病理化驗,」賴鴻政教授說,「子宮搔刮術可以在門診,患者清醒的狀況下進行,將器械從子宮頸伸進子宮刮下一些子宮內膜。如果患者比較怕痛,或是沒有生產過,器械放不進去子宮,就必須要上麻醉,把子宮頸撐開,然後再刮下子宮內膜,手術過程跟人工流產的過程類似,屬於侵入式檢查。」
由於不正常出血的患者很多,所以會需要進行大量侵入式檢查,但是檢查結果顯示大部分異常出血的患者,並不是癌症。賴鴻政教授分析,90%以上的異常出血患者,其實都不是癌症,但都必須要接受這樣子的侵入式檢查,而得承擔子宮穿孔、麻醉等風險。
「曾經遇過患者已經連續刮了六次,但六次採樣都沒有找到癌細胞。」賴鴻政教授說,這種狀況讓醫師很困擾,對患者而言更是相當煎熬。
新型低侵入式甲基化檢測,評估子宮內膜癌風險
低侵入式子宮內膜檢測便是為了改善這個臨床常見的難題,賴鴻政教授說,低侵入式子宮內膜癌檢測的作法類似子宮頸抹片,不用麻醉便可以取得檢體。透過檢測特定基因序列甲基化程度的改變,評估罹患子宮內膜癌的風險。
倘若評估結果屬於「低風險」,可以繼續觀察;假使評估結果屬於「高風險」,便會建議進行侵入式子宮內膜採樣檢查。
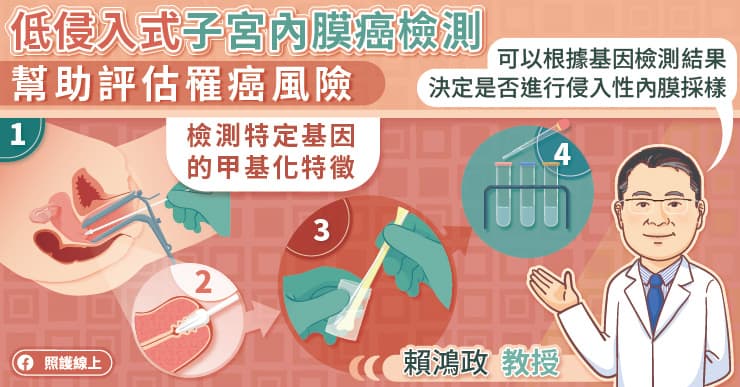
低侵入式子宮內膜檢測的準確率超過90%,可以作為重要的參考依據,幫助醫師與病人做決定,賴鴻政教授說,醫師能夠減少執行侵入性檢查,病人也可以評估是否要承擔併發症的風險,來接受侵入式子宮內膜採樣。
「低侵入式子宮內膜癌檢測,已通過台灣食品藥物管理署核准,」賴鴻政教授說,「目的就是要減少侵入性子宮內膜採樣的次數及相關併發症之風險,有助降低醫療負擔,且讓害怕疼痛而不敢就醫及不方便看診的患者多一個選擇。利用低侵入式子宮內膜檢測了解子宮內膜癌的風險高低,也能提升患者就醫的意願及方便性。」
子宮內膜癌高危險群要提高警覺
罹患子宮內膜癌的主要因素是年紀,在台灣約40歲以上的發生率開始增加,賴鴻政教授解釋,「其次是肥胖,肥胖會導致女性荷爾蒙失調,容易沒有排卵。正常情況女性大約28至30天排卵,排卵之後二個禮拜內會有黃體素的保護,如果沒有排卵就會只有女性荷爾蒙的刺激,長期下來容易導致子宮內膜癌。」
即使不是太胖的人,倘若長期處在壓力的情況下,也可能干擾排卵,而產生不排卵的現象,所以壓力造成的不排卵也會增加子宮內膜癌的風險。
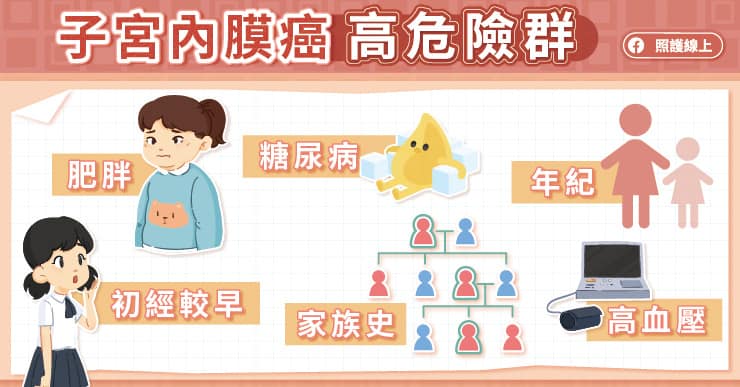
未曾生育、初經較早的婦女,風險會比較高。賴鴻政教授分析,子宮內膜癌與部分癌症基因是共通的,譬如乳癌、大腸癌、卵巢癌等患者,罹患子宮內膜癌的風險比較高。另外,有研究報告指出,高血壓、糖尿病等慢性病亦會增加罹癌風險。
貼心小提醒
子宮內膜癌的發生率有逐漸增加的趨勢,賴鴻政醫師提醒,當發現有異常出血的情況時,千萬不要輕忽身體發出的警訊。除了傳統侵入式子宮內膜採樣之外,目前也有相對安全、便利的低侵入式子宮內膜檢測,以類似子宮頸抹片的方式採樣,檢測甲基化基因,評估罹患子宮內膜癌的風險。若是屬於高危險族群,應善加利用,及早診斷、及早治療,才能達到較好的預後!


