過去痛風為「富貴帝王病」,要有足夠資本喝酒、吃大魚大肉、體重過重,才有罹患痛風的「權利」。但現代人常常營養過剩,罹患痛風的比率可真不小!
聽到痛風,很多人會直覺想到「要驗尿酸」!
那尿酸又是什麼呢?
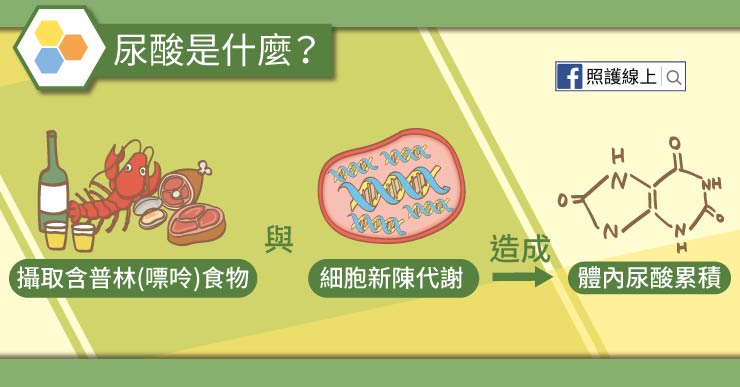
我們所有組織內都含有一種物質叫做「嘌呤」,或稱為「普林」,英文是purine,本意是「pure urine」,「純尿」的意思。而身體細胞會進行新陳代謝以汰舊換新,當普林被分解之後就會產生尿酸。另外,部分食物含有較多的普林,例如動物的內臟、紅肉、及海鮮,就是高普林食物。
正常狀況下,尿酸會於血液內分解,經過腎臟及腸胃道,以尿液與糞便的形式排出體外。

但什麼時候尿酸會累積太多呢?就是我們前面說到的尿酸產稱來源變多時,像是攝取過多高普林的食物,吃了比較多的海鮮、內臟、紅肉;身體新陳代謝增加也會讓尿酸累積變多;另外就是排泄尿酸的功能變差,像腎功能變差排不出尿酸,也會讓尿酸於血液內不斷累積。
當體內血液尿酸含量過高,會形成細長尖銳,像細針般的尿酸鹽結晶聚積於關節腔內,關節因此發炎腫脹,這就是痛風。
你可能聽過朋友抱怨過痛風發作時的不舒服,有沒有注意到,聽到男性朋友說自己有痛風的比率比較高!
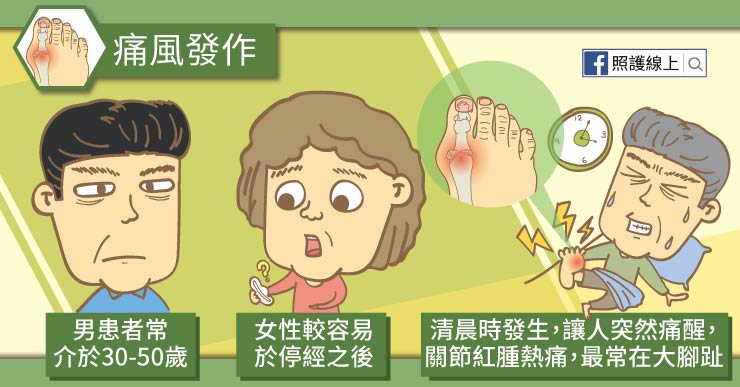
沒錯!男性罹患痛風的機率較女性高,還有,兩性痛風好發年齡也不同。
男性容易在三十歲至五十歲之間痛風發作,而女性則較容易於停經之後(超過50歲)才罹患痛風。
那你記得他們怎麼形容痛風的嗎?
痛風可以是在半夜或清晨時發生,突然讓人於睡夢中關節大痛,甚至痛醒,這時會看到關節變得又紅又腫又熱又痛,簡直就像是著火了一般,症狀多要過了半天後才會逐漸消褪。
最常發作的關節是大腳趾,所以一但痛風發作,患者常常會無法下床走路,不然一踩地板就更痛了。另外痛風亦可能發生於腳踝、膝蓋、或手腕等處。由於痛風讓人關節很不舒服,多數患者會趕快就醫檢查。
如果聽到這種典型的病史,醫師能從病史及症狀就判斷患者是否罹患痛風。若仍有疑慮,可以抽關節液檢查,看看裡面是否有尿酸鹽結晶。
醫師有時也會請患者抽血檢查尿酸,然而要注意的是,臨床上有些人血中尿酸一向很高,卻沒有痛風症狀;也有些患者血中尿酸值並未超標,卻常有痛風症狀,因此提醒大家,血中尿酸數值僅能輔助診斷,並不是能百分百靠著尿酸高來診斷痛風。
急性痛風發作時,止痛一定是患者最需要的,因此急性痛風的治療以止痛藥並並減少關節發炎為主,先用上比較高劑量的「非類固醇消炎止痛藥」,等症狀緩解後,再用低劑量預防往後痛風發作。
急性痛風發作十二小時內服用秋水仙素也是有用的治療方式,對許多患者效用極佳,可是有時會帶來噁心嘔吐及拉肚子等副作用,讓患者很難繼續服用。
另外一種用藥是類固醇,也是治療痛風的有效選項。
至於要如何從非類固醇消炎止痛藥、秋水仙素、類固醇三種藥物中做選擇及配合,醫師會視患者症狀和能承受的藥物副作用等而決定。
治療急性期後,怎麼辦呢?壞消息是,痛風症狀消褪幾天後,可能又會再發作一次。當痛風反覆發作時,累積的尿酸鹽結晶會破壞並侵蝕關節。所以若患者一年內多次痛風發作,則需要用藥減少體內尿酸形成,或加速腎臟排出尿酸,不管是哪一種類的藥物,都有不少副作用,需要謹慎與醫師討論利弊得失再決定是否用藥。

從開頭說過,我們的飲食狀況有機會增加尿酸累積而導致痛風發作,因此說到預防痛風,從飲食著手就是個好方法。
可以從減少血液中的尿酸堆積做起。
1. 首先患者可以多喝水,人如果處在脫水狀態,痛風機會比較高,因此如果沒有罹患其他需要限水的疾病時,每天最好喝2000到3000毫升的水。
2. 接下來你要減少食用高果糖漿,高果糖漿是飲料、麵包、榖片、醬料裡面常用來添加的甜味劑,會提高尿酸值喔!台灣人常常人手一杯飲料,務必要小心,當你補充水分時,千萬不要是靠著喝甜甜的飲料的!吃火鍋、水餃、各式小菜時,更別一直沾醬料。
3. 在我們控制飲食時,不需要完全放棄吃肉。需要減少紅肉、內臟、海鮮等高普林食物的攝取量即可。如果你是選擇雞肉或其他瘦肉就不會增加痛風的機會。
4. 還有,也不需要完完全全戒酒。節制酒精攝取量是需要的,喝啤酒是非常容易誘發痛風的,若已有痛風病史,請盡量避免喝啤酒。但當尿酸值降到6以下的話,偶爾喝喝紅酒沒關係的。
5. 接下來就要記得控制體重,體重愈重的人,身體有愈多細胞代謝,會生產出愈多的尿酸,讓腎臟負擔更重。因此適當減重就能減少痛風發作的機會。有人稱痛風為「富貴帝王病」,因為過去營養不充足,只有富貴人家才能喝酒、吃大魚大肉、體重過重,才有罹患痛風的「權利」。
但是節食就沒問題嗎?現在很流行的低卡飲食、生酮飲食都可能會讓體內酮體增加,而進一步累積尿酸,增加痛風機會和讓痛風症狀更嚴重,所以請與醫師好好討論你控制體重的方式。
光靠改變飲食習慣是無法治療急性痛風發作,但能減少痛風發作的機會!
最後要提醒大家,少部分的藥物,如利尿劑、阿斯匹靈、或是移植手術後所用的免疫抑制劑等有機會誘發痛發,若患者曾經痛風發作又需要服用這些藥物,要記得告訴醫師,視情況調整用藥。
希望大家透過這篇文章,好好了解痛風發作原因並養成良好飲食習慣,才能遠離痛風。




