
「阿爸,你怎麼不坐好?」希聯上個廁所回來後,發現爸爸似乎坐得歪斜。
「@#$%^!@$^%」爸爸的回應有點難懂。
「阿爸,你在說什麼?」希聯緊張地問:「哪裡不舒服啊?」
爸爸指著自己的右腿,搓了幾下,吸口氣後慢慢地說:「麻…麻…麻…」
希聯替爸爸揉揉腿,推拿個幾下,問:「是坐太久嗎?要不要起來走一下?」
在一旁的希聯太太問:「爸爸腿麻,講話不清楚,會不會是小中風啊?爸爸還有高血壓、糖尿病,要不要去醫院一趟?」
短暫性腦缺血造成「小中風」
我們常說的「中風」代表送往腦部的血液供給被阻斷了,導致腦部沒有氧氣而失能。而一般口語所說的「小中風」,代表著短暫性腦缺血(transient ischemic attack,簡稱為TIA),其實原理也是像中風一樣,送往腦部的血液供給被阻斷了,只是症狀沒有持續很久,在24小時內,腦部的血液循環自行恢復。

由於症狀來得快去得快,有時患者及家屬並沒有意識到這是個問題,不覺得有立即性的危險。然而,許多患者並不知道,下一次可能就沒這麼幸運了。小中風的患者在這三個月內,中風機率都明顯高於一般族群。
小中風是個重要警訊!
根據2021年一篇刊載於《美國醫學會期刊:神經學》的統合分析,裡面包含了68篇研究,研究對象超過20萬人,總共追蹤時間橫跨了50年之久。主旨是看看在經歷一場短暫性腦缺血之後,患者罹患中風的機率。
結果證明,在短暫性腦缺血事件發生後,患者屬於罹患中風的高風險群:
- 在短暫性腦缺血2天之內,發生中風的機率為2.4%
- 在短暫性腦缺血7天之內,發生中風的機率為3.8%
- 在短暫性腦缺血30天之內,發生中風的機率為4.1%
- 在短暫性腦缺血90天之內,發生中風的機率為4.7%
值得注意的一點是,由於這篇統合分析使用的論文橫跨了好幾十年,於是特別做了三個分組,一組是1999年以前發生的小中風,一組是1999年到2007年發生的,一組是2007年以後發生的。
從這三個分組來看,哪個時期的小中風患者進一步發展成中風的機率最高?
答案是1999年以前發生的那組。
這代表著近二十年以來,我們對短暫性腦缺血的認知愈來愈好,更多患者知道小中風是個警訊,不可輕忽,醫學上也採取了適當的處理方式,預防患者進展到缺血性中風。
小中風後,用這五個指標評估風險
臨床上,我們可以利用五個指標來看患者之後罹患中風的機率高不高。這五個指標分別是:
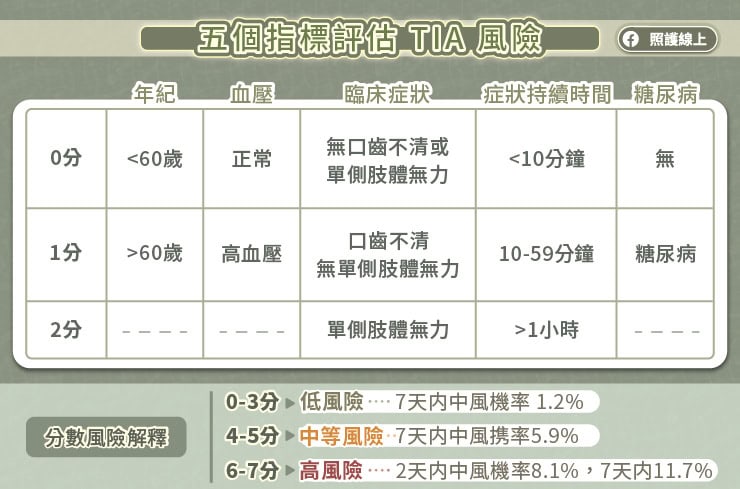
- 年紀:年紀小於60歲算0分,年紀大於等於60歲算1分。
- 血壓:血壓正常算0分,血壓超過140/90毫米汞柱算1分。
- 臨床症狀:沒有講話不清或單側肢體無力算0分;只有講話不清、無單側肢體無力算1分;單側肢體無力算2分。
- 小中風的時間長短:症狀於10分鐘內緩解算0分;10到59分鐘算1分;症狀超過60分鐘才緩解算2分。
- 是否有糖尿病:沒有糖尿病算0分,有糖尿病算1分。
我們可以回頭看看文章開頭希聯爸爸的狀況。假設爸爸今年75歲,算1分;有高血壓,算1分;講話不清、腿麻、但沒有肢體無力,算1分;假設腿麻症狀在半小時緩解,算1分;有糖尿病,算1分。合計5分。
算這個分數的目的是要看風險高低。界在0-3分屬於低風險,七天內中風的機率為1.2%;4-5分為中等風險,七天內中風機率5.9%;若是6-7分則是高風險群,兩天內中風的機率是8.1%,七天內中風的機率為11.7%。
風險高,該怎麼辦?
所以現在我們已經知道兩件事:
- 小中風之後,中風的風險明顯提高
- 小中風之後,用五個指標可找出中風高風險群
既然我們知道有些患者會是中風高風險群,接下來該怎麼辦呢?
主要的重點有兩個,一個是使用藥物,降低血管阻塞的風險。另一個是改變危險因子:

- 使用抗血小板藥物:
抗血小板凝集的藥物有很多種選項與組合,研究發現在患者發生小中風之後,若能開始使用某些抗血小板凝集的藥物組合,可以有效地降低之後中風發生機率。
- 改變危險因子:
我們無法改變年齡,但可以控制許多影響中風的關鍵因子。例如認真地控制血壓、血糖、與血脂肪;戒菸;改成健康飲食並培養規律運動的態度。
在現代醫學有了這些瞭解與面對方式之後,患者演變到中風的機率已經開始降低。然而除了藥物的發展與使用之外,還是有許多因子屬於個人選擇,若能從小事做起,不抽菸,能走動的時候多多活動,保持多吃蔬果、全穀類、優質蛋白、少加工少調味的食物,定期檢查三高數值,並好好面對自己的三高問題,才能活得健康。



