
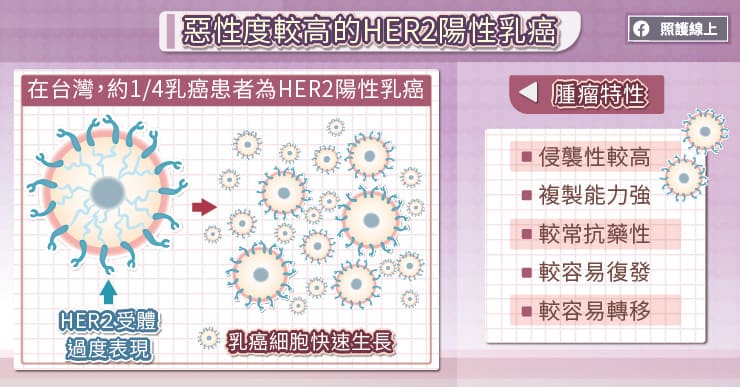
乳癌分為四類,而其中HER2陽性是屬於惡性度高的ㄧ種。醫界發現,大約有20%-30%左右的乳癌患者,癌細胞的HER2基因過度表現,不僅複製能力強,對化學治療藥物也易有抗藥性,病患即使完成手術治療,癌細胞仍有較高復發跟轉移的可能,使得存活期較短。乳房是女性重要的象徵,所以乳癌病患被宣布罹癌時,最常出現兩種反應,因為擔心癌細胞發生轉移,想盡快把癌細胞切除,但也想是否可以保留乳房,不要造成生理及心理太大的衝擊。
最新治療方針「術前標靶輔助療法」 先縮小腫瘤再手術
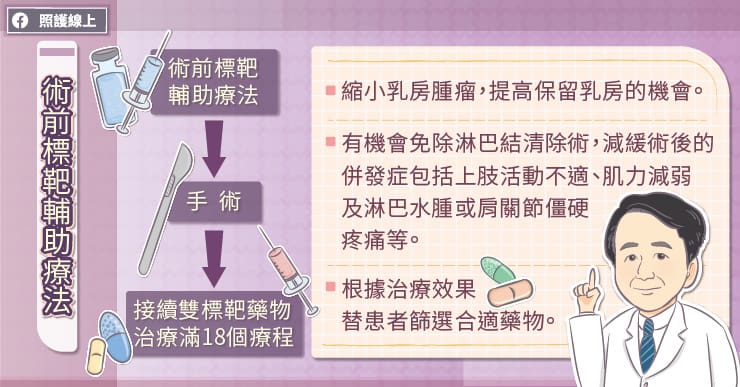
過去HER2陽性早期乳癌治療的方式都是經由影像或病理診斷後,直接手術切除腫瘤,再進行術後輔助治療,主要目標為降低復發風險。不過根據最新的治療指引建議,可以改變治療順序,不一定要先急著開刀,臺北醫學大學附設醫院乳房醫學中心主任暨台灣乳房醫學會榮譽理事長沈陳石銘教授說明,像是針對高風險(淋巴結轉移)的患者先給予雙標靶藥物搭配化療,也就是所謂的「術前標靶輔助療法」,將腫瘤縮小, 先降低腫瘤期別,再進行手術,術後接續雙標靶藥物打滿18個療程,除可顯著降低復發風險,且有機會保留乳房。
曾有位40歲女性,自己觸摸乳房發現疑似有硬塊,而前來檢查。沈陳石銘教授先為她進行超音波影像發現異常,緊接著安排穿刺切片檢查,待病理報告出爐後,確定為HER2陽性腫瘤,且已有3公分大,後續對腋下淋巴做細針穿刺也發現癌細胞有轉移情況。沈陳石銘教授與病友討論,建議她先進行術前標靶輔助療法,一方面可以看藥物是否對她有效,另一方面期望腫瘤可以完全消失。
因此患者先接受化療搭配雙標靶輔助治療再進行手術後,發現癌細胞已經消失,也就是達到病理完全反應(pCR),術後也將繼續完成18次療程,目前已經是治療的最後一個週期,病情也相當穩定,沒有復發跡象。
標靶藥物線線守護 HER2陽性乳癌不再可怕
沈陳石銘教授指出先給予患者術前使用標靶輔助療法成效於三至四個月後即可得知,其中有兩大好處,第一可以縮小患者腫瘤,有更高的機會保留乳房,也有機會免除淋巴結清除術,減緩術後的併發症包括上肢活動不適、肌力減弱及淋巴水腫或肩關節僵硬疼痛等。第二則是能為患者篩選合適藥物,如果治療有效,腫瘤會縮小甚至有機會消失,可以協助醫師了解哪一種藥物更適合患者,也更容易掌握病患將來的治療成績,以利為後續的治療做計劃。對患者而言,也能選到最適合自己的藥物!
根據國外大型臨床試驗結果顯示,雙標靶搭配化療用於乳癌術前及術後輔助療法,相較於單標靶療法能有效降低早期乳癌但發生淋巴結轉移之高風險病患28%的復發風險,且有超過六成的患者在術前可達到腫瘤癌細胞消失不見,因此有較好的整體存活率。術前治療盡可能消滅已擴散的癌細胞,提高pCR的機率,有助於降低復發風險。
若高風險之早期乳癌患者接受術前雙標靶治療及手術後,仍有癌細胞殘留,沈陳石銘教授建議可使用新一代抗體藥物複合體,專一攻擊HER2陽性乳癌細胞,進入細胞內釋放殺死癌細胞的藥物。手術後持續治療14個療程,可更降低50%復發風險。
轉移性乳癌患者也免擔心 多種標靶藥物全面打擊
至於已經轉移的乳癌患者也不用煩惱,沈陳石銘教授表示在治療HER2陽性的轉移性乳癌患者,已有多種標靶藥物可接力延長存活期。目前國際公認的第一線治療為雙標靶搭配化療,一半的病患疾病無惡化存活期可達近19個月,總體存活期達到57個月[1],台灣已於2019年已有健保給付;若不幸一旦惡化,則可接續新一代抗體藥物複合體作為第二線治療, 台灣已於2021年2月開放健保給付,一半的病患疾病無惡化存活期可達近10個月,總體存活期達到31個月[2]。轉移性乳癌每一線的治療相當重要,可讓病患達到更長的總體存活期。
在台灣約每四個乳癌患者中會有一人為HER2陽性,因為其侵襲性高、腫瘤生長速度快、復發點較其他種類早,在過去為最令人害怕的亞種。但現在已經有許多新藥物可以治療,不只大幅增加 HER2陽性乳癌患者的整體存活期,副作用的減少也提升了病友們的生活品質,鼓勵乳癌姊妹積極治療、定期檢查。
參考資料:
1. Cleopatra:
Swain, S. M., Baselga, J., Kim, S. B., Ro, J., Semiglazov, V., Campone, M., … & Cortés, J. (2015). Pertuzumab, trastuzumab, and docetaxel in HER2-positive metastatic breast cancer. New England Journal of Medicine, 372(8), 724-734.
2. Emilia:
Verma, S., Miles, D., Gianni, L., Krop, I. E., Welslau, M., Baselga, J., … & Blackwell, K. (2012). Trastuzumab emtansine for HER2-positive advanced breast cancer. New England Journal of Medicine, 367(19), 1783-1791.


