
三十多歲小陳是位忙碌的上班族,好不容易盼到連假,準備跟未婚妻來趟浪漫國旅,提前預習蜜月,偏偏抵達飯店後,一陣腸胃不適狂跑廁所,接下來幾天只能關在飯店拉肚子,不僅假期泡湯,還浪漫盡失。小陳返家後,原以為是吃壞東西鬧肚子,但是腹瀉仍持續數週,最後就醫檢查才確診是潰瘍性結腸炎惹的禍。
長期腹瀉血便 當心這個「重大傷病」
中國醫藥大學附設醫院大腸直腸外科蔡元耀醫師指出,上述小陳這個個案不是特例,臨床不少患者出現腹痛、腹瀉等症狀,因病情時好時壞,以為是吃壞肚子,自行買止瀉藥服用,或即使已經出現血便,也有人會認為是痔瘡出血,認為病況會好轉或忽視,導致延誤就醫。
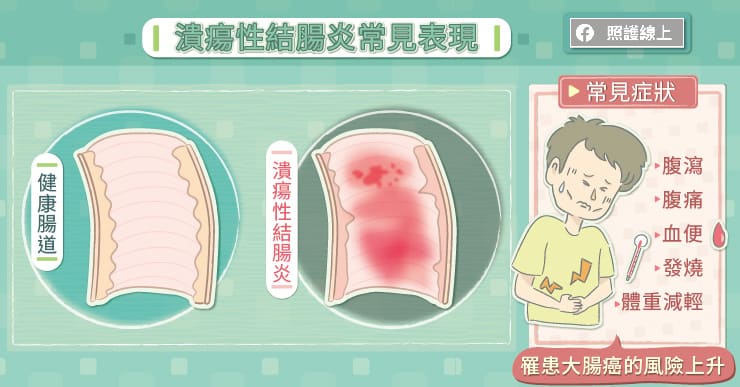
腹瀉是國人常見的症狀,但到底是小病問題?還是大病前兆?蔡元耀醫師指出,一般急性腸胃炎常是病毒或細菌所引起,多會在幾天內改善;至於,潰瘍性結腸炎則因自身免疫系統造成腸道發炎,常見腹瀉、腹痛持續達兩週以上,嚴重者甚至可能伴隨著血便、發燒、體重減輕等症狀,要是持續放任不管,恐衍伸出其他併發症,甚至危及生命,不可不慎。
蔡元耀醫師進一步指出,潰瘍性結腸炎屬於發炎性腸道疾病的一種,列為國內重大傷病之一,就醫到確診之間也不容易,患者須經過抽血、內視鏡、病理切片等一系列檢查,進行鑑別診斷,綜合各項資訊後才得以確診。
潰瘍性結腸炎發生率逐年升高 還潛在大腸癌風險
蔡元耀醫師指出,潰瘍性結腸炎好發於二十歲至四十歲的青壯年,成因複雜,一般認為與遺傳、環境、壓力、飲食習慣、腸道菌叢等因子有關,過去潰瘍性結腸炎在西方人發生率較高,不過近年來台灣的發生率也逐年增加。
這類患者除了典型腹瀉、腹痛的症狀外,持續腹瀉會導致體重減輕、血便、發燒,如直腸、結腸黏膜進展到嚴重發炎、潰爛,持續發炎腫脹甚至會併發毒性巨結腸症,如不進行手術,恐惡化成腸穿孔或破裂,形成腹膜炎而危及性命。
「潰瘍性結腸炎患者如出現嚴重併發症需住院手術治療,甚至可能有一段時間需要使用暫時性人工肛門,不僅嚴重影響生活品質,也間接影響兩性關係。」蔡元耀醫師提醒,這類疾病務必早治早控早好,避免疾病持續進展,否則有研究顯示,潰瘍性結腸炎的發炎狀態如果控制較差,進展到需要手術階段,未來產生大腸惡性腫瘤的風險也較高。
「腸」期抗戰 黏膜癒合減少併發症
蔡元耀醫師指出,治療潰瘍性結腸炎必須長期抗戰,分階段有不同治療策略,以促進腸道黏膜癒合為最理想的治療目標。
現有潰瘍性結腸炎治療藥物包含5-ASA抗發炎藥物、類固醇、免疫調節劑及生物製劑,根據疾病現況與患者接受程度給予治療。以類固醇為例,抗發炎效果佳,但長期使用需考量病人對副作用的反應,因此多在病情較嚴重時短期使用,至於,當傳統藥物無法有效控制病情時,便會考慮使用生物製劑調節免疫以控制腸道發炎狀況。
當患者急性發作時,要緩解並穩定患者流血、腹瀉的症狀,幫助他盡快回復原有的生活,接著持續治療、藉由大腸鏡輔以檢查,以控制並觀察大腸發炎狀況,達到消炎的中期目標,再進一步在腸道黏膜的病理切片,也呈現沒有發炎情形。藉持續追蹤、治療,以達到黏膜癒合的長期理想治療目標。

然而,部分患者在症狀緩解後,就認為病好了,而自行停藥,甚至不再回診追蹤。蔡元耀醫師提醒,沒有症狀不代表疾病痊癒,但是多半病患可能正值就學或事業剛起步,因為課業壓力或工作忙碌因而中斷就醫,反而任意停藥可能導致病情反覆、甚至惡化。
蔡元耀醫師強調,潰瘍性結腸炎屬於自體免疫疾病,終生都須追蹤控制病情,如未妥善控制,不只腸道本身發炎拉警報,還可能併發腸道外併發症,如關節炎、膽管炎、胰臟炎、眼睛的虹膜炎等。因此,維有定期追蹤、持續治療、遵循醫囑並維持良好生活習慣,維有「腸」治才能久安,維持個人及家庭的生活品質。
Reference:
1. Abraham C and Cho JH. Inflammatory bowel disease. N Engl J Med. 2009 Nov 19;361(21):2066-78.
2. Ramos GP and Papadakis KA. Mechanisms of Disease: Inflammatory Bowel Diseases. Mayo Clin Proc. 2019 Jan;94(1):155-165.
3. Seyedian SS, et al. A review of the diagnosis, prevention, and treatment methods of inflammatory bowel disease. J Med Life. 2019 Apr-Jun;12(2):113-122.


