
記者:曾正豪報導
惡性腫瘤已連續多年成為國人十大死因首位,肺癌又是其中死亡率最高的惡性腫瘤。且近年來許多名人即使未抽菸也罹患肺癌,因此民眾對肺癌產生莫名恐懼,肺癌防治也因此成為重要的課題。
肺癌是死亡率較高的惡性腫瘤,但不同的肺癌細胞型態,治療方法與藥物大不同,手術根治更是早期肺癌才有機會!新北市立土城醫院(長庚體系)胸腔內科鍾福財主任對此表示,正確診斷與分期肺癌,是正確治療肺癌最根本也是最重要的依據,快來看看醫師的分析。
不吸菸女性罹肺腺癌 正確診斷治療後,追蹤逾5年
46歲 T 女士,因為慢性咳嗽月餘來到診間,顯示左側肺葉處有不正常陰影合併縱隔腔淋巴結腫大,最可能的診斷為肺腺瘤合併淋巴轉移,下圖為案例胸部X片發現左上肺葉腫塊(如圖 D紅色箭頭所示),胸部電腦斷層影像確認左肺葉腫塊位置後(如圖A紅色箭頭所示),經由支氣管鏡超音波導引切片(如圖C紅色箭頭所示) 同時胸部電腦斷層(如圖A藍色箭頭所示)與全身正子攝影(如圖B藍色箭頭所示)顯示氣管旁淋巴結疑似轉移,經由支氣管鏡縱膈腔超音波與細針抽吸 (如圖E藍色箭頭所示)得到足夠檢體,最後病理報告證實為肺腺癌淋巴轉移,完成正確診斷與分期,並藉此正確選擇治療!
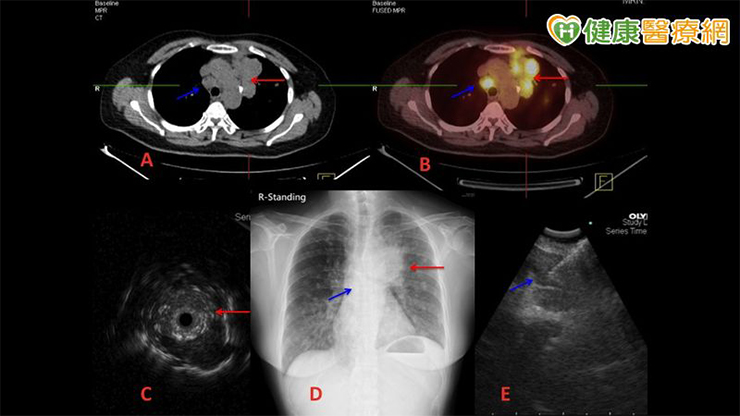
▲支氣管鏡術-肺癌診斷分期工具圖
如何正確診斷與分期肺癌?
惡性腫瘤已連續多年成為國人十大死因首位,肺癌又是其中死亡率最高的惡性腫瘤。且近年來許多名人即使未抽菸也罹患肺癌,因此民眾對肺癌產生莫名恐懼,肺癌防治也因此成為重要的課題。
正確診斷與分期肺癌,是正確治療肺癌最根本也是最重要的依據。肺癌臨床分期除了腫瘤大小及侵犯器官外,最重要的便是縱膈淋巴結分期。通常病患會先完成臨床影像診斷分期,也就是胸部電腦斷層與全身正子攝影。然而光靠臨床影像,無法正確把某些發炎病變與腫瘤造成的淋巴轉移區分。藉由支氣管鏡超音波取樣得到細胞或病理學的正確腫瘤診斷與淋巴結分期。支氣管鏡縱膈腔超音波與細針抽吸提供了較不侵入破壞正常組織,卻有高正確分期縱膈淋巴結的選擇,只需空腹禁食6-8小時後,經由局部麻醉與輕中深度鎮靜術搭配約1小時內即可完成。
1. 肺癌診斷與分期
第一步是影像診斷,通常是「胸部X片」。胸部X光片已發現異常陰影,使用一般「胸部電腦斷層」來進一步確認胸片陰影的性質與位置。在胸部電腦斷層影像確認肺部腫瘤位置與大小後,下一步便是病理學診斷,也就是所謂的「生檢切片(活體組織切片)」。
許多病患一聽到肺部需要切片,都會產生恐懼甚至排斥,不過,生檢切片是取得病理學診斷的唯一方法。時至今日,低侵入性且輕中深度鎮靜術,已使檢查不適感改善許多。視腫瘤大小與位置可能選擇(1)支氣管鏡檢查切片,(2)影像切片──如「胸部超音波」或「電腦斷層導引切片」,(3)手術切片等。各有優缺點,但需與醫師討論。
2. 支氣管鏡超音波
支氣管在肺部有許多分支,電腦斷層影像只能顯示腫瘤大概位置,在進行支氣管切片時,藉由支氣管鏡超音波定位肺腫瘤,能正確有效切片以正確診斷肺腫瘤(如圖C紅色箭頭所示) 病理診斷。
3. 經支氣管鏡縱膈腔超音波與細針抽吸(EBUS-TBNA: endobronchial ultrasound transbronchial needle aspiration)
過去臨床影像對縱膈及肺部淋巴結的分期準確率不佳,準確性高的則為「外科胸腔鏡」或「縱膈腔鏡手術」雖準確率較高,但是需要全身麻醉及氣管插管,屬高侵入性。因此而「支氣管鏡縱膈腔超音波與細針抽吸」,則提供了較低侵入性的方式,是正確分期縱膈淋巴結的一種選擇,藉由支氣管鏡前端超音波探頭確認支氣管旁淋巴病變,並定位經由支氣管鏡縱膈腔超音波與細針抽吸 (如圖E藍色箭頭所示)得到足夠檢體,取樣得到細胞學或病理學分期,此針對縱膈腔淋巴結正確分期,給有機會手術切除的肺癌,最佳術前分期評估與術後追蹤。對於手術治療後縱膈淋巴復發,也提供高診斷率且低侵入性的檢查,只需空腹禁食 6-8 小時後,經由局部麻醉與鎮靜術搭配約 1 小時即可完成,術後1 小時即可進食。
4. 肺腺癌藥物治療
肺腺癌如何治療?根據病理組織及分期結果,決定治療方式。早期肺癌病患可手術根治,部分病患須搭配術前的前導治療或術後輔助治療:如化學治療、免疫治療、放射線治療等。
局部晚期肺癌若無法開刀但未轉移,病人也可接受化放療及考慮免疫治療的鞏固性治療。亦可視病理細胞型態,分析腫瘤基因變異,及病患體能狀態等,選擇標靶治療、化學治療或放射線治療等。然而,晚期肺腺癌患者大多具有特別的基因突變(EGFR、ALK、ROS1等),其中約55%為表皮生長因子(EGFR)突變,EGFR標靶藥物也已發展至第三代,健保也已開放給付。 第一線使用EGFR標靶藥物無惡化存活期約9-19個月,整體存活期約21-38個月。醫師可依照患者基因突變類型而選擇適合的藥物治療。
民眾本身應注意自身健康,應該盡量避免危險因子,而針對高危險群民眾如具有肺癌家族史、抽菸民眾也可考慮「低劑量胸部電腦斷層掃描」(LDCT)篩檢,其特別針對偵測小於一公分的肺部結節,增加早期肺癌發現率,有任何異狀應儘速就醫,以期盡早發現盡早治療。
原文出處:健康醫療網




