
乳癌是台灣女性發生率最高的癌症,近年有年輕化的趨勢。高雄榮民總醫院一般外科曾彥敦醫師表示,當醫師診斷出乳癌時,會評估腫瘤大小、淋巴結、遠處轉移的狀況來進行分期。另外,還能根據乳癌基因表現區分亞型,判斷患者是屬於管腔 A 型、管腔 B 型、HER-2 陽性型、或是所謂的三陰性型,來選擇不同的治療組合。
必懂!乳癌治療關鍵報告
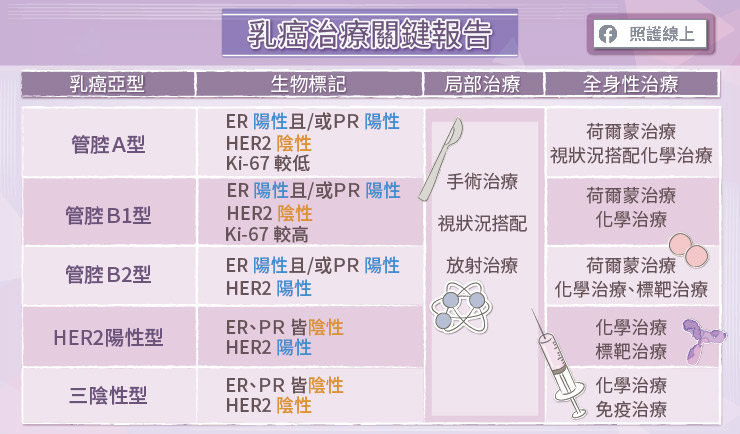
曾彥敦醫師解釋,乳癌亞型主要根據 ER(雌激素受體)、PR(黃體激素受體)、HER2(人類表皮生長因子受體)、Ki-67(癌症生長指數)來判斷。ER、PR 為荷爾蒙受體,若乳癌細胞具有荷爾蒙受體,就會受到荷爾蒙的刺激而生長。HER-2 是人類表皮生長因子受體,當 HER-2 過度活化,乳癌細胞會加速生長、轉移。Ki-67 是用來評估癌症生長的指數,因為 Ki-67 是與細胞分裂生長相關的蛋白質,細胞分裂越快,Ki-67 表現量越高。
「管腔 A 型」為 ER 陽性 且/或 PR 陽性、HER2 陰性、Ki-67 較低。
「管腔 B1 型」為 ER 陽性 且/或 PR 陽性、HER2 陰性、Ki-67 較高。
「管腔 B2 型」為 ER 陽性 且/或 PR 陽性、HER2 陽性。
「HER-2 陽性型」為 ER 陰性、PR 陰性、HER2 陽性。
「三陰性型」為 ER 陰性、PR 陰性、HER2 陰性。
醫師之所以會區分乳癌亞型,是因為這幾種乳癌亞型的預後、治療策略皆有所不同。
目前,針對乳癌的治療選項大致分為兩部分,局部治療和全身性治療。局部治療,主要是以手術來切除腫瘤,例如全乳房切除術或乳房保留手術,也可能視患者狀況進行放射治療。
全身性治療則較多樣,包含化學治療、荷爾蒙治療、標靶治療、免疫治療等。ER(雌激素受體)、PR(黃體激素受體)陽性的患者,建議使用荷爾蒙治療, HER2(人類表皮生長因子受體)陽性的患者可以考慮標靶治療。
醫師建議在手術前或手術後搭配全身性治療,有助提升患者的預後。
乳癌治療常見併發症有哪些?
曾彥敦醫師指出,接受不同的治療,可能會產生不同的併發症。接受局部治療進行手術的患者,可能遭遇出血、感染、傷口癒合、淋巴水腫等情形。若患者接受放射線治療,可能出現皮膚發紅、脫皮,而醫師在進行照射時,會盡量調整角度,減少對乳房後方之肺臟、心臟等器官的影響。
而接受全身性治療的患者,其副作用會隨著藥物而有所差異。荷爾蒙治療可能導致骨質疏鬆、骨骼肌肉痠痛等情形。化學治療會影響全身各處生長較快速的細胞,而有較明顯的副作用,例如掉頭髮、噁心、嘔吐、白血球低下、發燒 等。
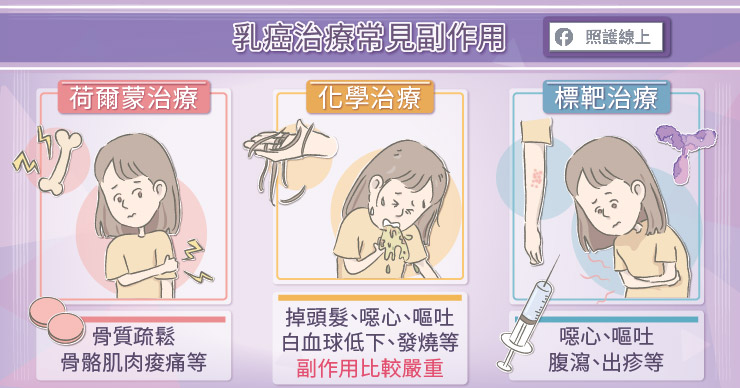
相較於化學治療,標靶治療的副作用較少,例如最常用於 HER-2 陽性的標靶藥,可能出現噁心、嘔吐、腹瀉、出疹等,部分患者可能影響心臟功能。
臨床治療常遇到的困境有哪些呢?
曾彥敦醫師分享,臨床上常遇到的困境是患者在診斷乳癌後不願意接受治療。如果患者、家屬和醫師能充分溝通與配合,依照治療計畫按部就班進行,能夠達到較好的治療成效。
另一個常見的困境是患者在治療過程中,可能必須使用較昂貴的藥物。由於健保資源有限,這些藥物的使用條件規定較嚴格,例如 HER-2 陽性的乳癌,若接受標靶治療能減少復發機率、改善預後,但依據目前健保給付條件,患者有淋巴轉移,甚至乳癌細胞擴散,才符合健保給付標靶藥物;未符合的患者,需自費負擔,因此有患者無法負擔標靶藥物而放棄治療。
生物藥物和傳統藥物有什麼不同呢?
曾彥敦醫師說明,標靶藥物為「生物藥物」,是由活體細胞製造,和大家所熟悉的傳統藥物大不相同,標靶藥物的費用也比較高。
生物藥物的製造過程非常複雜,需要先將特定的 DNA 序列植入活體細胞中, 讓活體細胞根據 DNA 製造胺基酸序列,胺基酸序列再進一步組合成抗體,亦稱之單株抗體。這些抗體能夠與癌細胞的特定受體結合,影響細胞表現。
傳統藥物是由一系列化學反應來合成,通常是由數十個原子組成,可以寫成化學式;生物藥物是由數以百計的胺基酸組成,可達 25,000 個原子,是傳統藥物的 100 至 1,000 倍大,而且還必須有正確的四級結構才能發揮作用。
因為生物藥物只會與具有特定受體的癌細胞結合,作用較精準,而被稱作標靶治療。化學治療的藥物能殺死癌細胞,但同時也會影響健康的細胞,造成較多且較明顯的副作用。
生物相似性藥和學名藥不同
曾彥敦醫師指出,生物藥物的臨床使用愈來愈廣泛,多種藥物的專利也陸續到期,所以其他藥廠便可根據參考藥物來研發生物相似性藥。由於藥廠需要先對參考藥物進行一系列詳細的分析,將 DNA 序列植入活體細胞,由活體細胞製造抗體。因為需要重新研發製程,選用的細胞株也不同,但製作出來的生物藥物結構相似,而藥效、安全性相等,所以被稱為「生物相似性藥」。
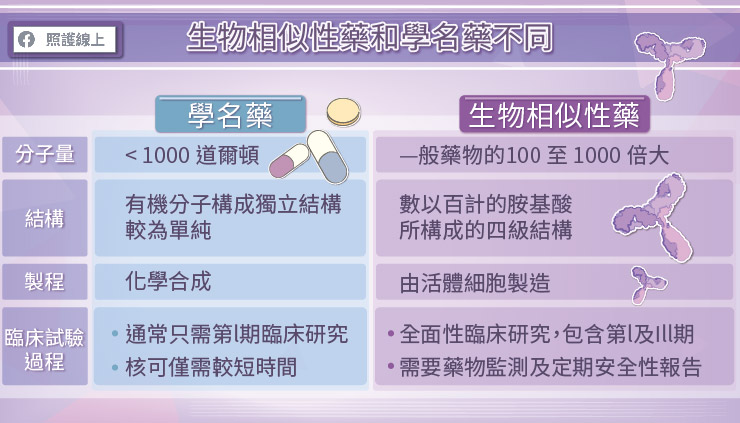
生物相似性藥並非傳統藥物的學名藥,生物相似性藥的製作過程遠較傳統化學藥物複雜許多,且需完成臨床試驗確定藥性、效度、安全性與參考藥物相等。
生物相似性藥的優點有哪些呢?
曾彥敦醫師分享,生物相似性藥的研發過程著重於定性分析及臨床試驗,來製造出與參考藥物相等的生物藥物。生物相似性藥累積了重複的臨床試驗與臨床經驗,整體研發成本較開發新藥低,並回饋於藥價。此外,一個參考藥物,可能會有多家藥廠分別開發生物相似性藥,在價格方面將更具競爭力,給予患者更多選擇。
近年來,美國、歐洲、台灣皆陸續核准生物相似性藥,上市後皆有持續監測以及定期安全性報告,確保藥物品質以及病患權益,讓更多有需要的患者能夠接受生物藥物治療,同時也能減輕國家整體醫療的負擔。
貼心小提醒
曾彥敦醫師強調,目前乳癌已經有非常嚴謹的治療準則,患者務必與醫師、個案管理師密切配合,有任何問題或治療副作用,醫療團隊都能給予協助,按部就班接受完整的治療,預後會比較好、降低復發機會!






