
作者:謝懿安
晚上睡覺總被另一半抱怨鼾聲如雷?白天明明不覺得累,卻連看電影、碰到塞車都會無意識的睡著?小心,你可能得到了睡眠呼吸中止症。
亞洲睡眠醫學學會理事長陳濘宏指出,全台約有600萬民眾有睡眠障礙,其中45萬是阻塞型睡眠呼吸中止症,另有中樞型、混合型,以阻塞型最為常見。根據衛福部2017年公佈的前10大死因中有9個與睡眠呼吸中止症有關聯。
「患者睡眠時會因呼吸道塌陷,使吸氣進入肺部的氣流減弱或中斷,」日本睡眠醫學權威、順天堂大學醫學院教授谷川武解釋,這會導致嚴重間歇性缺氧,血氧濃度低下,一方面會讓交感神經異常,血壓升高;也會啟動發炎反應,造成內皮細胞異常,並出現胰島素阻抗、糖尿病等新陳代謝疾病,還可能刺激腫瘤增長。
如何判斷是一般打鼾 還是睡眠呼吸中止症
偶發性、低頻且連續的鼾聲較沒有危險,通常是因為感冒、過敏、鼻塞等導致,只要身體好轉就能改善。
但若打鼾屬於高頻、間歇性的鼾聲,且會嗆到驚醒,甚至呼吸中斷;白天也容易注意力不集中,即使覺得不累也會有嗜睡症狀,就有可能是睡眠呼吸中止症,必須盡快就醫治療。谷川武建議可用以下問卷自我檢測:
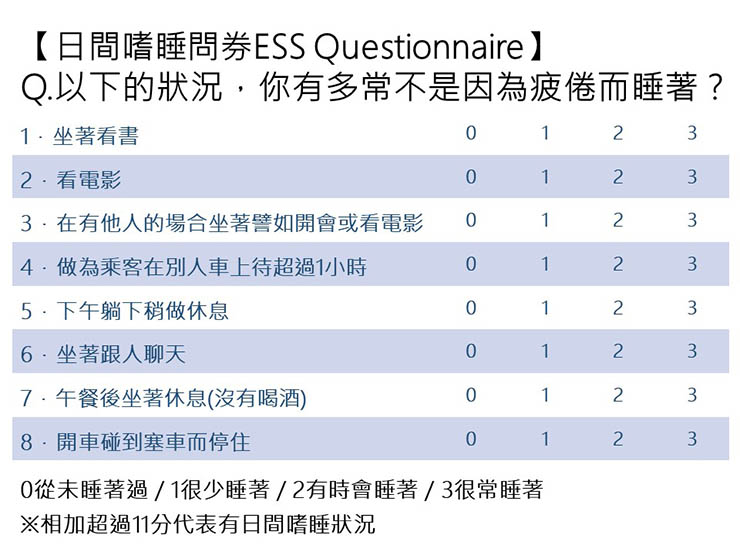
(圖片來源:謝懿安製表/資料提供:日本順天堂大學教授谷川武)
台灣睡眠醫學學會理事周昆達指出,就醫後若診斷為中、重度的睡眠呼吸中止症,則需要用陽壓睡眠呼吸器(CPAP)輔助睡眠,透過機器產生持續氣流,將空氣打入氣道,維持上呼吸道不會塌陷。
根據美國睡眠醫學學會指出,陽壓睡眠呼吸器為治療睡眠呼吸中止症第一線治療方式;加拿大胸腔學會臨床指引則將其列為首要治療。
然而,由於陽壓呼吸器目前無健保給付,一台4~8萬不等,對民眾是較大的負擔,對比日、法、英等國已有全額或部分給付,日本民眾還可用租借方式使用,減輕負擔。陳濘宏呼籲,政府可以盡早推動配套措施,增加患者治療意願。
谷川武也強調,睡眠呼吸中止症需要長時間的追蹤與治療,呼吸器是改善症狀,許多患者的根本原因是肥胖造成呼吸道阻塞,還需要搭配運動、飲食來控制體重。同時也要增加民眾自我意識,早日揪出潛在族群並積極治療。
※更多精彩報導,詳見《康健雜誌網站》
※本文由康健雜誌授權報導,未經同意禁止轉載。
推薦閱讀:
康健知識庫│更多關於呼吸中止症候群的資訊
呼呼大睡≠睡得好 小心「睡眠呼吸中止症」



