江湖中曾經流傳著這麼一個故事。
有個大教授肚子痛,到了急診。急診主任聽完了病史,眉頭一皺,說:「可能是腹主動脈剝離。」而趕快找了心血管外科教授來看。心外教授看完,說:「說不定是輸尿管結石。」再找了泌尿科教授來。泌尿科醫師懷疑:「會不會是大腸癌,腫瘤塞住腸子了?!」再找了腸胃內科與一般外科主任一起診治。在等待各科大醫師會診的過程中,實習醫師替教授做了個心電圖並趁機閒聊,之後實習醫師狐疑地去找急診主任,問:「教授的肚子痛跟典型的闌尾炎發作一樣呢!先痛在肚臍周圍,然後轉移到右下腹,會噁心嘔吐食慾不振,還有輕微發燒,難道不是闌尾炎嗎?」眾人一驚,心想:「對捏!怎麼都忘了這個診斷了!」
以前臨床老師說完這個故事,眉頭一皺,又嘴角上揚地輕笑道:「你們得到了什麼啟發啊?」
「嗯,肚子痛的原因很多,也很難診斷。」
「人多嘴雜,所以VIP下場都有點慘。」
「主任們都比較會診斷別的科別的病!」
學生們搶著回答,但有一人舉起了手,問:「闌尾炎不是很常見嗎?為什麼主任們會忘記這麼常見的診斷呢?」
老師仍舊笑笑的,說:「我只能說,哪天我肚子痛的時候,你們可別這樣折騰我啊!」
好了,回歸正題,今天我們就來看看這個超級常見的疾病–闌尾炎。
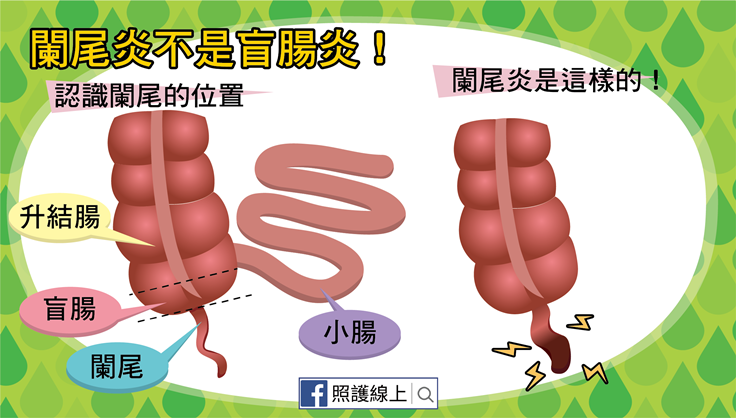
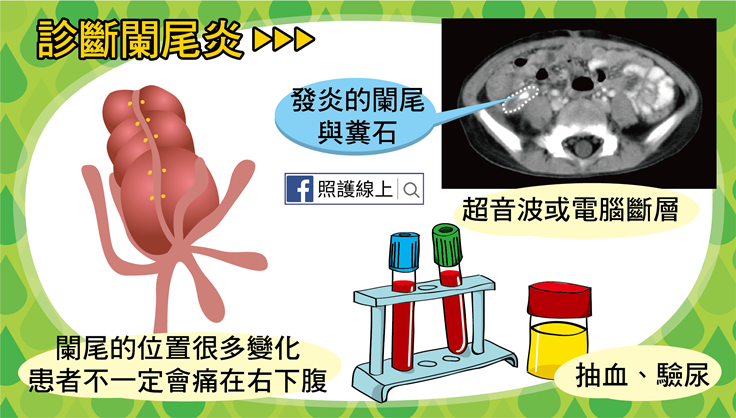
要認識闌尾炎,首先你得先知道闌尾在哪裡。闌尾炎不等於盲腸炎,闌尾是闌尾,盲腸是盲腸,闌尾位在盲腸底部,是開口在盲腸的細細長長、單開口管狀構造。請讀者看圖搞清楚各自的位置!
好發於10到30歲之間的年輕人,但從大教授的故事裡大家也應該瞭解到,六十歲以上的長者還是有機會得到闌尾炎的。
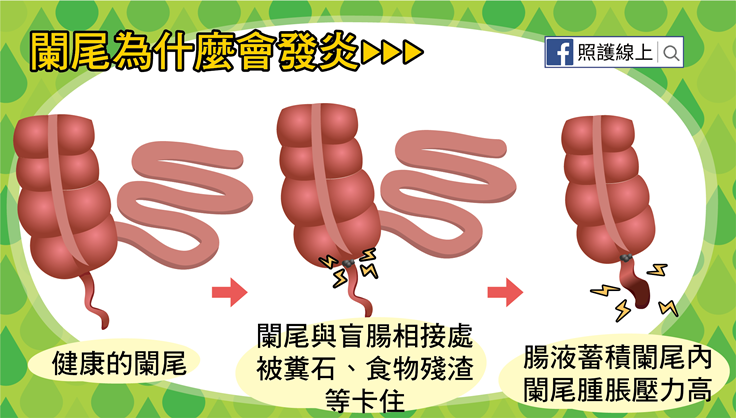
那好端端的闌尾幹嘛發炎呢?闌尾比起其他腸道來有個特點,就是特別細小,因此管徑內就很容易被糞石、異物、或食物殘渣卡住與盲腸相接的出口。而闌尾另一個特點是什麼?就是管徑的前後只有一頭與腸道相連,另一端是盲端啊!(其餘腸胃道都是前後都有接頭的!像是胃,上與食道、下與十二指腸相接;而大腸,前與小腸、後與直腸相接。)
因此當唯一出口被阻塞後,闌尾內腸黏膜分泌的腸液就會積在這原本細長的闌尾管子裡,闌尾愈來愈腫脹,壓力升高。
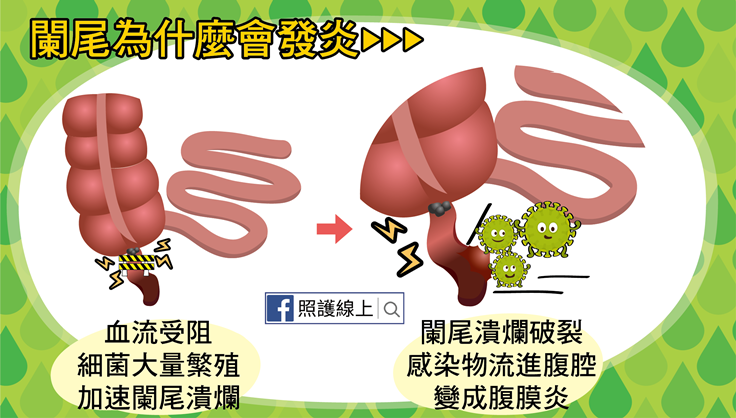
腫脹的闌尾會影響了血流進入,後來闌尾發炎愈來愈嚴重。如果這時沒有處理發炎腫脹的闌尾,闌尾就會潰爛、壞死,如果到闌尾爛到化膿爆漿之後,可以噴灑滿滿的膿與感染物進到腹腔內,演變成足以讓人全軍覆沒的腹膜炎。

闌尾炎的症狀:
● 肚臍周圍有悶悶的痛感,然後轉成右下腹的劇痛。
● 食慾不佳
● 肚子痛之後變得有噁心、想吐的感覺
● 發燒
當然,這是「最典型」的痛法,臨床案例裡不會每個人都痛的這麼剛剛好。
闌尾末端的位置可以是在各個不同方向,因此痛的位置亦很多變。
要診斷闌尾炎時,除了詳細的問診與身體理學檢查之外,還是可以考慮加上影像學–例如超音波或腹部電腦斷層–檢查佐證的,同時也可能加上驗尿(排除泌尿道感染)及抽血(看看體內發炎狀況)。
我們前面說過,闌尾會發炎是起因於:闌尾是個「單出口」的短腸道,而這唯一出口卻被阻塞了。
所以該怎麼治療闌尾炎呢?藥物有辦法解決嗎?目前沒有任何藥物可以立即溶解阻塞闌尾開口的糞石或食物殘渣,無法根治闌尾炎。目前標準治療方式還是闌尾切除手術。
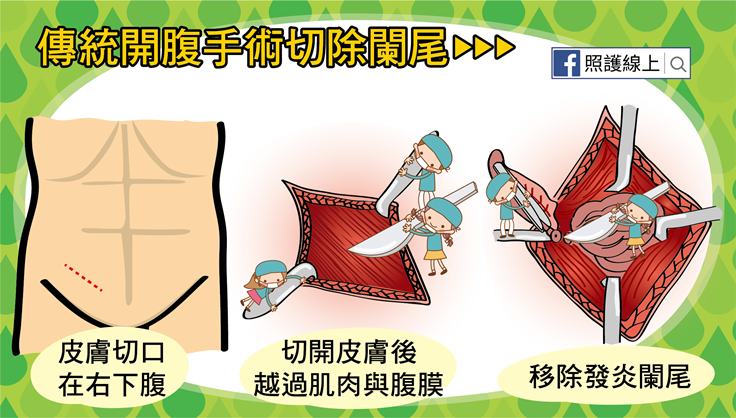
傳統的闌尾切除手術的施行方式是直接開腹,患者接受半身麻醉(如果患者年齡太小無法配合手術則要全身麻醉),醫師在患者右下腹劃下切口,進入腹腔找到發炎的闌尾並移除,並將手術範圍清洗乾淨,考慮是否放置引流管再關閉傷口。
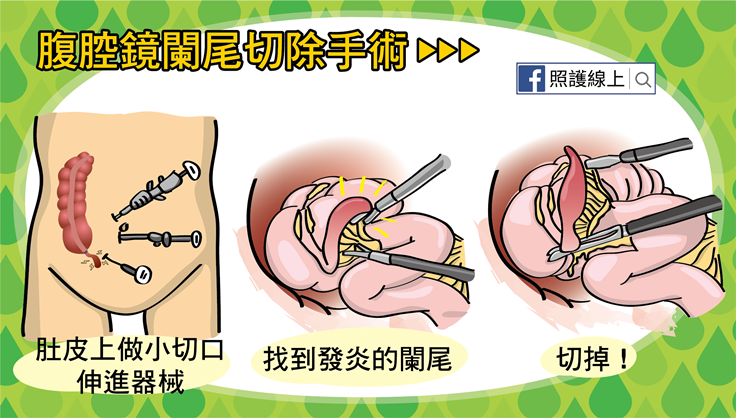
現在腹腔鏡闌尾切除手術也是很常見的,患者要先被全身麻醉,醫師則在患者肚臍與肚皮劃幾個小切口,伸進器械移除發炎的闌尾並清除膿瘍。
如果是單純闌尾發炎,不管選直接開腹或腹腔鏡手術,手術時間與術後恢復期都很短。但如果闌尾已經到潰爛、化膿、引發腹膜炎的話,手術的困難度與併發症就比較多了。
當然,你或許會很擔心,可以這樣切掉闌尾嗎?雖然曾有研究顯示闌尾或許與腸道的免疫力有關係,但目前為止,還沒有明確結論,能夠確定的是多數人應該不需要這個器官。因此,千萬別因為不想開刀而放棄治療,放到闌尾爛掉結局可能會極度悲慘啊!
醫師聊天室


