
在門診遇到小孩在進行耳鼻喉檢查時,通常需要大人幫忙固定。但是有位阿嬤帶著小孫子就醫,在請阿嬤幫忙固定時,她瘦弱的四肢顯然使不上力氣。甚至我還會擔心她因為小孫子的揮舞抵抗而重心不穩、跌倒受傷。還有一位老阿公也跟我抱怨,想抱一歲多的小孫子,感受一下含飴弄孫的幸福,卻因手臂無力、力不從心。
多數的阿公、阿嬤把這些現象簡單用一句「老了啊!」帶過去。體力變差、站不起來、走路緩慢等情形,以前會把這些症狀當作是自然老化,這其實有可能是「肌少症」造成的。肌少症這名詞越來越常聽見,那究竟甚麼是肌少症呢?這又帶給銀髮族長輩們甚麼影響?
肌肉流失會有什麼風險?
一般成年人肌肉退化的現象大約是從 30歲開始,肌肉平均質量每 10年減少 3–8%。隨著年紀增加,退化的速度也加快。70歲以後,每 10年減少 10-15%。另外,營養不足、活動量少、慢性疾病也會加速肌肉流失。
如果肌肉質量持續減少,造成肌肉力量不足,亦會影響生理活動。因此會有體力衰退、走路速度緩慢、手腳無力的情況,也比較容易跌倒、骨折、失去獨立生活功能。肌少症除了影響生活品質降低、行動能力外,也增加了跌倒風險、罹病率、失能與死亡率。
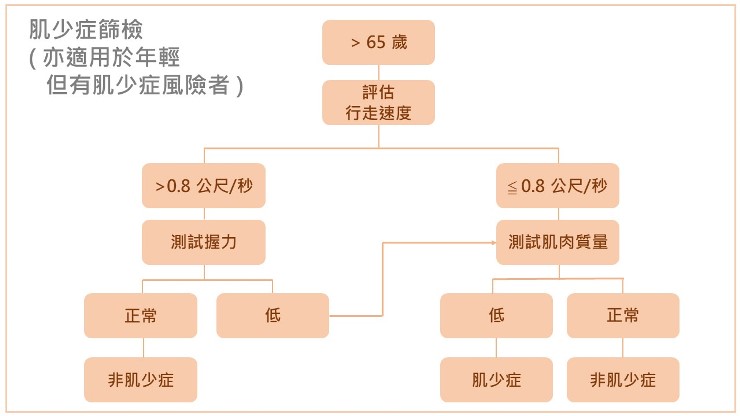
怎麼樣算是肌少症呢?
歐盟肌少症工作小組(European Working Group on Sarcopenia in Older People, EWGSOP)於2010年提出對於肌少症的診斷標準,為肌肉質量減少加上肌力減弱或行動能力變差。
(1) 肌肉質量: 臨床上一般較常使用的測定方式為雙能量X光吸收儀(Dual energy X-ray absorptiometry)或生物電阻測量分析(Bioimpedance analysis)。電腦斷層及核磁共振影像雖較準確,但考慮到成本高昂、設備地點受限及輻射因素,目前仍以研究用途為主。
(2) 肌肉強度(肌力):目前臨床上最常使用的方式是利用握力器測量手部握力。另外亦可測量膝蓋的彎曲力量(Knee flextion/ extension)或最大呼氣流速(Peak expiratory flow )。
(3) 行動能力:計算行走速度、使用簡式生理表現評估量表(Short physical performance battery, SPPB)、六分鐘行走測試、起身行走測試(Timed get-up-and-go test)及爬階梯測試,均可應用於臨床實務或研究用途。
肌少症的原因
● 原發性肌少症
年紀:除老化之外,無其他原因導致
● 繼發性肌少症
活動程度:臥病在床、坐式生活
疾病:器官衰竭、發炎性疾病、癌症或內分泌疾病
營養:蛋白質或能量攝取不足、吸收不良、腸胃道疾病或藥物導致之厭食
預防肌少症你可以這樣做!
雖然年紀老化造成的肌肉量流失可能是無法避免的,但適當的治療與介入卻能夠延緩或改變其造成的不良影響。目前針對肌少症的處置,最重要且有效的方法是營養的補充搭配適當的運動訓練。
● 營養補充
目前成人每天蛋白質建議攝取量為每天每公斤 0.8公克,若為預防肌少症,則每天每公斤需攝取 1.2 -1.5公克的蛋白質,最好能平均分配於三餐中。因為若單一餐攝取超過 30公克的蛋白質,並不會使肌肉蛋白質合成更多。而攝取的蛋白質應選擇富含白胺酸(Leucine)等必需胺基酸在內的優質蛋白質為主,例如牛奶、大豆、雞蛋、雞肉、牛肉、魚肉等,才能夠促進蛋白質合成。
另外,在肌少症的營養選擇,維生素D的補充也很重要,因為維生素D也與蛋白質合成有關。鮭魚、鯖魚或魚油、牛肝、起司與蛋黃都是很好的維生素D來源,適度的日曬則有助維生素D的吸收。維生素D缺乏的老年人(< 30 ng/mL) 補充維生素D有助於防範肌少症,但補充的劑量、時間長短以及長期服用的安全性仍待闡明。若無維生素D缺乏,補充則無效益。
● 阻抗性運動
運動可以減緩肌肉流失與功能退化,而阻抗性運動最能有效增加肌肉質量、強化肌力。但老年人在運動前須做排除一些不適合從事有氧運動及耐力訓練的情形;開立運動處方時,須兼顧運動的安全性及個別老人的興趣,尤其要特別注意視力衰退與平衡的問題,避免跌倒骨折等意外發生。
改善肌少症能夠提高生活品質喔
台灣已邁向高齡化社會,如何成功的老化,是我們努力的目標。肌少症是老年族群失能、跌倒、住院甚至死亡的危險因子。因此,若遇到有肌少症可能的老年人,可進一步篩檢,並給予適當的飲食及運動建議。積極介入,以減少未來併發症的產生,亦能促進老人家的生活品質,達到成功老化的目標。


