
大腸直腸癌是近年來發生率第一名的癌症,一年約有14,000位新發生診斷的病患。
在門診時,接觸到大腸直腸癌病患與家屬常常出現的疑惑如下
大腸直腸癌有幾期?
癌症晚期是哪一期?
大腸直腸癌開完刀就會好了嗎?
需不需要化學治療呢?
以上問題 各位只要花個5分鐘左右,了解大腸直腸癌期別和分期的話,就可以和醫師們做很有效率的溝通。因為,大腸直腸癌治療,是根據不同癌症期別,採取不同的處置或手術。
大腸直腸癌分成0期、1期、2期、3期、4期
根據2007年美國聯合癌症委員會(AJCC)公布的第七版大腸直腸癌分期,將大腸直腸癌分成0期到4期,並以腫瘤侵犯深度(T分期)、局部淋巴轉移有無(N分期)、遠端器官轉移有無(M分期)來做期別判定。
也就是說每個腫瘤都會有T分期、N分期、M分期,再根據TNM分期進一步決定腫瘤期別介於0到4期別。
跟各位介紹簡易版本TNM分期系統:
T分期
大腸結構主有分成4層:最內壁為黏膜層,第二成為黏膜下層,第三層為肌肉層,第四層為漿膜層。
T分期主要是看大腸腫瘤侵犯大腸壁的深度來做決定,而不是以腫瘤大小來做決定喔!
Tis期侵犯侷限在黏膜層,T1期侵犯到黏膜下層,T2期侵犯到肌肉層,T3期侵犯漿膜層,T4期侵犯鄰近臟器器官(例如:腫瘤吃穿腸壁,侵犯到膀胱組織)。

N分期定義為: N0為無淋巴侵犯轉移、N1淋巴轉移1-3顆、N2淋巴轉移4顆以上。 另外N1細分成N1a轉移1顆、N1b轉移2-3顆;N2細分N2a轉移4-6顆、N2b轉移7顆以上。
這些更精確的分期主要提供專科醫師進行更精確的分期治療,一般民眾並不需要了解這麼深入,只要了解N1及N2表示有淋巴轉移即可。
M分期
M分期決定是否有遠端器官轉移,M0表示無遠端器官轉移,M1表示有遠端器官轉移。肝臟是第一位好發轉移的器官,肺臟為第二位好發轉移的器官,骨頭轉移通常在更嚴重的情形下才會轉移,腦部轉移在大腸直腸癌相對比較少見,機率小於5%。
依照分期來選擇大腸直腸癌的治療組合
得到腫瘤的TNM分期後,就可以決定期別了,分別有0期、1期、2期、3期、4期。
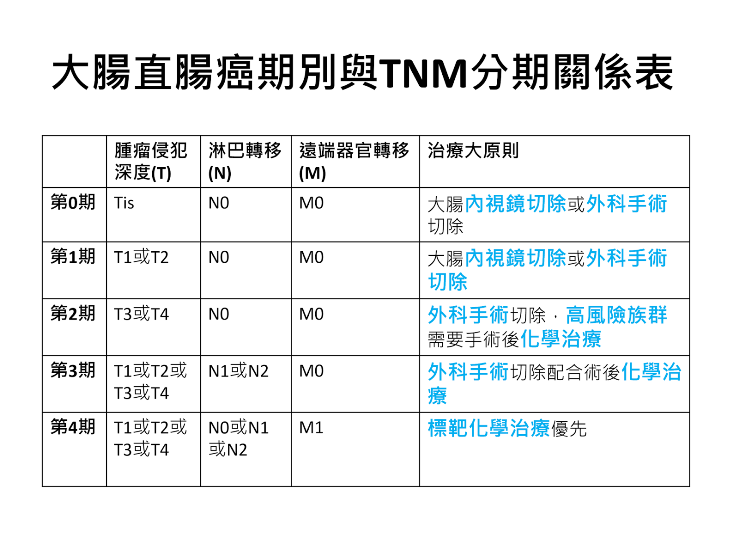
早期大腸直腸癌,第0期及第1期,只要接受是當的內視鏡切除手術或外科手術切除,便會有很好的治療效果和5年存活率,手術後不需要追加化學治療。
第2期大腸直腸癌,外科手術切除為第一優先選擇,因為沒有局部淋巴結轉移,所以手術後只需要密切追蹤,一般情形不需要進行手術後輔助性化學治療,除非有一些高風險危險因子。研究顯示,第二期大腸癌合併高風險危險因子,癌症復發機率較無危險因子高,故建議手術後輔助性化學治療。
第3期大腸直腸癌,因為有局部淋巴結轉移,復發機會較高,建議手術後輔助性化學治療。有接受化學治療者,5年存活率可以提高10%以上。
第4期大腸直腸癌,因為已經遠端器官轉移了,還需要加上標靶化學治療藥物進行腫瘤毒殺。所以化學治療優先選擇,手術為輔。除非腫瘤阻塞,轉移病灶不多,外科手術可以切除乾淨者則可以考慮手術切除。
看完上述的介紹後,相信大家對於TNM分期及大腸直腸癌分期系統應該有些初步的認識,就可以與臨床醫師進行更深入的溝通討論。(大腸癌的真面目,真實照片)
微創手術:0 期原位癌(Tis)及第 1a期大腸癌(T1)行大腸內視鏡切除原則
隨著成人健康檢查、大腸直腸癌糞便潛血檢查及大腸鏡檢查的普及,越來越多早期大腸癌的被診斷出來。
很多早期癌症可經由大腸內視鏡切除乾淨,並不需要額外加做傳統剖腹大腸切除手術或腹腔鏡大腸切除手術,也可以達到和開刀一樣好的存活率。接下來,謝醫師要幫您分析那些族群的病人可以單純做大腸內視鏡切除腫瘤。
先說結論:
只有 0 期原位癌(pTis)和第 1a期大腸癌(T1)有條件單純做大腸內視鏡切除腫瘤。
其他第 1b 期(T2)、第 2期、第 3期,都必須要行傳統剖腹大腸切除手術或腹腔鏡大腸切除手術;第 4 期則以化學治療為主。
0期原位癌(pTis)
腫瘤病理報告為 0期原位癌(pTis)且腫瘤有切除乾淨,因為原位癌不算是惡性腫瘤,不需要額外接受大腸切除手術,單純追蹤即可,建議 1 年內再做一次大腸鏡檢查。
1a 期大腸癌(T1)
腫瘤病理報告為1a期大腸癌(T1)且病理報告全部符合下列良好預後因子條件:
(1) 良好腫瘤分化(Well or moderate differentiation)
(2) 無淋巴血管侵犯(No lymphovascular invasion)
(3) 黏膜下層侵犯小於1mm(Submucosal invasion <1mm)
(4) 乾淨的切除邊界(Clear , negative resection margin)
(5) 無侵犯的腫瘤芽孢形成(No invasive tumor budding)
表示大腸鏡已經切除乾淨,淋巴結轉移率小於1%。病患並不需要加做大腸切除手術,但是假如病患比較年輕或生性緊張,無法承受<1%淋巴結轉移的話,額外加做大腸切除手術也是合理的。

若為 1a期大腸癌(T1)但是病理報告沒有全部符合良好預後因子條件的話,統計起來淋巴結轉移率最高可以達10%,根據治療準則,這群病患必須要加做外科大腸切除手術,清除淋巴結,避免局部轉移。若有缺少任何一個病理良好條件時,額外的外科大腸切除手術是必須的。
因此在早期1a 期大腸癌 (T1)病患,病理科醫師的角色很重要,需要把檢體詳細審視確定為T1檢體,且 5 項良好預後因子的分析也要仔細檢查,缺一項不可。
回答一些常見的問題
Q1:0期原位癌(pTis)還不是癌症,為什麼醫師還是幫我做大腸切除手術治療呢?
當腫瘤越大,通常大於 2公分,經大腸鏡切除腫瘤的風險就大大增加,有可能會增加穿孔或流血的機會;當腫瘤的位置在大腸較深處或轉彎處,不易使用大腸鏡切除時,都可能需要外科手術切除比較安全。
Q2:腫瘤過大時,有沒有什麼比較安全的切除方法?
除了單純電燒切除時,醫師常常會使用的內視鏡切除技術為 (1)內視鏡黏膜切除術(Endoscopicmucosal resection, EMR) (2)內視鏡黏膜下剝離術(Endoscopic submucosal dissection, ESD)減少出血穿孔的機會,順利把腫瘤切除下來
Q3:會不會治療前醫師跟您說是良性腫瘤,治療後卻是惡性腫瘤呢?
極有可能,我們會盡量使用窄頻內視鏡(Narrow band imaging, NBI)及 染色內視鏡(Chromoendoscopy),Pit pattern分類技術,盡量在大腸鏡切除前做最好的評估,若評估起來很明顯為惡性腫瘤,會進行外科手術切除;若評估偏向早期原位癌或T1 癌症時,可以先使用大腸鏡切除後行病理診斷化驗。
Q4:大腸鏡腫瘤切除後,病理報告為T1a但病理報告不完全符合良好預後因子條件,醫師建議外科大腸切除手術,這樣算不算開兩次刀呢?
這樣不算是開兩次刀,因為是病理報告呈現危險預後因子,最高有10%淋巴結轉移機會,所以一定加做外科大腸手術切除,這是需要病理診斷等待報告通知,再評估是否需要手術,不算開兩次刀。
Q5:醫師講的好複雜,不能簡單一點嗎?
當然可以簡單一點,就是直接開刀接受大腸切除,最後在看病理分期治療囉。但是這樣不符合微創手術的時代潮流趨勢,難道你想要開到完才發現根本不需要動這一刀嗎?所以還是好好跟醫師討論一下治療方針才是最重要。






