根據波仕特網站在2011年訪問台灣998個25歲到55歲的女性的研究中發現:
1. 九成的女性曾經發現床伴會打呼
2. 其中有五成覺得他床伴的打呼會影響到他們的睡眠
3. 這些人有三成最後會選擇跟他的床伴分開睡
4. 最後更有10%的人因為這樣跟他的床伴分手!
可見打呼這個普遍的問題深深影響著我們和床伴的睡眠,甚至是感情生活。甚至還有公司準備要出產消除鼾聲的設備,用消除聲波的方式讓枕邊人睡的著覺。但是打呼除了很吵之外,它對我們的健康到底有沒有影響呢?
打呼不是病,不用治療嗎?
先講結論:光是打呼本身的聲音跟震動,就會引起內頸動脈的內皮增厚,進而增加心血管疾病及猝死的風險。他和睡眠呼吸中止症都是啟動心血管疾病的齒輪之一,所以它,也是一個需要治療的疾病。
根據兔子的動物實驗,把一個鼾聲發聲器放在兔子的血管附近,經過幾個晚上,就發現兔子的血管開始變厚,內皮開始受損,最後竟然產生了動脈粥狀硬化!那麼在人身上有沒有這種情形呢?
有的!最新的研究[1]發現,習慣性打鼾,打鼾音量大聲的人,我們發現他們的頸動脈厚度會變得比較厚!在比較高頻的鼾聲(652到1500Hz)以及較低頻的(0-20Hz)更是有明顯相關!以這些頻率的鼾聲為主的病人,除了睡眠呼吸中止的情況比較嚴重之外,這個情況和他們的血壓,體重,膽固醇也有明顯的正相關!
為什麼會這個樣子呢?因為打呼的時候,在最接近打呼聲音的血管處(也就是頸動脈)會開始產生發炎反應,震動能量還會破壞血管內皮。不停的震動還會像攪拌器一般,讓壞膽固醇有更多機會和血管內皮的受體結合,讓頸動脈內皮容易和壞膽固醇(LDL)結合,造成血管壁變厚。
而如果你的打呼聲是有高有低,非常不規則,忽大忽小聲,甚至像唱歌,各種頻率都有的話,那麼就要特別小心,因為根據鼾聲頻譜及睡眠內視鏡的分析[2,3],這類型的打呼往往是和上呼吸道多重部位的阻塞最有關聯,去睡眠中心做睡眠檢查出來往往是嚴重的睡眠呼吸中止症。
打呼和睡眠呼吸中止如何影響我們的健康?
睡眠呼吸中止症就是睡覺的時候,上呼吸道阻塞吸不到空氣,造成身體缺氧的現象。它除了影響睡眠品質,造成白天嗜睡,怎麼樣都睡不飽的情形之外,經由缺氧造成的氧化壓力和自由基會讓身體產生發炎反應,血液更加黏稠,讓心臟和腦血管產生動脈粥狀硬化,如果這時候又不巧有高血壓,糖尿病,和高血脂的話,腦中風,心肌梗塞甚至猝死就很有可能會發生了[4]。
所以,既然打呼身為啟動心血管疾病齒輪的第一把鑰匙,能夠藉由增厚頸動脈內皮,加重動脈粥狀硬化,最後造成中風,心肌梗塞,甚至猝死,我們就不應該輕忽它的危害。
打呼不只是聲音惱人,在人體這個無比精密環環相扣的機器中,打呼這個噪音甚至可以代表這個機器可能有哪裡螺絲鬆了,零件生鏽了.如果放著不管,這個問題很有可能影響到引擎的運轉,機器很有可能那一天就會燒壞了,或是突然關機。
既然打呼是病,那麼只是為了讓別人好睡,戴上消除鼾聲的設備就是不對的,還是應該要去積極的治療才行。
我又沒有打呼,為什麼我應該關心打呼跟睡眠呼吸中止症?
根據統計,高速公路上有一半以上的死亡車禍,跟睡眠呼吸中止症造成的駕駛人注意力不足和嗜睡的症狀有關係。
幾個禮拜以前,紐約霍伯肯車站有一輛火車進站的時候完全沒有減速直接衝到了車站裡面,造成了很多人的受傷和交通的大亂。後來根據調查,發現那輛火車的司機有嚴重的睡眠呼吸中止症,平常的睡眠很難得到良好的品質,長途駕駛火車之後,就在火車要進站之前,再也抵抗不住睡意,不小心打了瞌睡,醒來以後就發現自己已經在一片凌亂的火車站地上,這才發現自己闖了大禍。
所以,就算你本身沒有打呼跟睡眠呼吸中止的問題,也有可能因為身邊的人有睡眠呼吸中止症而沒有治療,例如高速公路上開在你旁邊的卡車司機,或者好死不死就在你搭乘的火車上的司機,這就可能造成你的生命危險!酒駕可以靠立法規範懲罰和警察的取締來預防,但是比酒駕更普遍,肇事機會更大的睡眠呼吸中止症,卻只能靠提高大眾對這個疾病的警覺性,才能有效降低它的危害。
所以不管你會不會打呼,你都應該關心睡眠呼吸中止症的預防,診斷和治療!
懷疑自己有睡眠呼吸中止症的話,該怎麼檢查?
如果發現自己或親人有打呼的現象,最好可以先去各大醫院的睡眠中心進行一次健保給付的的多項式睡眠生理檢查。
睡眠中心的睡眠檢查是診斷及區分單純打呼或是睡眠呼吸中止症的最好工具。雖然需要到睡眠中心睡一個晚上,同時身上會貼上許許多多的電極,氣流偵測儀,血氧偵測儀,還有胸腹起伏偵測帶,可能不太好睡,但是它能夠給我們許多重要的資訊。除了區分睡眠呼吸中止到底是中樞性還是阻塞性,它還能告訴我們睡眠的姿勢跟打呼的關係,根據腦波判斷病人是醒著的還是在作夢,如果發生呼吸中止,缺氧會到什麼程度,停止呼吸會停多久等等。可說是評估打呼及睡眠呼吸中止不可或缺的檢查!
如果我有睡眠呼吸中止,該怎麼治療?
傳統上認為陽壓呼吸器(CPAP)並是治療睡眠呼吸中止症的首選,也是所謂的黃金標準。不過很可惜,最近有越來越多的證據開始質疑它的效用。
我們可以把陽壓呼吸器想成是一個打氣筒,罩在鼻子,或是鼻子跟嘴巴上,往上呼吸道吹氣,在病人睡眠時上呼吸道阻塞的時候,撐開病人的上呼吸道,讓病人得以維持呼吸道的暢通。
現在的陽壓呼吸器體積只跟一台筆記型電腦差不多大,幾乎沒有噪音,又有加濕的功能避免你口乾,還可以根據你睡覺時呼吸阻塞程度自動調節壓力的大小。只要病人願意使用,醫生只要幫他們推薦好的廠商,基本上就可以馬上解決病人的問題。
就好像近視就配眼鏡,重聽就戴助聽器,有睡眠呼吸中止的話就戴陽壓呼吸器,免開刀,一開始使用馬上生效,病人的睡眠品質馬上得到改善,早上起床以後馬上變的有精神,很美好,不是嗎?
陽壓呼吸器順從率低
可惜,根據許多研究,能夠配合,願意持續配戴陽壓呼吸器的病人不多。國外的報告說願意持續配戴一年以上的病人比例在10~30%之間,台灣因為陽壓呼吸器健保不給付,需要病人自費,接受度又更低。成大林政佑醫師追蹤台南地區能夠接受配戴陽壓呼吸器六個月以上的病人的比例,竟然只有百分之六! 也因此,不需考慮順從性的治療方法,如手術,也能提供病人另外的治療選擇。
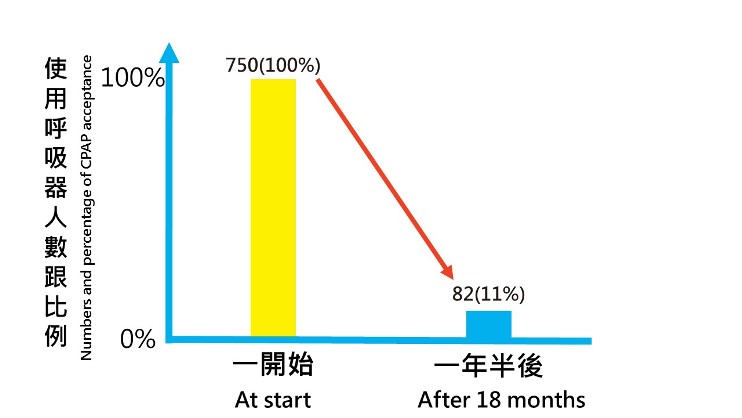
這是德國一間醫學中心回頭追溯院內醫師開立陽壓呼吸器治療的病人,一開始有750個,追蹤一年半以後,竟然只剩下82個人(約11%)有在持續配戴和追蹤[5]。
睡眠內視鏡是實行打呼手術之前的必要檢查
如果有睡眠呼吸中止的病人,戴不住呼吸器,需要尋求手術的治療的話,我們首先要確定病人的上呼吸道阻塞的位置。上呼吸道同時兼任呼吸和進食的功能,所以構造非常的複雜。也因此,打呼病人在睡眠時有可能發生阻塞的位置也有很多地方。
什麼是睡眠內視鏡?
麻醉藥物的進步,讓病人可以在睡著無痛的狀態下接受原本很辛苦的內視鏡檢查,如無痛大腸鏡跟無痛胃鏡等等。利用同樣的原理,讓病人睡著,等病人開始打呼時進行內視鏡檢查,就可以更可靠的確定打呼聲來自於上呼吸道的哪個地方,這個技術就叫做睡眠內視鏡。
睡眠內視鏡:要做!
病人醒著的時候,看起來很肥大的解剖構造,睡著時不一定會塌陷。反之,很多影響預後的阻塞,在病人醒著的時候卻常常看不出來!所以,在評估打呼跟睡眠呼吸中止的病人的手術治療選擇的時候,睡眠內視鏡是非常必要的檢查。
有的病人會問我:「徐醫師,其他醫生說我的舌頭看起來很大,一定要把舌頭切掉一部分才會好,是真的嗎?」
我的答案是:不一定,先做睡眠內視鏡再說!
有顎咽阻塞:先做!
對睡眠呼吸中止症來說,單一的,針對顎咽阻塞做手術的成功率,就可以達到七成以上!也就是說,我們不一定要把所有睡眠內視鏡中看到的阻塞一次解決!
因為多一個傷口,不僅增加了手術時間,多花了一些金錢,而且增加了術後的疼痛,以及產生味覺和吞嚥障礙等併發症的機會。
而且,舌頭大的人睡著時不一定會產生阻塞!如果只因為醒著的時候舌頭看起來比較大就去做手術,很多人其實是白做的!
再來,就算對於術前睡眠內視鏡同時有顎咽及舌根阻塞的病人,也可以先做顎咽手術,術後再看看改善的效果如何,同時再繼續追蹤睡眠內視鏡,看看是否還有舌根阻塞,這才是比較合理的選擇。
打呼手術很痛嗎?
很多人以為打呼手術很痛,會好幾個禮拜吃不下東西。那是因為傳統手術使用電燒,熱傷害太大,而且把傷口設計在游離的黏膜邊緣,自然吞口水進食都很容易摩擦到,就會痛到受不了。
所以我們現在為病人進行的顎咽拉提術就具有許多優勢:不切黏膜,只將顎咽肌肉作適當的轉位,所以術後除非吞口水,幾乎感覺不太到疼痛,通常開完刀後再住一天就可以回家。雖然術後兩星期為了傷口的癒合還是建議要吃較軟的食物,但是和傳統手術那種動輒兩星期以上吃不下東西的疼痛相比,已經是天與地的差別。
結語:破解打呼三流言
打呼不是病嗎?
打呼一定要戴陽壓呼吸器才會好嗎?
不一定,戴不住的話也可以考慮手術。
手術治療打呼一定很痛嗎?
由於器械和技術的進步,打呼手術現在其實已經不會很痛了。而且,由於對造成打呼的原因更加了解,現在就算只做一種手術,也能達到理想的效果。
參考資料:
[1] Lee G-S, Lee L-A, Wang C-Y, Chen N-H, Fang T-J, Huang C-G, et al. The Frequency and Energy of Snoring Sounds Are Associated with Common Carotid Artery Intima-Media Thickness in Obstructive Sleep Apnea Patients. Sci Rep 2016;6:30559. doi:10.1038/srep30559.
[2] Lee L-A, Yu J-F, Lo Y-L, Chen Y-S, Wang D-L, Cho C-M, et al. Energy Types of Snoring Sounds in Patients with Obstructive Sleep Apnea Syndrome: A Preliminary Observation. PLoS ONE 2012;7:e53481. doi:10.1371/journal.pone.0053481.
[3] Lee L-A, Lo Y-L, Yu J-F, Lee G-S, Ni Y-L, Chen N-H, et al. Snoring Sounds Predict Obstruction Sites and Surgical Response in Patients with Obstructive Sleep Apnea Hypopnea Syndrome. Sci Rep 2016;6:30629. doi:10.1038/srep30629.
[4] Sánchez-de-la-Torre M, Campos-Rodriguez F, Barbé F. Obstructive sleep apnoea and cardiovascular disease. Lancet Respir Med 2013;1:61–72. doi:10.1016/S2213-2600(12)70051-6.
[5] Stuck BA, Leitzbach S, Maurer JT. Effects of continuous positive airway pressure on apnea–hypopnea index in obstructive sleep apnea based on long-term compliance. Sleep Breath 2012;16:467–71. doi:10.1007/s11325-011-0527-8.