
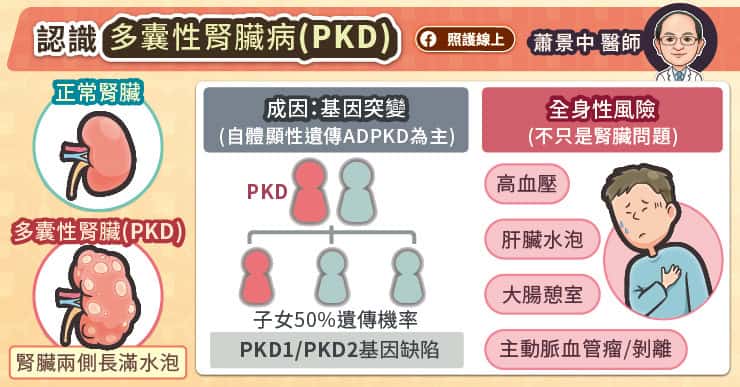
在台灣,每100位洗腎患者中,就有約2至3位是因罹患多囊性腎臟病(Polycystic Kidney Disease,簡稱PKD)所導致。這是一種會讓腎臟兩側長滿水泡的遺傳性疾病,主要由基因突變引起,早期症狀不明顯,因而常被忽略。多囊腎主要分為自體顯性多囊腎(ADPKD)與自體隱性多囊腎(ARPKD),其中是自體顯性多囊腎(ADPKD)成人最常見的遺傳性腎病,全球發生率約為千分之一。在西方國家約有10%的透析患者是因多囊腎所致,台灣則約佔2-3%。
基因突變造成多囊腎 常合併其他病變
新北市立土城醫院腎臟科蕭景中主任解釋,多囊腎是由於PKD1與PKD2基因突變,使腎小管上皮細胞中多囊蛋白(Polycystin)功能異常,影響細胞內信號傳遞,進而導致腎臟水分異常分泌,最終在腎臟外側形成大小不一的水泡。多囊腎患者除了腎臟會出現水泡之外,也會合併高血壓、肝臟水泡及結締組織異常,如:大腸憩室、主動脈血管瘤等。蕭景中主任舉例,藝人小鬼黃鴻升就是多囊腎的患者,推測可能因為長期高血壓而導致主動脈剝離而死亡,凸顯了多囊腎可能帶來的全身性風險,也提醒民眾除了腎功能監測,血壓與心血管健康的管理也很重要。
基因類型影響病程 慢性病與不良習慣恐加速惡化
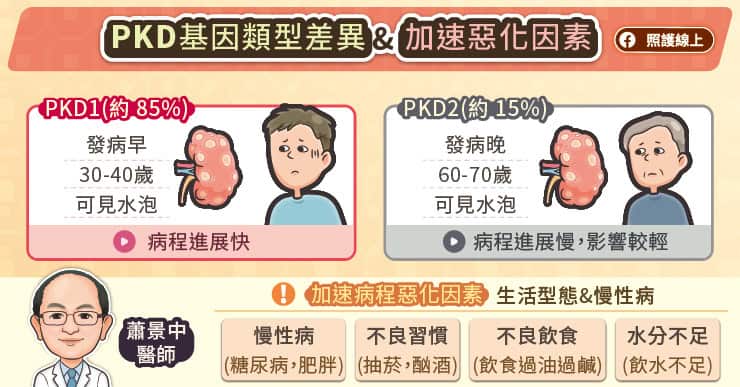
蕭景中主任說明,PKD1基因缺陷的多囊腎患者約占85%,發病時間較早、病程進展較快,通常在30至40歲時,腎臟就可觀察到大顆且密集的水泡,並影響腎臟結構;PKD2基因缺陷導致的多囊腎患者則占約15%,多於60至70歲才會觀察到水泡,對腎功能影響相對較輕,臨床上可依據水泡的數量多寡及大小評估病程。生活型態同樣是關鍵,若患者同時患有糖尿病、肥胖等慢性疾病,加上抽菸、酗酒、飲食過油過鹹或水分攝取不足等不良生活習慣,病情可能加速惡化。
新型藥物有效延緩腎功能惡化及透析時機
慶幸的是,目前已有新型藥物V2受體拮抗劑可延緩多囊腎病程,V2為腎臟負責回收水分的受體,藉由這類藥物阻斷其作用,可降低水泡內液體的分泌,進而延緩水泡變大。
一般成人的腎絲球過濾率(eGFR)約為90-120 ml/min/1.73m²,若低於90 ml/min/1.73m²即需注意。蕭景中主任指出,V2受體拮抗劑可延緩腎絲球過濾率(eGFR)每年約1.2-1.5 ml/min/1.73m²的下降幅度,長期使用可延緩透析時間5-10年,是多囊腎治療上的一大突破。
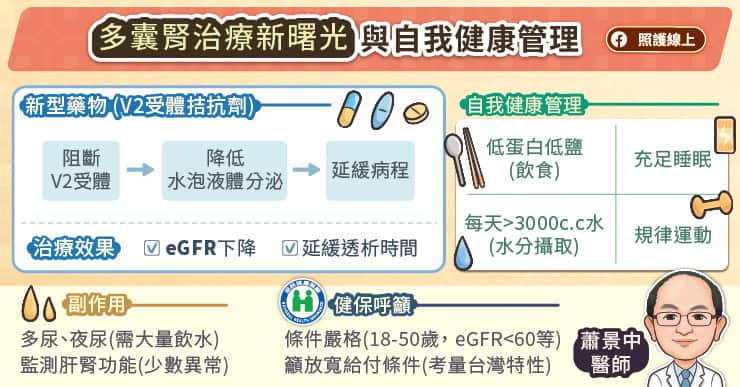
蕭景中主任也提醒,使用此藥的常見副作用為多尿、夜尿,部分患者可能每天排尿量達5-6公升,需確保充足飲水以防脫水。部分患者用藥後可能出現肝功能異常,故初期用藥需每月監測肝腎功能及電解質。不過根據蕭主任的臨床經驗顯示,使用此藥的多數患者能適應多尿症狀,且肝腎功能異常少見,藥物安全性整體表現良好。
健保門檻嚴格 醫籲放寬給付條件
目前健保給付V2受體拮抗劑的條件相當嚴謹:患者需介於18至50歲、eGFR小於60 ml/min/1.73m²、一年之內eGFR下降≧5.0 ml/min/1.73m²或五年內eGFR每年下降≧2.5 ml/min/1.73m²,且影像學分級(Mayo Clinic)落在C至E級。然而,臺灣多囊腎患者病程普遍比西方國家來得緩慢,許多患者在50至70歲才出現明顯症狀,此時再介入治療為時已晚。蕭景中主任呼籲,健保應考量臺灣患者病程特性,適度放寬給付條件,讓更多需要的患者能及早受益。
飲食與生活習慣同樣重要 有家族史者應及早檢查
多囊腎屬於顯性基因遺傳腎臟病,只要父母其中一人帶有基因缺陷,子女就有50%的機率罹患此疾病。蕭景中主任提醒,有家族病史者應及早接受檢查,越早介入越能掌握延緩病程的最佳時機。飲食與生活習慣對腎臟健康影響深遠,包含限制蛋白質與鹽分攝取、每日補充至少3000c.c水分、保持良好睡眠、規律運動等,都是維持腎臟功能的重要基礎。
最後,蕭景中主任強調,多囊腎並非只能被動等待惡化,目前已有可延緩病程的治療方式,主動與腎臟科醫師討論,積極關心自己的腎臟健康,才能提升長期生活品質。



