
經過幾個月的治療,患者的腫瘤明顯縮小,淋巴結腫大減少,轉移的病灶也維持穩定。隨著血尿減少,貧血的狀況逐漸改善。闕士傑醫師說,因為治療反應良好,醫療團隊評估後決定進行腎臟腫瘤切除手術,幫患者爭取較佳的預後。
腎細胞癌(Renal Cell Carcinoma, RCC)是泌尿系統中較常見的惡性腫瘤,主要發生在腎臟內部的腎小管上皮細胞。闕士傑醫師指出,隨著健康檢查的普及,越來越多患者能在早期發現腎細胞癌。然而,仍有20%至30%的患者在確診時已經發展為轉移性腎細胞癌(Metastatic Renal Cell Carcinoma, mRCC)。
早期的腎細胞癌大多可以透過手術切除來治療。隨著現代手術技術的進步,絕大部分的早期發現腎臟腫瘤,可以用機械手臂來做部分腎臟切除術,只切除腫瘤及旁邊的些許腎臟組織,保留絕大部分好的腎臟組織及功能。然而,在接受手術治療後,約10%至20%的患者會於後續追蹤中被發現癌細胞轉移,可能出現在局部復發區域,或是遠處器官(如肺、肝、骨骼或腦部等)。闕士傑醫師說,因為有些患者在初次診斷時,其實已經有微小的轉移病灶,但是病灶太小以至於影像學檢查無法偵測出來,直到轉移病灶增大,才會在追蹤檢查時發現。所以,即使手術治療成功,醫師仍會建議患者定期回診,檢查是否有復發或轉移的跡象。
一般而言,當癌細胞已轉移到其他器官時,手術治療的成效便相當有限。闕士傑醫師說,不過,腎細胞癌比較特殊,即使癌細胞已經轉移,手術治療仍有助於控制病情。所以針對轉移性腎細胞癌,常會合併採用手術、標靶藥物、免疫藥物等治療方式。
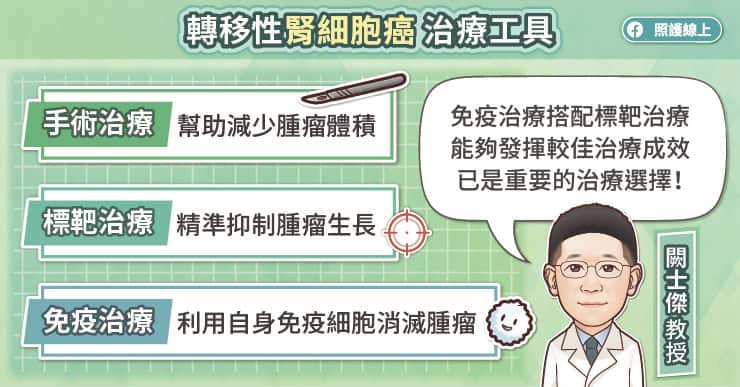
由於腎細胞癌的生長與血管內皮生長因子(VEGF)及其受體的活化有關,因此科學家研發出針對這些生長因子的抑制劑,能夠抑制癌細胞的生長與擴散,稱為標靶治療,目前常用的是酪氨酸激酶抑制劑(TKI,Tyrosine Kinase Inhibitors)。
免疫治療是近年來相當重要的突破,闕士傑醫師說,傳統的癌症治療大多是針對腫瘤本身,而免疫治療則是透過「活化患者自身免疫系統」,讓免疫細胞能夠辨識並攻擊癌細胞,目前常用的免疫藥物是免疫檢查點抑制劑。
「免疫細胞會在我們的體內巡邏,可是癌細胞常會利用一些調控機制來逃避免疫系統的攻擊。」闕士傑醫師說,「免疫檢查點抑制劑能夠解除這種抑制作用,使免疫系統恢復活力,進而對抗癌細胞。」
臨床上,我們可能會先動手術切除原發的腫瘤,幫助提升後續免疫治療與標靶治療的成效。闕士傑醫師說,也可能先進行免疫治療與標靶治療,待腫瘤縮小後,再評估手術治療的可能性。

醫師會依據患者的年齡、體能、健康狀況、風險指數、對治療的期待,以及腫瘤的大小、型態、位置,來選擇最合適的治療方式。闕士傑醫師說,因為需要考量多種因素,通常會需要多專科團隊,包括泌尿科、腎臟科、腫瘤科等各科別的醫師,共同討論擬定治療計畫。
國際轉移性腎細胞癌數據聯盟(International Metastatic RCC Database Consortium, IMDC)也提供了風險評估標準,也就是「IMDC腎細胞癌風險指數」。闕士傑醫師說,IMDC腎細胞癌風險指數納入6項指標,包括診斷後至接受全身性治療的時間小於1年、Karnofsky體能狀態(KPS)低於80%、血紅素(Hb)低於正常範圍的下限、校正後的血鈣高於正常範圍的上限、嗜中性白血球高於正常範圍的上限、血小板高於正常範圍的上限。
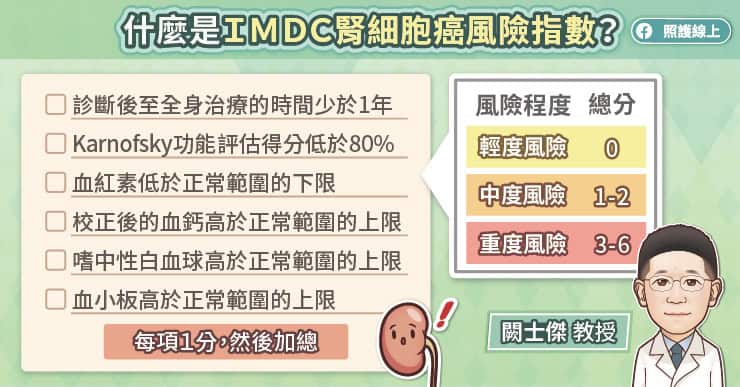
每符合一項增加一分,然後加總。總分為0屬於輕度風險、總分為1-2屬於中度風險,總分為3-6屬於重度風險,分數越高代表預後越差,需要積極治療。
多專科團隊會在綜合討論後取得共識,善用各種治療工具,擬定個人化的治療計畫,幫助達到較好的預後。闕士傑醫師提醒,請患者與家屬務必要和醫師密切配合,共同努力!
筆記重點整理
- 腎細胞癌(Renal Cell Carcinoma, RCC)是泌尿系統中較常見的惡性腫瘤之一,隨著健康檢查的普及,越來越多患者能在早期發現腎細胞癌。然而,仍有20%至30%的患者在確診時已經發展為轉移性腎細胞癌。
- 腎細胞癌比較特殊,即使癌細胞已經轉移,手術治療仍有助於控制病情。針對轉移性腎細胞癌,常會合併採用手術、標靶藥物、免疫藥物等治療方式。
- 酪氨酸激酶抑制劑(TKI)標靶藥物,能夠抑制癌細胞的生長與擴散。免疫治療是使用免疫檢查點抑制劑,能夠使免疫系統恢復活力,進而對抗癌細胞。
- 臨床上,可能會先動手術切除原發的腫瘤,幫助提升後續免疫治療與標靶治療的成效。也可能先進行免疫治療與標靶治療,待腫瘤縮小後,再評估手術治療的可能性。
醫師會依據患者的年齡、體能、健康狀況、IMDC腎細胞癌風險指數、對治療的期待,以及腫瘤的大小、型態、位置,來選擇最合適的治療方式。



