「診斷糖尿病已經超過20年,血糖控制穩定,也沒有發生我自己最擔心的心血管或是腎臟併發症。」63歲的模範糖友劉先生笑說,「要我回想我到底做了什麼厲害的事來控糖嗎?好像也沒有什麼大不了的!我的態度是,既然都要尋求醫療協助了,就要相信醫師專業和建議,按時服藥並測量血糖。」
不過一開始治療時,我真的對「血糖控管」完全沒概念,覺得身體沒有不舒服,應該就不用吃藥,加上退休前工作繁忙,常常就忘記吃了。但一段時間之後,身體開始變得容易疲累,回診檢查時,血糖竟然飆到150mg/dl,真的是那次之後,我才知道不能靠自己的直覺、認知來控制糖尿病,除了規律吃藥是基本的,更重要是同時也要改變自己的生活型態,包含建立血糖監測的習慣。
為了建立我自己的血糖監測習慣,我先從每天都一定會碰到的「飲食」下手,為了知道飲食和血糖的關係,所以三餐都會測血糖,如果在用餐時間之外吃東西,也會再測一次,如果血糖飆高,我就會做記錄。劉先生說,有了這些紀錄之後,就可以去分辨日常那些食物容易讓血糖升高,吃東西就能更謹慎。此外,我也會把血糖監測的數據提供給醫師,進一步去討論用藥治療上可以如何配合,控制血糖就更容易了。
「糖尿病真的是一個很嚴重的問題,但是很多人都疏忽了!」劉先生說,「血糖偏高可能沒有感覺,但是時間一久,會產生很多問題。不管是糖尿病前期,還是已經有糖尿病,大家一定要跟醫師配合,才能預防併發症。血糖藥有非常多種,如果有問題,可以提出來跟醫師討論,尤其隨著年齡增長,器官開始逐漸退化,更要去積極控制糖尿病!」
做好血糖監測,幫助擬定治療策略
血糖監測對糖尿病控制非常重要,但是有許多關卡需要克服,中山醫學大學附設醫院內分泌科楊宜瑱醫師說,因為糖友得學習操作、測血糖會有些許疼痛、且血糖試紙也需要一筆費用。如果患者沒有病識感,不了解治療糖尿病的好處,又覺得身體沒有不舒服,可能就會覺得沒必要去做血糖監測。
對於剛診斷糖尿病的病人,要從一開始就給予正確的自我管理疾病的觀念,在有好好的用藥治療情況下,從自我血糖監測、飲食控制、規律運動、按時服藥、定期檢查都要做重新檢視,勢必有些習慣需要做調整。楊宜瑱醫師說,血糖監測是其中一環,能夠幫忙糖友理解,他的生活習慣、飲食內容跟血糖的相關性。
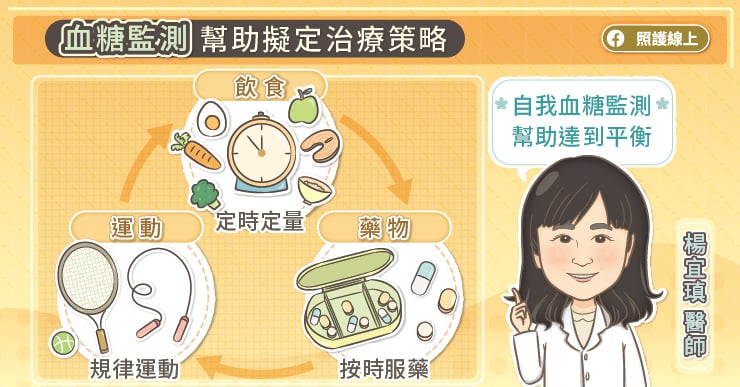
規律測量血糖能夠讓醫師更了解病人平常在家中的血糖狀況,才有辦法擬定合適的治療策略。楊宜瑱醫師說,一開始要幫助病人建立血糖監測的習慣,然後可以根據飲食、運動、藥物與血糖對應的關係,做一些改善、調整。如果有完善的紀錄,醫療團隊就可以有更好的策略介入,後續的策略可能是藥物,也可能是不同的生活型態,讓病友可以得到更好的血糖控制。
因為疫情的關係,大家都知道血糖如果控制不好,感染新冠肺炎之後的重症發生率比較高,楊宜瑱醫師分析,對於健康意識較強的慢性病病患,疫情能提升病人的自我照顧,但是另外一群遵從度較低的患者,本來就不了解糖尿病長期控制的重要性,可能因為擔心疫情而沒有回診、延誤治療。
糖友一定要配合防疫措施,預防自己被感染,楊宜瑱醫師提醒,在回診的時候,也可以跟醫療團隊討論,萬一疫情升溫該做哪些準備,包括糖尿病的藥物,或者如何在家中處理一些偶發的低血糖或高血糖的現象。
此外,糖尿病衛教學會也有推出「糖尿病智慧好幫手」LINE聊天機器人,整合糖尿病相關問題,集結醫師、個管師、營養師等糖尿病照護專業團隊撰寫題庫,糖友可以就自身疑問在「糖尿病智慧好幫手」發問並獲得即時回覆。資深模範糖友劉先生也分享,網路上資訊很多,但可能不正確,現在有糖尿病智慧好幫手能夠真正幫助到糖尿病患,提供正確的糖尿病資訊。
關心血糖,飯前、飯後都重要!
糖友常會有一個迷思,認為只要注意空腹血糖,楊宜瑱醫師強調,其實餐後血糖對長期控制也非常重要,所以透過隨機來到門診的時候去測量血糖值,可以讓糖友增加一些警覺性。
「我們的糖尿病團隊都會透過病友會、團體衛教課程,讓病人知道不同的飲食對餐後血糖的影響,提升他們對血糖監測的意願。」楊宜瑱醫師說,如果本來就比較有觀念的病友,可能還要進一步強調,監測血糖不是只有空腹,還要驗餐後血糖,或者是其他時間點的血糖值,來強化長期的血糖控制,這樣就比較不會在每三個月回診的時候,看到糖化血色素偏高。因為餐前、餐後血糖都會對糖化血色素造成影響。
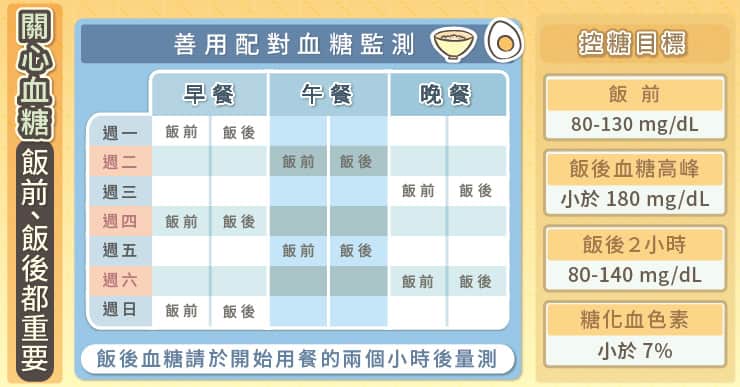
糖友可以採用「配對血糖監測」,週一驗早餐前後的血糖,週二驗午餐前後的血糖,週三驗晚餐前後的血糖,以此類推。記錄一段時間後,便能對三餐前後的血糖有較佳的掌握。
為了減少併發症,控糖目標在飯前是80-130 mg/dL,飯後2小時是80-140mg/dL,飯後血糖高峰要小於180 mg/dL,糖化血色素要小於7%。
糖友提問:如果空腹血糖數值偏高,可以如何改善?
導致空腹血糖值偏高的因素很多,包括前一天晚上的飲食,有時候油脂較多的食物也可能影響到隔天早上的血糖值,另外睡眠不好、壓力大、較緊張,都可能影響空腹血糖值。楊宜瑱醫師說,在用藥部分,每種藥物對空腹血糖、餐後血糖都有些不同的作用,所以需要與醫療團隊共同討論,針對藥物、飲食、生活習慣、睡眠、運動量等,找到空腹血糖值偏高的原因,並進行調整,讓餐前血糖、餐後血糖都能達標。