晚期大腸直腸癌搭配標靶藥物,打造個人化精準醫療,腫瘤科醫師圖解說明
by 照護線上 編輯部 | 2 月 17, 2022
50多歲的王先生因為大便不太好解,食慾胃口減低、肚子有點不舒服而就醫,原本以為只是便秘,但在大腸鏡及切片檢查之後卻意外發現是大腸癌。為了擬定治療計畫,醫師替他安排了影像檢查。
「這邊是你的肝臟,裡面這顆腫瘤可能是大腸癌轉移過來的腫瘤。」醫師指著螢幕上的電腦斷層影像解說。
「什麼!癌症已經轉移了…」接連而來的壞消息讓患者和家屬都非常震驚,「接下來要怎麼辦?還能夠開刀嗎?」
經過詳細討論,患者決定接受全身性治療,根據基因檢測的結果,使用化學治療搭配抑制人類表皮生長因子受體EGFR的單株抗體標靶藥物。經過幾次療程後,腫瘤顯著縮小,於是經過討論便接受手術切除直腸腫瘤和轉移至肝臟的腫瘤,術後也持續追蹤治療。
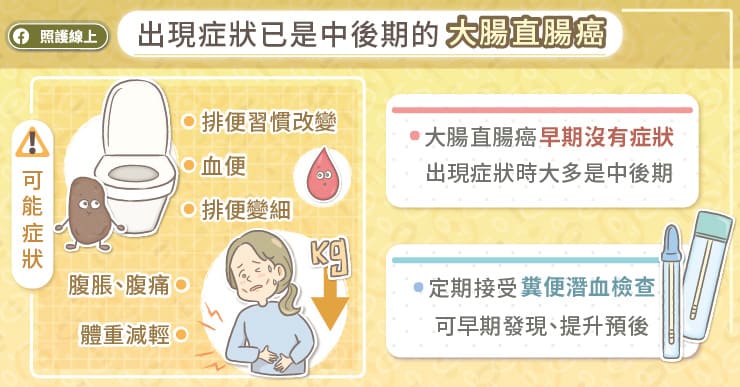
出現症狀已是中後期的大腸直腸癌
早期大腸直腸癌大多沒有明顯症狀,等到腫瘤較大顆時才會漸漸出現症狀,馬偕紀念醫院血液腫瘤科洪家燕醫師指出,有時候是輕微的腹痛、腹脹,比較嚴重的可能出現血便、或是排便習慣改變、大便變細、體重下降、食慾不振等,當症狀較明顯時,往往已經屬於中、後期。
「由於國健署持續推行大腸癌篩檢,所以有機會找到較多的早期大腸直腸癌患者」洪家燕醫師提醒,「若能早期發現、早期治療,預後也會比較好。」
「大腸直腸癌有先天性風險因子,以及後天性風險因子,」洪家燕醫師說,「先天性風險因子包括遺傳性家族疾病和特殊的基因表現,這些情況可能讓患者先天體質較容易發生大腸直腸癌;至於後天性風險因子,包括飲食、肥胖、抽菸、缺乏運動等。根據研究,高脂、低纖的飲食習慣,也會增加罹患大腸直腸癌的風險。
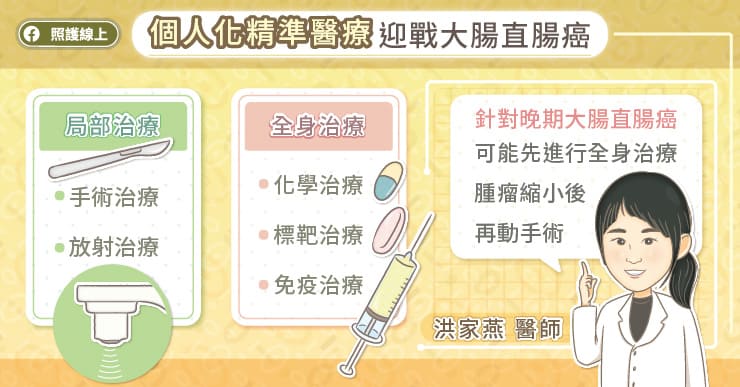
個人化精準醫療,迎戰大腸直腸癌
大腸直腸癌的治療工具有很多種,隨著期別會有不同的搭配組合,洪家燕醫師解釋,局部大腸直腸癌的標準治療是動手術切除,部分患者(第二期高風險族群及第三期)術後會建議搭配輔助性化學治療;如果到了局部晚期無法開刀,或甚至遠端轉移時,除了手術切除以外,則主要是以全身治療為主,在部分治療效果佳的患者可討論接受手術開刀治療。受惠於醫學的快速進步,全身治療不再局限於傳統的化學治療,還可使用標靶甚至免疫藥物治療。
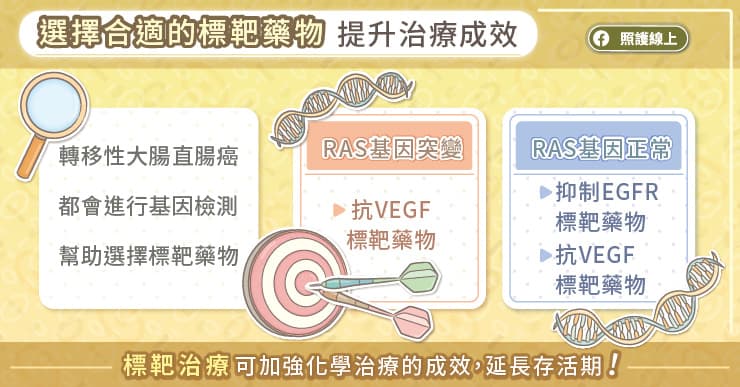
標靶治療可以加強化學治療的成效,延長存活期,洪家燕醫師解釋,標靶治療是一種較精準的個人化醫療,會根據基因檢測的結果來選擇藥物。大腸直腸癌細胞具有不同的基因表現,其中其中如RAS基因突變與否,將影響到後續搭配的標靶藥物。
目前針對轉移性的大腸直腸癌的單株抗體標靶藥物主要分兩種,一種是抑制人類表皮生長因子受體EGFR的單株抗體標靶藥物,另外一種是抗血管內皮生長因子VEGF的標靶藥物。
如果大腸直腸癌RAS基因有突變,適合使用抗血管內皮生長因子VEGF的標靶藥物;如果大腸直腸癌RAS基因沒有突變,除了抗血管內皮生長因子VEGF標靶以外,還可以使用抑制人類表皮生長因子受體EGFR的單株抗體標靶藥物,有較多的藥物治療選項。
事先進行基因檢測,可以較有效的預測患者在使用標靶藥物後,能否達到預期的療效,洪家燕醫師說,如果屬於RAS基因沒有突變,也就是原生型的大腸直腸癌患者,若使用抑制人類表皮生長因子受體EGFR的單株抗體標靶藥物,搭配化學治療,相較於抗血管內皮生長因子VEGF標靶治療,可以達到更好的反應率,更有機會腫瘤縮小,並且進一步接受手術開刀治療,讓病人有更長的存活期。
標靶藥物可針對癌細胞上特別容易表現的受體發揮作用,如同瞄準特定標靶,發揮更針對性的效果。洪家燕醫師說,採用個人化的精準用藥,可以增加治療反應率,延長疾病無惡化存活期、整體存活期,也能擁有較好的生活品質。
臨床上所有初診斷,特別是轉移性的大腸直腸癌患者,一般都會建議檢測RAS基因的突變狀態,台灣的健保已有給付此項基因檢測,幫助患者選擇更合適的藥物,提升治療成效。
貼心小提醒
早期發現、早期治療,可提升大腸直腸癌的預後,洪家燕醫師提醒,50歲以上的民眾,罹患大腸直腸癌的風險逐漸增加,建議定期做糞便潛血反應篩檢,故政府提供50至74歲高風險族群每2年進行一次糞便潛血反應篩檢,才能找出比較早期、沒有症狀的大腸直腸癌,目前看到已有卓越的成效,降低了高達35%的死亡率。
如果在診斷大腸直腸癌時,已經晚期,甚至發生轉移,也不需要灰心,按部就班接受標準治療(化學治療、標靶治療等),同樣可以顯著改善症狀並延長存活期。
本衛教資訊由台灣安進提供
TW-03045-VBX-2022-Feb