
裕隆集團嚴凱泰執行長及資深藝人安迪,最近相繼因食道癌過世。食道癌一夕之間,變成癌友間熱烈討論的話題。到底食道癌會有什麼症狀?為什麼治療效果不好?放射治療又該怎麼做?可能碰到什麼樣的副作用?在治療中,又該注意些什麼呢?今天,讓我們為您一次解答!
台灣男性的第五大癌症
根據最新公布的民國 106 年統計,台灣全年共有 48037 人因為癌症死亡。食道癌一共奪走 1797 條性命,其中有高達 1659 位是男性。在所有男性的癌症死因中,食道癌排在「第五位」。而且,致死率非常驚人,五年的整體存活率只有 10-15%,不管對醫師或病患來說,都是一個棘手的疾病。加上好發於「中壯年」男性,病患常為家中的經濟支柱,對社會及家庭,也是嚴重的衝擊。
細胞型態與國外不同
台灣的食道癌,細胞型態超過九成以上都是屬於「鱗狀上皮細胞癌」,而「腺癌」佔的比例僅約一成;這一點跟歐美國家大大不同。最近 10 幾年來,在歐美國家的食道「腺癌」發生率急速增加,「腺癌」的比率已經佔全部食道癌患者的 60-80%。但在東方國家,如日本、韓國中國及台灣,絕大多數的患者還是屬於「鱗狀上皮細胞癌」。
兩種細胞型態腫瘤分佈的位置略有不同:「腺癌」的位置,會比較靠近食道及胃的交界處;而「鱗狀上皮細胞癌」的分布遍及整段食道,以食道「中段」最常見,在台灣大約佔全部患者的一半。
有症狀常已是晚期
食道癌的發生,除了跟「抽煙」、「喝酒」、「檳榔」密切相關之外,之前曾經得過頭頸部癌症(如口腔癌、下咽癌等)的患者更應特別小心防範。根據台灣本土的研究,國內下咽癌的病患在診斷之時,約有 15% 同時合併有食道癌,而另外還有 10-20% 的下咽癌患者會同時合併有食道的「癌前病變」或「黏膜異常」。
另外,由於食道的病灶早期沒有症狀,也不會造成疼痛,加上食道是一條由肌肉構成的軟管,具有擴張的彈性,腫瘤可以長到很大才開始造成症狀,因此當患者開始出現吞嚥困難或吞嚥疼痛等症狀的時候,病情常常已經進展到癌症晚期,變得難以處理。因此,早期篩檢,早期發現,才能提高食道癌的治癒率。
關於食道癌的早期篩檢,可以參考「照護線上」葉人豪醫師的這篇文章。
食道癌,會有什麼症狀?
吞嚥困難及疼痛:最常見的症狀,就是吞嚥困難,以及吞嚥疼痛。一開始是固體食物吞嚥有困難,隨著腫瘤長大,慢慢的連液體食物也無法吞嚥,嚴重時,會完全無法進食;病患常合併有體重減輕、癌症惡體質,以及營養不良。
嘔吐物中帶血、吐血、解黑便:由於腫瘤會有很多新生的血管,加上這些新生血管結構與正常血管不同,血管壁十分脆弱,因此稍一用力,血管便可能破裂而出血。流出的血液,可能隨著咳嗽或嘔吐的用力,而從嘴巴吐出。若是往下流入胃部,再經過消化道,由糞便中排出,便可能有解黑便的情形。
呼吸困難:由於食道的前方是氣管,腫瘤向前侵犯時,可能壓迫氣管,造成呼吸困難、咳血的症狀。若是控制聲帶的「喉返神經」(位於主動脈附近)受到腫瘤侵犯,患者還會有「聲音沙啞」的問題。
淋巴腫大:如果食道腫瘤轉移到頸部淋巴,可能在二邊的鎖骨上方或頸部,可以摸到腫大的淋巴結。
為什麼食道癌的預後這麼差?
容易早期淋巴轉移:由於食道的黏膜下方,分布有非常豐富的淋巴群,因此,當腫瘤侵犯到食道的黏膜以下時,癌細胞便很容易沿著這些淋巴往上或往下擴散。就連距離原發腫瘤 4-5 公分處的淋巴結,也有可能有癌細胞轉移。
食道沒有漿膜層(serosa):和其他的消化器官相較,食道少了一層漿膜層(serosa),對腫瘤侵犯的阻擋力少了一些;所以當腫瘤侵犯到食道的肌肉層以後,就可能侵犯到周邊的器官。
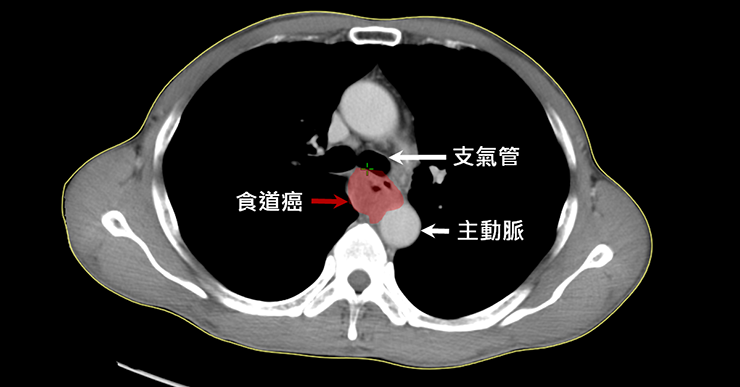
附近有太多重要的器官:在胸腔中,食道的正前方是氣管及心臟,正後方則是大動脈。當腫瘤長大,向前或向後侵犯時,不論是要手術切除,或進行放射治療,困難度都會大幅增加。
肺部狀況較差:食道癌的病患由於常常是老煙槍,年紀又老邁,常會有肺功能不佳或慢性阻塞性肺病等問題。加上手術時,因需進入胸腔,對肺部功能相對影響也較明顯。
營養狀況不佳:食道癌的病患,常常因為吞嚥困難或吞嚥疼痛,無法攝取足量的食物,熱量不足,蛋白質也不足。常會有營養狀況不佳的問題。當要開始進行比較強的抗癌治療,不論是手術、放射治療或化學治療,病患常會因為營養不良,無法接受完整的治療,或造成治療中斷,因而導致治療成績不佳。
因此在開始治療之前,醫師常必須先設法解決病患營養的問題。通常會視患者進食的狀況,建議病患先做胃造口(gastrostomy)或腸造口(jejunostomy)手術,或用鼻胃管灌食,來改善病患的營養狀況。
什麼時候會需要接受放射治療?
•早期(第一、二期)食道癌的患者,若因為體力較差,或是年齡太大,無法開刀或不願意開刀,可以採用放射治療的方式來處理,但治癒率會比使用手術治療稍差。
•第一期食道癌患者接受內視鏡刮除手術後,術後發現腫瘤侵犯深度達黏膜下層(submucosa)的患者。
•第一、二期食道癌患者,接受手術切除後,在手術刀口附近發現還有殘餘的癌細胞。
•局部晚期(第二、三、四期)食道癌,能以手術切除的患者,在手術前合併化學治療及放射治療,有機會使腫瘤縮小,增加手術完全切除機會、提升治癒率及降低復發率。一般在完成放射治療後,會在療程結束後 4-6 周,再評估是否能進行手術切除。
•局部晚期(第二、三、四期)食道癌,無法以手術切除的患者,可採用放射治療合併化學治療。
•若食道癌發生骨轉移、腦轉移、出血,或壓迫食道、氣管、大血管等狀況,無法治癒時,可用姑息性放射治療來減輕病患的不適和症狀。
照射的範圍包含那裡?
食道癌放射治療的範圍,通常以食道腫瘤本身為中心,向上及向下延伸 3-5 公分,再向四周延伸大約 1公分。向上向下延伸的原因是,食道的黏膜下層具有豐富的淋巴,癌細胞可能延著這些淋巴的走向蔓延,因此照射的部位會包含腫瘤上方及下方約 3-5 公分的正常食道。
另外,因為食道的位置可能隨著吞嚥的動作而左右移動,每天的位置可能都不盡相同,為了確保腫瘤接受到完整的照射,照射的範圍會向四周延伸大約 1 公分。
除此之外,若腫瘤位在頸部或食道上半部(支氣管分岔以上),照射的範圍可能包含雙側頸部的淋巴結,以及二側的鎖骨上淋巴結。在縱膈腔中的淋巴結,若有不正常增大的現象,也會包含在治療的範圍內。
若是腫瘤位於食道下半部(支氣管分岔以下),則照射的範圍可能會包含胃部周邊的淋巴,以及腹部大血管周邊的淋巴結。通常治療的總劑量為 41.4-54 Gy,治療的總次數則為 23-30次。
我可能面對什麼急性副作用?
放射治療的常見急性副作用,就是照射部位附近的器官以及組織的「發炎反應」。食道癌放射治療的急性副作用,就和附近的器官發炎,有密切關係。這些器官包含食道本身、胃部、喉嚨、氣管、心臟、以及肺部等。
疲倦、嗜睡:人的身體受到放射線照射後,會產生發炎反應,釋放出組織胺(histamine)或是細胞激素(cytokine)所引起的不舒服。這就像平常發燒和感冒一樣,當人的身體產生發炎反應時,我們就會覺得疲累,想多休息。 發生率約50%,一般發生在每天放射治療後約1-3小時;大部分的人程度不嚴重,仍可正常工作及上班;有些人會覺得自己的體力變得比較差,想睡覺的時間變得比較長;僅有極少數病患需臥床休息。
照射部位皮膚的發炎反應:食道癌患者的皮膚發炎反應,通常集中在前胸、雙側的頸部、以及背部。皮膚發炎的處理,可以參考之前的這篇文章。
喉嚨發炎:如果腫瘤位在頸部的食道,正前方的喉嚨在治療時會受到照射,因而產生聲音沙啞、喉嚨痛、以及吞嚥疼痛的症狀。大約在療程開始之後 2-3 周,患者開始會有症狀產生。
食道發炎:在放射治療開始約二周以後,腫瘤所在的位置以及附近正常的食道開始會產生發炎反應。患者在吞嚥時,一開始會覺得有異物感(覺得吞東西卡卡的,食物比較吞不下去),到了第三周以後,吞嚥有時會伴隨有疼痛(當食物通過食道的時候,會覺得有尖銳的疼痛,這種疼痛的感覺可能會往前胸和後背延伸)。
這時候,您需要對食物做一點調整,不要吃太硬、太燙、太難消化或刺激性的食物,改成儘量攝取流質、質地柔軟或溫度較低的食物。大約有20-30% 的病患會有較為嚴重的疼痛,造成進食困難、體重減輕,而需要放置鼻胃管。
通常這樣的症狀在放射治療結束後,大約 2-3 周便會慢慢改善。到了治療結束後約 4-5 周,大部分就會慢慢復原了。若同時合併化學治療或標靶治療,症狀持續的時間會更長,程度也會愈嚴重。
胃部發炎:如果腫瘤位於下段的食道,胃部在照射時會有發炎的狀況。胃液的分泌會減少、胃壁上的絨毛會萎縮、胃的黏膜會變的比較薄,就可能發生消化不良,或是胃潰瘍。
氣管發炎:因為氣管就位於食道的正前方,在照射食道的腫瘤及縱膈腔的淋巴結時,就會造成氣管發炎;氣管發炎時,病患容易有咳嗽的症狀,也可能有少許的痰,並且可能產生胸悶的感覺,但一般而言程度不嚴重。
放射性肺炎:以放射線治療食道癌時,正常的肺部一定會接受到部分放射線的照射,當腫瘤分佈的範圍愈廣,或腫瘤愈大,正常的肺部接受到的劑量就會愈高,發生放射性肺炎的風險也會增加。
若您年紀較大、過去曾經抽煙、曾經手術切除一部分的肺、有慢性阻塞性肺病、肺氣腫的病史、或同時合併化學治療或標靶治療,放射性肺炎發生的機率和嚴重度也會隨之增加。
整體而言,大約 80~90% 的患者都會有程度不一的放射性肺炎,但並不是每個人都有感覺,真正有症狀的患者只佔 25-30% 左右。
放射性肺炎發生的高峰期,落在治療全部結束後 1-2 個月。但從治療結束後的 2 周,一直到治療結束後 10 個月內都可能發生。
患者可能會有乾咳、走路活動時變喘易累,以及輕微發燒的症狀;若您在治療結束後產生上述症狀,請回門診或急診尋求專業幫助。因為此時需要進一步的檢查,才能分辨肺炎到底是放射線造成,或是嚴重感染導致。
大部份放射性肺炎的病程會持續 2-3 周,約有 10-15 %患者會因為症狀嚴重,需要藥物以及住院治療;大約有 3% 的患者,會因為放射性肺炎以及後續併發的細菌性感染,造成呼吸衰竭而必須插管急救。
心臟血管毒性:若您的腫瘤位於食道下段或位置靠近心臟/大血管,那麼在接受放射治療時您的心臟會接受到中等程度的放射劑量,以目前的治療技術而言,在治療中很少會對心臟或血管造成嚴重的影響,但有少數病人會發生心包膜炎或心肌炎,而造成呼吸不順、胸悶、或是心悸的症狀。
食道-氣管瘻管(Tracheo-esophageal fistula,T-E fistula)或食道-主動脈瘻管(Aorto-esopahgeal fistula,A-E fistula):少見,但致死率高。由於食道位於氣管的正後方,主動脈的正前方,當腫瘤侵犯的深度較深,或長得較大時,腫瘤可能侵犯到氣管後壁或主動脈的動脈壁,當治療持續進行,若腫瘤縮小,加上腫瘤原先的侵犯程度太嚴重,便可能發生食道-氣管瘻管或食道-主動脈瘻管。
發生食道-氣管瘻管時,因為食道和氣管相通,食物會經由瘻管進入氣管、肺部,造成嚴重發炎及感染,必須請胸腔外科醫師放置支架來緊急處理。而發生食道-主動脈瘻管時,則會有大出血的狀況,處理上非常棘手。但除非您的腫瘤長得非常大,否則並不需過份擔心這個狀況。
保得了心臟,保不了肺
俗話說:「跑得了和尚,跑不了廟。」對食道癌的患者來說,則是「保得了心臟、保不了肺。」由於照射角度的先天限制,若要讓食道處的劑量足夠,心臟和肺臟勢必兩者得犧牲一者。
而因為食道癌的存活率相當差,放射性肺炎又發生得早,跟心臟的毒性相比,相對來說更容易影響到患者的生命。所以,通常醫師在選擇時,會以壓低肺部的劑量為第一優先考量,心臟所接受的劑量則放在次要的考慮。
急性副作用,該怎麼處理?
飲食調整、營養均衡、消炎止痛、小心謹慎。
由於大部分的副作用都來自於「發炎」及「疼痛」,因此急性副作用的處理著重在止痛消炎,以及注意患者的營養狀況及體重。關於營養的照顧,可以參考這裡。
在療程結束之後,則要小心「放射性肺炎」的逆襲,如果有乾咳、易喘易累或發燒的症狀,必須馬上回診。
我可能會面對那些晚期副作用?
皮膚的晚期變化:照射過後的皮膚會變得比較乾燥,排汗功能也較差,這是因為放射線對汗腺和皮脂腺的傷害是不可逆的,因此皮膚會分泌較少的油脂,汗液的分泌也會變少,因此照射過後的皮膚會有長期乾燥的問題且不易恢復。另外,照射過後的皮膚對溫度調節的能力會變得較弱,因此患者若待在溫度較高的環境,會比較容易覺得不舒服。
有些患者在治療結束後的2-3年內,皮膚會產生微血管擴張、色素淡化(皮膚變白)、色素沉著(皮膚變黑)等慢性變化,稍微影響外觀,但對功能上沒有影響。
局部組織纖維化:長期而言放射治療會使受到照射的組織產生纖維化的現象,但這是慢性的變化,常常發生在治療結束後 1-2 年。因此受到照射的胸壁、背部以及附近的組織會變得較硬,摸起來會有硬及緊繃的感覺。病患可能會有腰酸背痛或是局部緊繃的症狀。
肺部纖維化:在放射性肺炎發生後,接受到較高放射劑量的肺部會慢慢產生纖維化,因此,患者在治療過後,肺活量及肺功能會變得較差;這樣的變化雖然可以透過運動稍微改善,但無法完全恢復。一般在治療結束後一年左右,肺功能會比原來減少約 10-15 %。病患會覺得運動較為吃力,特別是激烈運動時,但一般的日常生活起居影響不致於太大。年紀較大的老人、之前肺部接受過手術,有慢性阻塞性肺病、肺氣腫,或是抽煙的患者,由於肺功能原本就比較差,纖維化的影響將會更為明顯。
食道狹窄或蠕動變差:食道接受較高劑量的患者或原先腫瘤較大的患者,會因為食道組織纖維化及神經受損的關係,而造成較為嚴重的食道狹窄或吞嚥困難(約 30%)。大約有60% 左右的病患吞嚥功能還能維持和原來相同。若在放射治療後接受手術切除食道及重建,則比較不會有此種副作用。
長期心臟血管毒性:若食道腫瘤位於心臟後方或附近,由於心臟接受的放射劑量較高,在治療後 10-15 年發生心肌梗塞、心臟瓣膜閉鎖不全/狹窄或心律不整的機率會略為增加。




