查房時,一位患者對我大吐苦水:「最近這幾個月,全身癢得受不了,雖然有擦止癢藥膏,但完全沒效!尤其是背部、手腳、還有頭皮,這些地方都好癢,一直捉個不停,卻又感覺沒搔到癢處,真的好痛苦!」
我翻翻病歷,查看一下最近幾個月的抽血報告,以阿姨的症狀來看,的確要考慮是尿毒搔癢症在作怪。
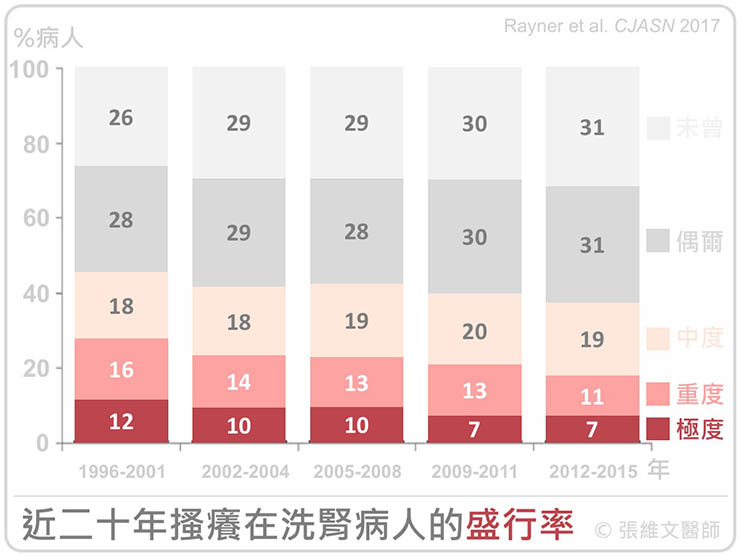
高達四成腎友深受搔癢之苦
DOPPS 研究指出,約有四成洗腎患者感到中度、重度、甚至非常嚴重的局部或全身性搔癢。
癢感在身體呈大面積分佈但不連續、通常會左右對稱,常出現在背部、腹部、頭部或四肢,而且在天氣熱、身上流很多汗、或夜晚的時候,搔癢感覺會更明顯。
這種搔癢不適,嚴重影響患者的睡眠品質、工作表現、人際關係,使得生活品質大打折扣,甚至出現憂鬱情緒;和沒有搔癢困擾的其他腎友相比,死亡率也來得較高。
然而,有 18% 的患者沒有接受搔癢的相關治療,甚至有 17% 的病人根本沒有告訴醫護團隊他們所承受的不適與困擾。
令人難過的是,超過六成的一線照護醫師認為洗腎患者中出現嚴重搔癢的比例應該不到 5%,但真實的數字是,約有近 20% 的病人因嚴重搔癢而苦。
該研究也發現,若臨床醫師對於搔癢盛行率的覺知程度愈貼近現實情況,該洗腎室患者抱怨搔癢的比例也愈低。
也就是說,若醫師有發現病人的搔癢不適,並給予相關治療,症狀獲得緩解改善後,腎友抱怨皮膚癢的比例是可以跟著下降的。
洗腎病人皮膚癢就是尿毒搔癢症嗎?
當患者抱怨皮膚癢時,我們通常不會直接就下「尿毒搔癢症」的診斷,把一切原因都推給腎毒素太高、沒洗乾淨;應先仔細評估癢的病灶分佈位置,觀察是否有紅疹、被蚊蟲叮咬的痕跡等,並合併抽血報告來排除系統性疾病的可能。

將這些可能造成皮膚癢的疾病都考慮過,並排除掉,方可診斷為尿毒搔癢症。
若患者在接受尿毒搔癢症的多種療法後,症狀無明顯改善,也要回過頭來再考慮是否遺漏了其他可能會造成皮膚癢的疾病?唯有正確診斷,才能對症下藥、給予有效治療。
導致尿毒搔癢症的可能原因
確切的致病機轉雖尚未研究透徹,但目前有兩大主流推論:

• 慢性發炎:研究發現,出現皮膚搔癢的洗腎病患,其體內的各式發炎因子(如 CRP, IL-2, IL-6, Ferritin 等)較高,白蛋白則較低,暗示體內有慢性發炎的情形。這些發炎因子會刺激在皮膚內負責傳遞癢覺的 C 神經纖維,使患者感到皮膚搔癢。
• 皮膚及中樞神經的鴉片受體分佈不均:負責誘發癢覺的 𝛍 鴉片受體數量過多、抑制癢覺的 𝛋 鴉片受體卻又不足,因而產生搔癢難耐之感。
其他可能與尿毒搔癢症有關的危險因子如下:
• 透析劑量不足,也就是俗稱的「毒素沒有洗乾淨」。
• 鈣磷不平衡,如高血鈣、高血磷、或副甲狀腺素亢進。
• 血鎂或血鋁濃度偏高。
• 對洗腎過程會接觸到的物質(如人工腎臟、管路、肝素等)過敏。
• 汗腺萎縮,導致皮膚乾燥。
• 患有 C 型肝炎病毒:與沒有 C 肝的腎友相比,患有 C 型肝炎的洗腎病人,出現中等至嚴重程度搔癢的風險高出近三成。

基礎保濕做得好,搔癢感覺會減少
皮膚乾燥,在腎衰竭患者相當常見,它會加劇搔癢的感覺,因此在治療尿毒搔癢之前,務必要先做好基礎保濕。
除了洗澡時不要用太燙的熱水沖澡、選用去污力不會過強的溫和肥皂來洗身體外,建議要每天塗抹乳液、乳霜或嬰兒油至全身,以改善乾燥膚質,同時也可緩解搔癢程度。
每當腎友告訴我他全身都很癢時,我總是會伸出手來摸摸他的四肢、身體,若皮膚摸起來很乾燥,甚至看到表皮有龜裂,我都會建議他們先認真塗抹身體乳液,一天一次絕對不夠,至少要早晚各抹一次,若一天能塗抹三四次更好。
毒素洗乾淨、控制鈣磷,就不會癢?
前文曾提到,尿毒搔癢症可能與高血鈣、高血磷、副甲狀腺機能亢進或透析劑量不足有關,因此當病人抱怨出現搔癢不適時,我們也會先看是否有鈣磷不平衡、Kt/V 或尿素清除率過低的情形。
根據 DOPPS 研究,當病人抱怨有搔癢困擾時,多數醫師的處置是加強飲食衛教或調整磷結合劑的吃法來控制高血磷,其次是設法增加透析劑量以拉高 Kt/V 數值、針對洗腎時間短的患者延長每次透析時間,再來則是使用活性維他命 D 或擬鈣劑來治療副甲狀腺機能亢進,會選擇用藥治療的醫師佔最少數。
然而,許多研究陸續發現,高血磷與尿毒搔癢不見得有相關,目前也缺乏介入型研究來證實把高血磷控制下來可有助改善尿毒搔癢。
也有論文指出,Kt/V 數值的高低與搔癢無關。
過去曾有學者發現,副甲狀腺亢進的腎友在接受副甲狀腺切除術後,搔癢程度也跟著改善,但許多嚴重搔癢患者的副甲狀腺素並沒有偏高;因此學界有一派說法主張,搔癢與副甲狀腺兩者之間並無關聯。
至於用藥治療副甲狀腺機能亢進,能否同時改善搔癢情形,目前尚未有針對此問題的研究可提供好的醫學實證。
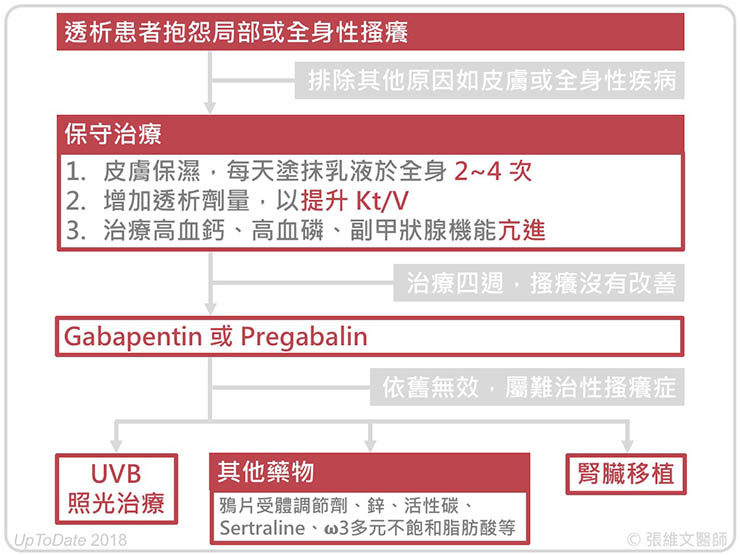
因此,臨床醫師在面對洗腎病患的搔癢困擾時,處理態度要更積極,一旦保守治療如皮膚保濕、增加透析劑量、控制鈣磷與副甲狀腺等都已持續至少四週,但患者還是會覺得癢,就需要開始用藥治療。
抗組織胺的止癢效果不大
多數醫師會選用抗組織胺做為第一線藥物來治療尿毒搔癢症,我也不例外。但以個人用藥經驗來說,許多病人在服用抗組織胺後,依舊會抱怨癢,看來這類藥物對於癢的緩解,似乎沒有太大幫助。
透過功能性核磁共振的研究已證實,透析患者的癢覺在大腦內傳遞時,是透過與組織胺無關的神經元來傳遞此感覺訊號(non-histaminergic pruritus pathway)。因此可以解釋臨床上開立抗組織胺這類藥物給病人時,大多無法有效緩解尿毒搔癢。
而且抗組織胺會產生頭暈、昏昏欲睡、甚至意識混亂等副作用,用於年紀較大的患者,會增加跌倒風險,現在多不建議使用此類藥物來治療尿毒搔癢。
若還是想先從抗組織胺試起,用藥一兩週後仍無改善,就應該換其他藥物。
醫學實證支持的有效療法
會造成尿毒搔癢症的可能致病機轉與相關危險因子很多, 因此有許多相對應的治療方法可嘗試。
國際期刊曾刊出的各種有效療法整理如下:

但要注意的是,這些研究的受試者人數都不多(最少僅 10 人,最多也才 339 人),追蹤療效的觀察時間偏短(最短一週,最長僅一年),大多不是雙盲隨機對照試驗,上述這些因子都可能會影響結果,造成實驗偏差。
在這些療法中,證據強度最強、療效最被認可的是 GABA 結構類似物(Gabapentinoids),包括 Gabapentin 與 Pregabalin,這類藥物會減少周邊神經釋放與癢覺相關之 P 物質(substance P),因而緩解搔癢症狀。
許多研究結果都指出,Gabapentin 或 Pregabalin 確實可有效改善癢覺,但會造成頭暈、疲倦、嗜睡等副作用,用於透析病人的藥物劑量要比常規用法來得低,以避免服藥後出現嗜睡昏迷叫不醒的情況。
若患者對 GABA 結構類似物的反應不佳,依舊很癢,可考慮安排紫外線 B 照射治療(UVB phototherapy)。在接受紫外線 B 照射後,促發炎細胞介質的分泌量會減少、同時也會造成與癢覺相關之肥大細胞(mast cell)凋亡壞死。
研究證實,腎友在接受紫外線 B 的照射後,搔癢症狀可獲得顯著改善。照光治療的副作用除了可能會曬傷、變黑之外,還會導致免疫力低下、增加皮膚癌風險,故醫病雙方要先充分討論、權衡利弊得失後,再決定是否要採取此療法。
其他可嘗試的治療藥物中,以鴉片受體調節劑(opioid receptor modulators)受到的關注最多,是值得期待的明日之星。
前文曾提到,造成尿毒搔癢的其中一個可能機轉是中樞神經的鴉片受體分佈不均:造成癢覺的 𝛍 鴉片受體太多、可抑制癢覺的 𝛋 鴉片受體卻又不足。
𝛍 鴉片受體抑制劑如 Naltrexone、𝛋 鴉片受體促效劑如 Nalfurafine、或同時可抑制 𝛍 受體和刺激 𝛋 受體的藥物如 Nalbuphine,都有研究探討其止癢效果,但目前尚無一致結論,期待未來有人數更多、設計更嚴謹的大型研究可提供更好的醫學實證。
若患者在試過所有藥物、照光治療、甚至針灸,都無法有效緩解尿毒搔癢時,可以考慮腎臟移植一途。研究指出,多數患者在接受腎臟移植後,惱人的全身搔癢也會跟著不藥而癒。
最後,將尿毒搔癢症的建議治療流程整理如下圖,供大家參考。
阿姨後來還癢嗎?
這位阿姨的皮膚摸起來很乾,我先請她至少要早晚擦乳液,並開抗組織胺給她吃;治療兩週後,效果仍不見好轉,便開立低劑量的 Pregabalin 予以服用。
這次的療效就很理想,一週後搔癢程度僅剩一兩分,但還是有出現昏昏欲睡的副作用,於是我請她改成洗腎那天晚上睡前再吃,之後再視情況看有無減藥空間。
當醫生試過各種方法來治療病人,但病情卻完全沒有改善,不只病人受苦,醫生心裡也很是挫敗。關於尿毒搔癢症,還有太多未知的領域有待進一步研究,希望未來有更多新藥開發出來,提供給病人更多治療選擇,以改善其生活品質。

參考資料:
1. UpToDate: Uremic Pruritus, last updated on Jun 29, 2018.
2. End-Stage Renal Disease Chronic Itch and Its Management. Dermatol Clin. 2018;36(3):277-292.
3. Treatment of Uremic Pruritus: A Systematic Review. Am J Kidney Dis. 2017;70(5):638-655.
4. International Comparisons of Prevalence, Awareness, and Treatment of Pruritus in People on Hemodialysis. Clin J Am Soc Nephrol. 2017;12(12):2000-2007.
5. Sleep Disorders, Restless Legs Syndrome, and Uremic Pruritus: Diagnosis and Treatment of Common Symptoms in Dialysis Patients. Am J Kidney Dis. 2017;69(1):117-128.
6. Uremic Pruritus. Kidney Int. 2015;87(4):685-691.
7. Pruritus in Kidney Disease. Semin Nephrol. 2015;35(4):383-391.



