
最近洗腎室來了一位新腎友「阿薯伯」,透析後胃口好了,精神也不錯。那一天我們和伯伯仔細討論,了解他身體狀況後,決定安排一週透析兩次。在阿薯伯床位兩邊的腎友紛紛詢問:「王醫師呀,我也想要洗兩次,可以嗎?」
根據國際治療指引,標準的血液透析為每週三次,平均為 4 小時。正式回答「誰適合一週透析兩次?」之前,我們先來看看為什麼血液透析要一週洗三次?
標準血液透析一週三次,換算成腎功能是多少呢?
標準血液透析的一週運作總時間有多長?如果我一週透析三次,相當於有多少的腎功能呢?能用健檢報告中的腎絲球過濾率換算嗎?
【運作總時間】人工腎臟每週運作時間 4小時 X 3 次 = 12 小時/週。相較於正常腎臟每天 24 時運轉,血液透析一週的排毒時間只佔 7 %。
【腎功能換算】每週三次透析約等於腎絲球過濾率 10 毫升 / 分鐘。「腎絲球過濾率」是腎臟清除毒素和水份的重要指標,正常值約為 100 毫升 / 分鐘。
由此可知,目前標準的每週三次透析,清除一般毒素的能力與腎絲球過濾率 10 毫升/分鐘相當(這裡指的是常用的腎臟毒素指標,如尿素氮)。所以,不論人工腎臟的「工作時間」或「處理的過濾量」,跟我們原本正常腎臟相比還是不夠。
想當然爾,越貼近人體腎臟自然運作的透析,越能維持病友健康。然而,我們不可能一天 24小時接著血液透析機器(除了重症完全臥床患者),於是,間斷性的透析就這麼出現了。
一週三次透析是為了減少長期併發症
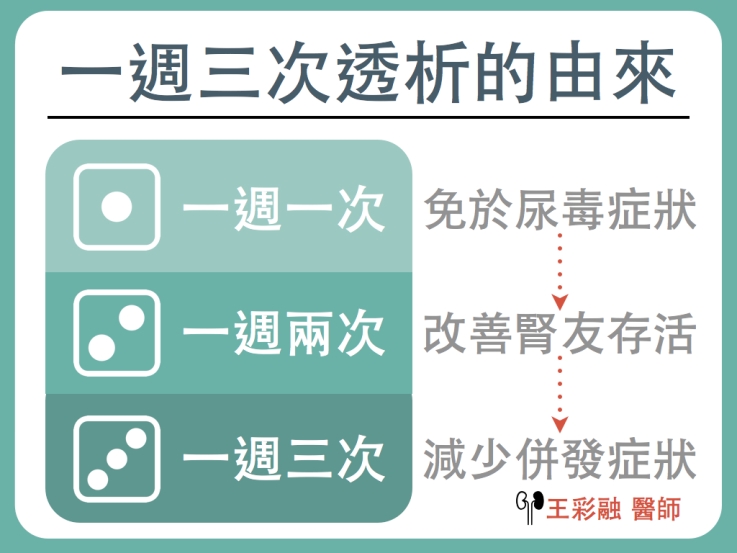
西元 1960年前後,尿毒症患者的標準血液透析處方還是每次長達 24小時,每隔 5 – 7 天透析一次。當時的治療目標很簡單,就是讓腎友免於尿毒症狀,如噁心嘔吐、氣喘等。後來發現這樣透析,雖然減緩尿毒症狀,但腎友存活率不佳。之後逐漸增加為每週兩次,但單次透析時間減少。
有鑑於一週兩次透析後,腎友的神經不適症狀仍然相當普遍,一直到 1973年,美國國會才通過醫療保險給付每週三次血液透析。
所以一週三次的透析也算是慢慢演化來的。一直到現在都是血液透析的標準治療模式。
這數十年間,血液透析的技術與人工腎臟的製作皆有長足的進步,雖然每次治療的時間與處理的血流量有限,效果還是不容小覷。
過去的研究及治療指引建議血液透析一週三次,每次達到 1.2 的清除率(以單槽 Kt / V 當指標)。若清除率達到上述標準,並適度搭配藥物控制(如磷結合劑、紅血球生成素等),足以讓我們排除一定的毒素和水份(透析後毒素可下降 7 成 ),免於受尿毒症狀所苦,死亡率也大幅減少。所以說,一週血液透析三次,是腎友時間彈性與身體正常運作的最佳方案。
一次血液透析要倒身體兩天份的垃圾
然而,一週透析三次最大的缺點就是「不平均」,四個小時做完兩天的排毒工作讓部分腎友吃不消。所以透析後疲倦,透析中掉血壓,抽筋時有所聞。
即便我們知道隔愈久透析一次愈「不平均」,但一週三次透析,一般隔一天洗一次,但總會有一次跨週日的透析,要隔兩天才洗!
多隔一天才洗腎,死亡率上升
美國杜克大學發現,如果病人每隔一天就到透析院所洗腎,心臟疾病死亡的風險較低。但是每遇到週末,需要多間隔一天,經過週末沒有透析的這兩天,死亡機率明顯上升,心肌梗塞、心率不整、心衰竭、中風等機率亦顯著增加,本文發表在 2011年美國新英格蘭期刊。
所以為了減少病患較長透析日的突發心血管併發症,除了增加透析頻率外,在台灣更可行的方式是,這兩天更嚴格限制水份與食物的攝取。
為什麼可以一週洗兩次?
一般病友,不建議一週兩次。
若非身體狀況允許的話,一週兩次透析的死亡率及併發症較高。
但是,假如病友剛進入透析或透析未滿一年,且有足夠的殘餘腎功能可排水排毒,以及身體狀況良好,可由醫師評估是否適合先洗兩次之後再漸增至三次。這個觀念在2006年的 K-DOQI治療指引及 2015年的更新版也有提到。
依照國際間的共識,除了每天小便一定要大於 500毫升外,下列 9項條件要盡可能符合,才適合每週透析兩次。並且,每個月需要重新評估(上圖即下列各項條件的摘要)。若小便量、營養、整體健康狀況走下坡,就需改為標準的每週三次透析。「阿薯伯」除了每天小便有 1000 cc以上,以下九項條件也都符合,老實說,還真不容易呢!
1. 改成一週透析兩次時,透析間體重增加小於2.5公斤(或小於 5 %的乾體重)。
2. 有心肺疾病者需控制良好且穩定無明顯症狀,如水腫、胸悶或氣喘。
3. 體型越高大者,越需有更多殘餘腎功能才適合一週透析兩次。
4. 血鉀控制得宜(K小於5.5 mEq / L)。
5. 血磷控制得宜(P小於5.5 mg / dL)。
6. 營養及代謝良好,身體沒有異常的高量代謝,如惡病體質、尿素氮過高、敗血症等。
7. 血色素經治療後至少 8 g / dL。
8. 共病症不多或控制良好。
9. 生活品質良好。
一週洗腎兩次的善與惡
假如醫師評估可以一週透析兩次,還是要常常檢視天秤兩端是否平衡。若天秤往缺點那端傾斜時,就建議調整成每週透析三次。
臨床上較常遇到的狀況是,腎友很明顯不適合一週透析兩次,但還是堅持這樣洗,弊大於利,對健康一定有很大的危害。

可以天天洗腎嗎?
根據理論,血液透析是可以天天進行。
家裡的垃圾可以天天倒,身體的垃圾當然也可以天天倒。在國外「加強版的透析」並不少見,包含延長每次透析時間或是增加透析頻率。時間或頻率增加後,有些人選擇在自家或夜間執行透析治療,天天洗也沒問題。
台灣有人天天洗腎嗎?
每天血液透析,是最接近人體自然運作的方式,也是目前新趨勢,只是執行不易,可近性要再加強。國外已有很多報告,然而在台灣還不是主流,健保也不給付。
但在台灣,有一個例外!
我們健保允許天天洗的是「孕婦」。如果腎友懷孕了,為了讓媽媽更安全、寶寶更健康,可以向健保局提出每天透析的申請。
相信多數透析院所都偶爾會遇到身體狀況不適合,卻堅持每週透析兩次的腎友;或是常常因故請假,未調班而自己減少一次透析的腎友。雖然知道每個人有各自的考量,還是有點感慨。
患者真的要珍惜健保提供的每週三次透析,而且一週三次是腎友時間彈性與身體正常運作的最佳方案。
畫線重點記起來
1. 在台灣,一週血液透析三次,是腎友時間彈性與身體正常運作的最佳方案。
2. 較長未透析日,併發症發生率較高。
3. 一週透析兩次必需有足夠殘餘腎功能,且要醫師審慎評估,並非人人都適合。
4. 若經醫師評估後一週透析兩次,每個月需檢視是否需改成三次。
5. 經過申請後,健保可給付懷孕腎友一週透析 6次。
原文連結
參考資料:
1. Robert N. Foley et al. Long Interdialytic Interval and Mortality among Patients Receiving Hemodialysis. N Engl J Med 2011;365:1099-107
2. K Kalantar-Zadeh et al. Let us give twice-weekly hemodialysis a chance: revisiting the taboo. Nephrol Dial Transplant 2014 Sep;29(9):1618-20
3. Obi Y. et al. What Is Known and Unknown About Twice-Weekly Hemodialysis. Blood Purif 2015;40:298-305






