
張先生曾經有家人因為大腸癌離世,因此他在滿四十歲那年就安排接受大腸鏡篩檢。當時發現了三處息肉,最大兩公分,當場都用內視鏡切除了。然而一周後的門診,醫師解釋說其中最大那顆病理顯示有癌細胞,不過還很早期,而且有切乾淨;密切追蹤就好,不必開刀。
儘管如此張先生還是十分擔心,自己還年輕,萬一癌細胞還是擴散出去怎麼辦呢?難道不用進一步檢查或是手術確保治療的結果嗎?
息肉的形狀,決定切除的安全範圍
我們都知道,幾乎所有的大腸癌都是腺瘤轉變而成的。在篩檢過程中,有時就會遇到正在從腺瘤轉變為癌症的息肉,此時如果能利用內視鏡完整切除,就有機會痊癒。
判斷是否光靠內視鏡就足夠,還是需要追加手術,雖然是很專業的判斷;但是隨著篩檢大腸鏡越來越常見,會有更多民眾遇到類似的狀況,也不免會有許多疑慮。今天我們簡單解釋判斷的標準,希望能讓大家有個初步的理解。
一般大腸息肉依形狀大略分成兩種,「無莖型(sessile, Is)」以及「有莖型(pedunculated, Ip)」,後面那種長得就像香菇,凸出來的頭部後面連著一段脖子。兩種息肉切除的技巧有些不同,但癌變的危險性沒有差別;後者的莖部有時雖然很長很粗,但也並不需要整段切掉,只要前端處理乾淨,剩下的莖部自己會萎縮消掉。(坊間有人說,有莖型的莖部整個都可能產生癌變,這是完全沒有根據的說法!)

所有的腺瘤其實都是從大腸最內側的黏膜層長出來的,萬一產生癌變,也是從黏膜層開始向下延伸;一旦突破黏膜,進入黏膜下層,就會有可能產生大腸旁的淋巴轉移。簡單來說,這個時候內視鏡切得再乾淨都沒用,必須要靠手術才能徹底處理。
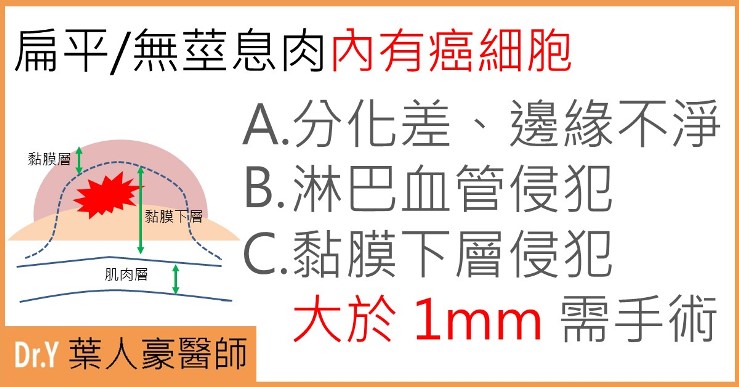
反過來說,如果腫瘤仍然侷限在黏膜層(Tis or high grade dysplasia),或是在黏膜下層的表面(Sm1),只要切除乾淨而且滿足一些必要條件,光靠內視鏡就有機會「根治」這些癌症。
內視鏡治癒性切除大腸息肉的條件
大腸息肉以內視鏡治癒性切除的條件如下:
● 腫瘤分化良好(well or moderately differentiated)
● 沒有微小的淋巴血管侵犯(No lymphovascular invasion)
● 邊緣切除乾淨,並有一定安全邊界(margin free > 2 mm)
● 侵犯深度不可超過黏膜下層 1mm 以上
病理檢查的報告,完全滿足以上所有條件,基本上就不需要進一步治療;但假如至少有一點不符合,潛在淋巴轉移或一年內復發的機會就會高達 10% 以上。因此如果不符合治癒性切除,通常會建議追加手術處理。
有時候可能因為病灶較困難,息肉並非整片切除(en-bloc resection)而是一片一片(piecemeal)的切掉,或是病理科醫師不容易判斷的場合,模稜兩可的狀況下,追加手術也是合理的選擇;這種狀況下您可以和醫師詳加討論,做出彼此認為最好的決定。
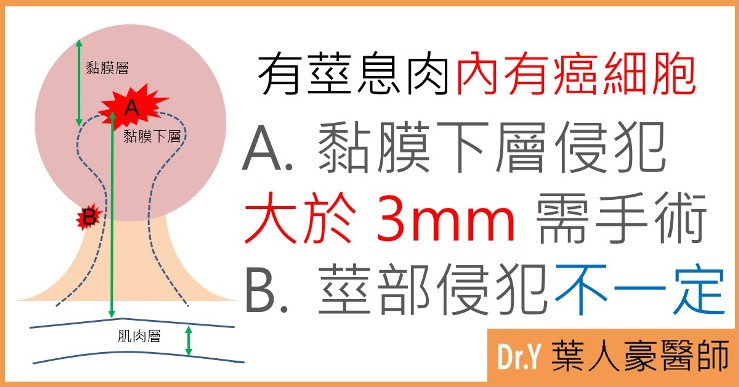
值得一提的是,有莖型的息肉因為長長的脖子提供了從息肉到腸壁的緩衝距離,所以治癒性切除的條件會稍微再寬鬆一點達到黏膜下層 3mm(請參考下圖),但如果侵犯的深度更深,即便離腸壁還是有距離,依然有潛在的淋巴轉移風險,必須要追加治療。
畫線重點記起來
● 內視鏡可以治癒:侷限在黏膜層或淺部黏膜下層的早期大腸癌
● 除了切乾淨,還需要滿足其他嚴格的條件
● 有莖型的息肉,並不需要把莖部全都切掉才算乾淨


