沒時間作選擇解決問題
許媽媽是典型的糖尿病併慢性腎臟病的病人,剛轉介來透析的時候是插著臨時導管來的。
儘管在慢性腎臟病後期,因腎臟功能越來越衰退,尿毒的症狀越來越明顯。醫院的醫師和腎臟病衞教師也不厭其煩的和許媽媽勸說,希望將洗腎管路先建立好。
目前透析管道的建立,已有既定的流程,時間可以選擇,住院時間是 3 天,前一天傍晚住院,隔天開刀,第三天若無併發症一般即可出院。
但每次門診時,許媽媽總是回答下次再說,這次是孫子沒人帶不行、下次是許爸爸人不舒服需要人照顧,她沒法休息,千挑萬挑也挑不出時間。
問題最後還是來找你
終於一次午後,許媽媽在家裏倒下了,因為尿毒過高而昏迷,緊急被送到醫院急救,因為沒有預先做好洗腎所需的管路,只好先在鼠蹊的部位插入臨時的導管以供急用。
經幾次透析 ( 洗腎 ) 後,終於人比較清醒了,胃口也變得比較好,較吃得下,這時同時在住院中建立自體瘻管,但是因為無法馬上使用,需至少等一個月的成熟期,許媽媽還是得帶著鼠蹊的臨時導管出院,暫時用這個管路進行一週三次的療程。
帶著這個管路,路途並不順遂,因為管路傷口較大,和導管週圍並不附貼,常常滲血,另外因為在鼠蹊的部位,行走、坐姿時偶爾會折到管路,洗了幾次後,血塊阻塞,血流不足,拔除時尖端孔泂已卡滿血栓。只好再轉回醫院重插臨時導管在右頸部。
好不容易等到一個月期滿,嘗試使用做好的自體瘻管,沒想到血流不如預期,只好再轉介進行血管內氣球擴張術,增加血流量,前前後後等到自體瘻管可用,已是三個月超過的事了。
期間許媽媽每天帶著臨時管路,忍受疼痛和不便,直到確定拔除臨時管路的那一刻,她才如釋重負的說 : 「繞了一大圈,結果還是要作手術,而且要等那麼久才可以用,早知道就先作起來放著就好了 ! 」
透析 ( 洗腎 ) 需較大血流量
之前我們介紹過血液透析 ( 俗稱洗腎 ) ,實際上是洗血。過程中因為要較大的流量,且要方便每週三次的打針或接管進行療程,一般打點滴、打針的血管是不行的。
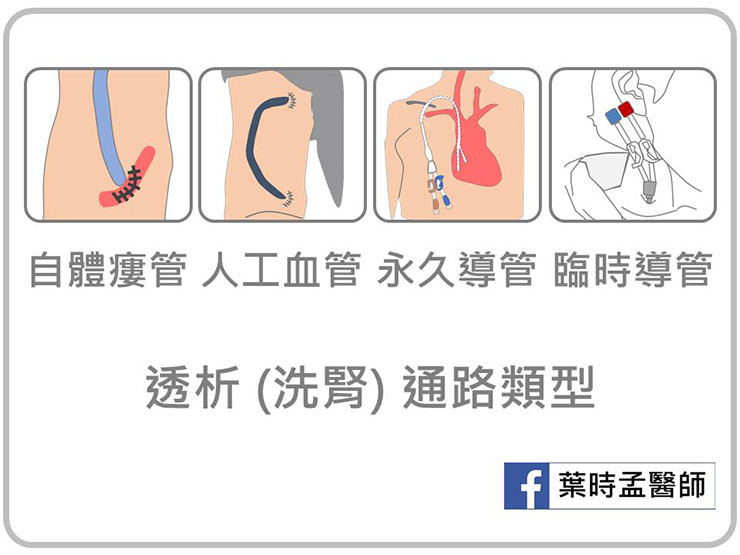
常見的供透析 ( 洗腎 ) 使用的血管通路有: 自體瘻管 ( AV - fistula )、人工血管( A-V graft )、永久導管 ( Permcath )、臨時導管 ( 雙腔導管 double lumen catheter )。
自體瘻管為優先選擇
自體瘻管為在自身血管狀況不錯的情形下,病人的第一選擇。手術方法為將病人自身動脈 ( 通常是橈動脈或肱動脈 ) 的血液引進靜脈,使血流充盈,表淺化,並讓它夠粗、夠大。
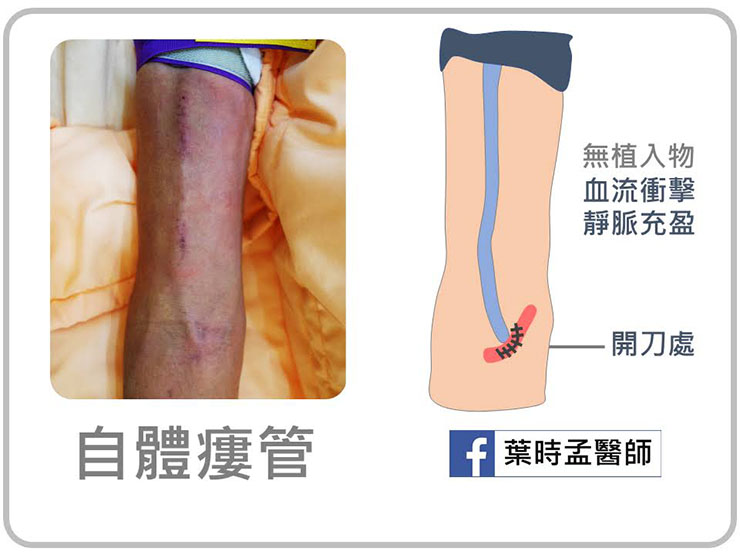
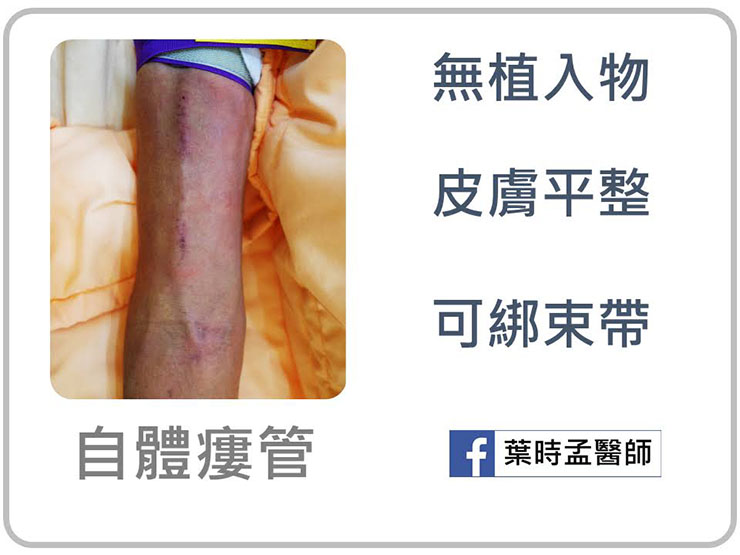
因為完全使用自已的血管,無任何植入物,所以細菌不容易附著、有著感染率最低、使用年限長的優點,手術後皮膚平整,洗澡淋浴都沒問題。
但因為病人自身血管的狀況佔很大的先決條件,並不是每個病人都有辦法作自體瘻管。在美國,可能體型較壯碩肥胖,進入透析的病人血管狀況一般都較差,自體瘻管的比率僅只有約 14 - 15 %。
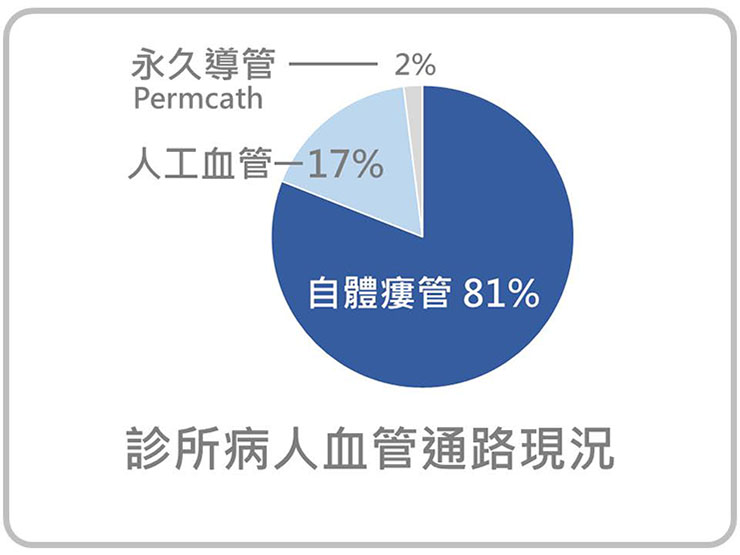
而台灣,以診所現今透析病人的資料來說,自體瘻管的比例可高達 81%,僅 17% 為人工血管、2 % 是永久導管。
表淺血管狀況不佳病人可建立人工血管
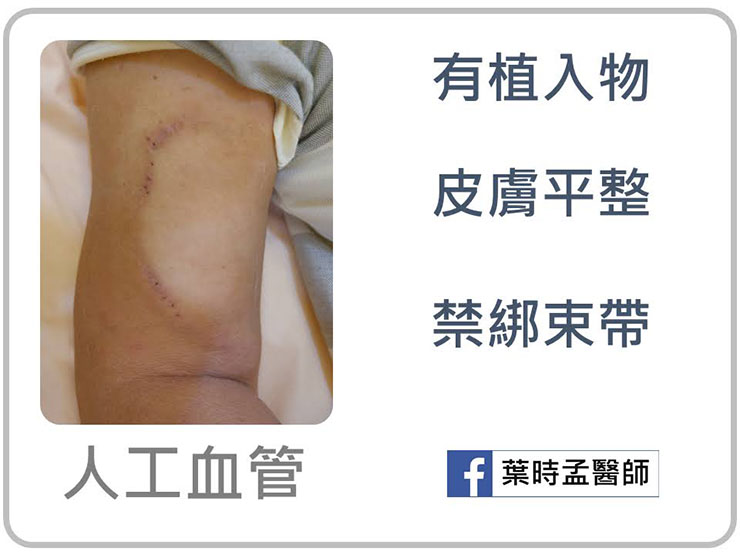
若病人表淺血管狀況不佳,無法引流動脈血沖大,則可使用人工血管當動脈和深層靜脈的橋梁,而之後打針就打在人工血管上輪替。手術後一樣皮膚平整,洗澡淋浴都沒問題。
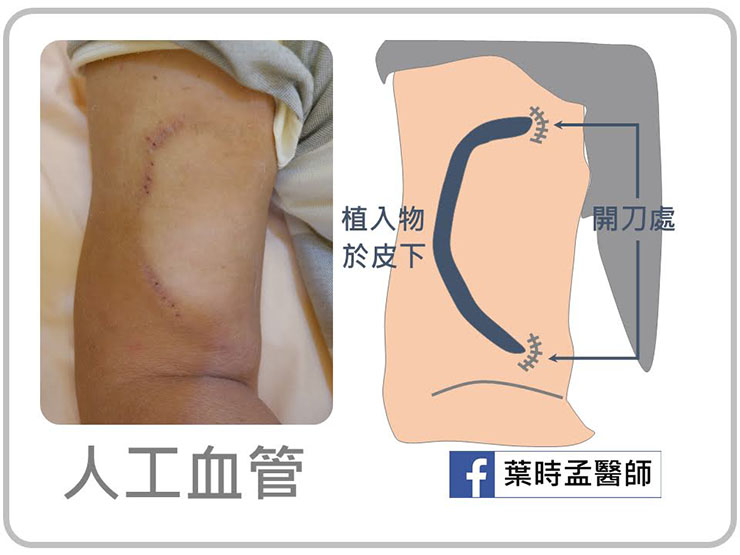
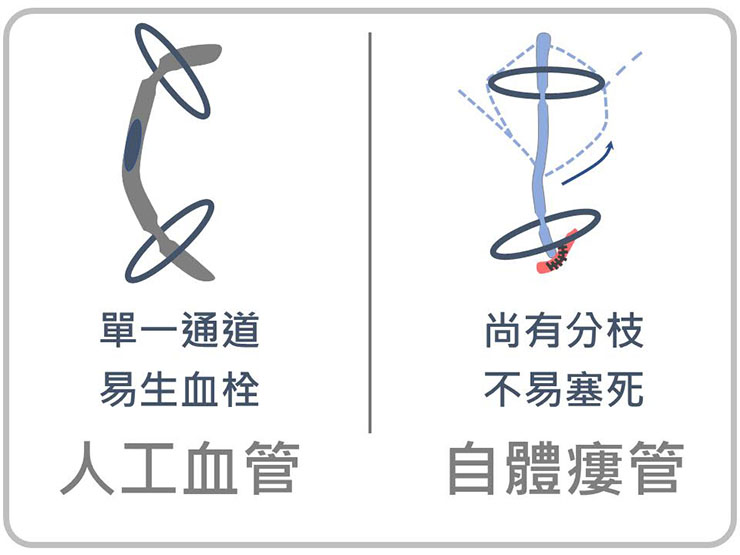
但和自體瘻管不同點為,畢竟有人工植入物,所以身體有感染時,細菌有可能會伺機附著,會稍增感染率。另外,因僅只有一條通道,不像自體瘻管的靜脈其實尚有分支,所以一般嚴禁透析後綁止血帶 ( 束帶 ) 止血,因極易在兩端過緊的壓迫下,在中間產生血栓而阻塞。
不得已的選擇-永久導管和臨時導管
當病人客觀條件不好,如血管條件真的太差,連深層血管都有問題,無法建立人工血管,或預期壽命較短、身體條件不堪麻醉作較長時間的手術時,只好選擇永久導管和臨時導管。
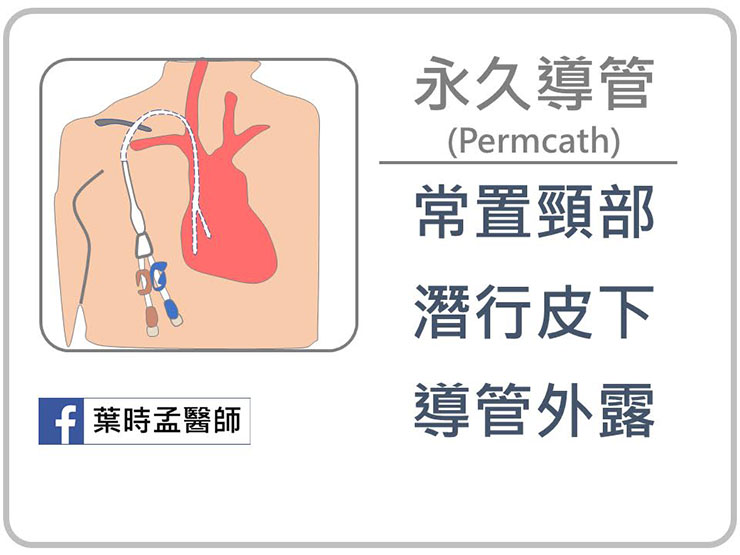
永久導管 ( Permcath ),雖名為永久,但實際使用年限最長約 2-3 年,之後可能阻塞或零件壞掉的機會大增,和臨時導管的不同點為,導管不直接進入血管,而是在皮下潛行一段距離後再進入靜脈。
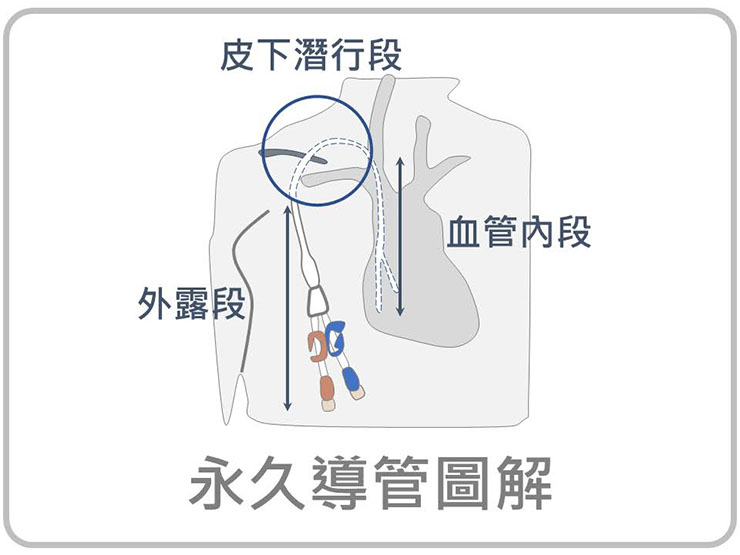
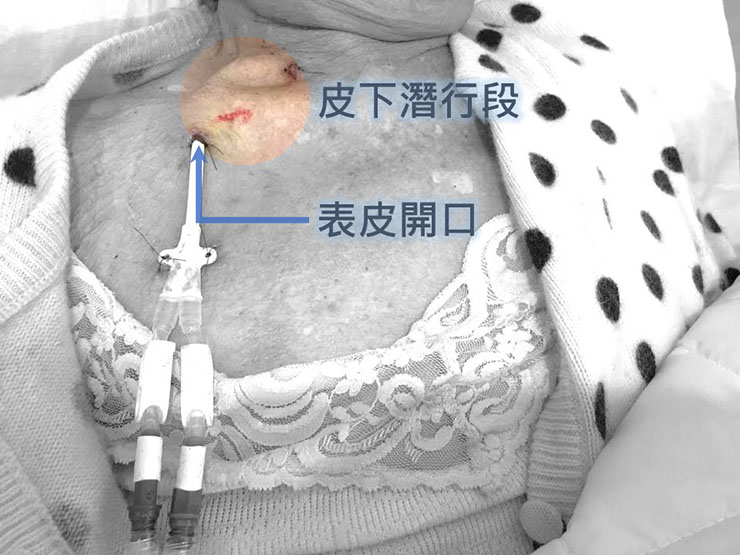
這樣的好處在於, 為細菌由表面傷口的進入至少建立一道防火牆,比起臨時導管直接由表皮穿刺處進入血管,感染率會稍低些。
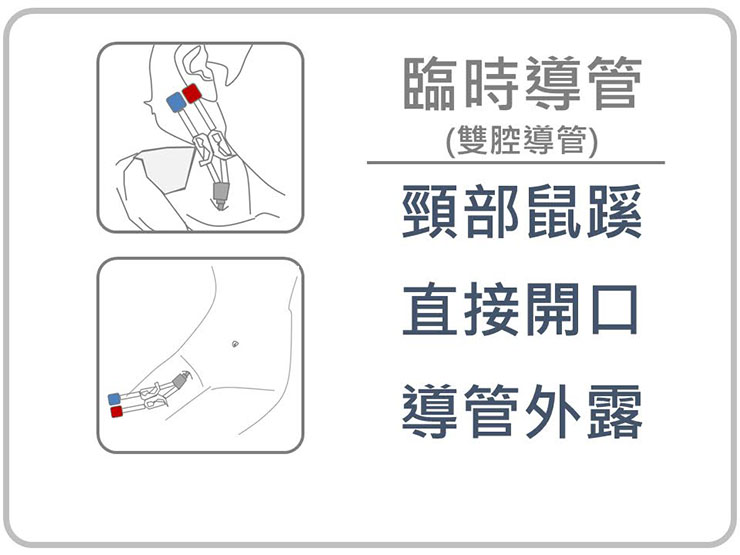
而臨時導管則是上述病人許媽媽最後悔作的選擇,它是在病人危急時,局部麻醉即可施行的救命導管,有著馬上立即可用的優點,但伴隨的是一堆的困擾。
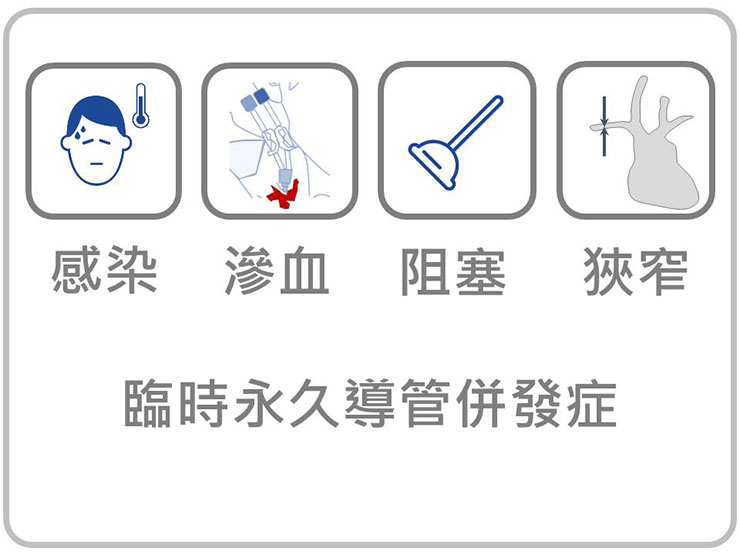
諸如可能極易阻塞、從穿刺傷口旁滲血、傷口疼痛,在等待其他長期管路可用前可能不時就要換管。
另外一個臨時、永久導管造成的惡夢就是中央靜脈的狹窄。
什麼是中央靜脈狹窄 ?
中央靜脈狹窄即是進入心臟的大條靜脈通道,因各種原因造的狹窄,其中最大的危險因子即是長期的導管放置,慢性刺激發炎。

因為靜脈回流會因此受影響,所以可能造成上肢腫脹 ( 為何手會腫 ? – 瘻管中央靜脈狹窄 ) 血液循環不良,之後亦無法再作自體瘻管或人工血管,最嚴重可能截肢。
結論
所以慢性腎臟病人後期若預期在不久後即將進入透析,應先建立自體瘻管或人工血管為優先選擇,以免走一些病人走過的冤枉路、承受不必要的痛苦。



