「陳醫師,我其實沒什麼大問題啦,只是我太太抱怨我打呼很吵,叫我一定要過來,請醫生看看我有沒有什麼問題……」。
眼前的阿瑋是科技公司的工程師,30 歲出頭的他,身形微胖,臉上掛著黑眼圈、面露有點不好意思的表情,向我訴說這次被太太押來看診的原因。
「對您來說,打呼造成最大的困擾是什麼呢?」我向阿瑋解釋打呼其實是很常見的狀況,甚至連我自己也曾因為鼻子過敏發作而打呼。
聽我這麼說,他似乎鬆了一口氣。接著有點無奈的說:「我都一覺到天亮啊……不過太太說昨晚發現我睡到一半好像呼吸停止了,嘴唇還發紫……她以為我怎麼了,急忙把我搖醒!所以昨晚整晚睡得很差……」
在阿瑋家上演的故事情節經常在門診聽到,因為打呼前來耳鼻喉科就診的人有逐漸增加的趨勢。根據統計,40% 的成年男性以及 24% 的女性有習慣性打呼。你我一定都曾經有過打呼的經驗,像是感冒、過敏、喝酒…等狀況下都可能發生。
嚴重打呼除了干擾自己的睡眠,更可能造成枕邊人的困擾,產生家人朋友間的尷尬,影響婚姻及家庭和諧。有些人索性就自己睡了,也有許多朋友是被另一半趕到別間房間的。長期分房睡破壞感情,並非長久之計。
此外,打呼背後還可能潛藏影響生命健康的「三大陷阱」,千萬不能小看這些魔鬼細節。在這一系列文章,我為您整理了有關睡眠健康的相關知識,希望讓您快速掌握到重點,讓我們一起看下去吧!
關於打呼,先講最重要的重點
打呼本身不至於影響身體健康,然而長期嚴重打呼合併睡眠中斷、呼吸暫停、白天嗜睡、記憶力專注力降低,就可能有影響生命健康的「睡眠呼吸中止症」,請儘早尋求醫師協助。
不能小看打呼的陷阱一:當心「睡眠呼吸中止症」
打呼不可怕,但根據統計,打呼的人當中,約 10~20% 的人有「睡眠呼吸中止症」(*備註)。在美國的研究中,大約每 100 個人就有 2~4 個人有睡眠呼吸中止症,比例相當高。隨著飲食西化,在台灣估計也有大約 40 萬以上的人口有睡眠呼吸中止症。
嚴重的打呼可能會進展成呼吸道完全阻塞,造成睡覺時呼吸停止。光是睡覺時被發現沒呼吸,就足以嚇死枕邊人了,中度以上的睡眠呼吸中止症,還會威脅身體健康呢!
*備註:睡眠呼吸中止症其實分成兩大類,「中樞型」和「阻塞型」。前者是指因為中樞神經出狀況(例如中風)而影響睡覺時的呼吸功能,這類比較少見。本文中若沒特別註明,都是指「阻塞型」睡眠呼吸中止症。
不能小看打呼的陷阱二:增加「代謝症候群」風險
打呼的人當中,若已經有中等嚴重度以上的睡眠呼吸中止症,同時得到高血壓、高血糖等代謝症候群的機會上升。這是當睡眠時呼吸道被阻塞,導致身體缺氧,會產生肺血管高壓以及影響胰島素功能,進而產生全身性的高血壓和糖尿病。
研究發現,35% 的高血壓患者有睡眠呼吸中止症。在門診中常觀察到,有高血壓的朋友,當治療了打呼和睡眠呼吸中止的問題,血壓也隨之得到控制,逐漸減少藥物的使用。
不能小看打呼的陷阱三:增加「心血管疾病」機會
許多有打呼的朋友聽到代謝症候群可能沒什麼感覺,但一聽到「中風、心臟病」,就會比較繃緊神經來面對了。
已經有許多研究發現,如果打呼合併中等程度以上的睡眠呼吸中止症,因為身體反覆缺氧,長期下來對心血管產生壓力,中風、心絞痛、心肌梗塞、心律不整…等心血管疾病的風險提高。而積極治療睡眠呼吸中止症,也被證實可以改善這些心血管的併發症。
打呼還有什麼影響嗎?
如果打呼同時有睡眠呼吸中止症,除了上面提到的代謝症候群和心血管疾病的機會增加,還有一些潛在的後果,包括:
• 白天嗜睡:影響工作或課業表現、增加工作的危險性(例如操作機台受傷)、開車發生交通事故。
• 短期記憶力以及專注力下降
• 造成行為問題:例如過動、學習障礙、情緒不穩定、憂鬱
• 頸動脈粥狀硬化(carotid atherosclerosis)的風險提高,長期下來可能造成頸動脈狹窄。
• 影響床伴或家人睡眠:因為打呼而分房睡,可能影響家庭和諧和婚姻關係。
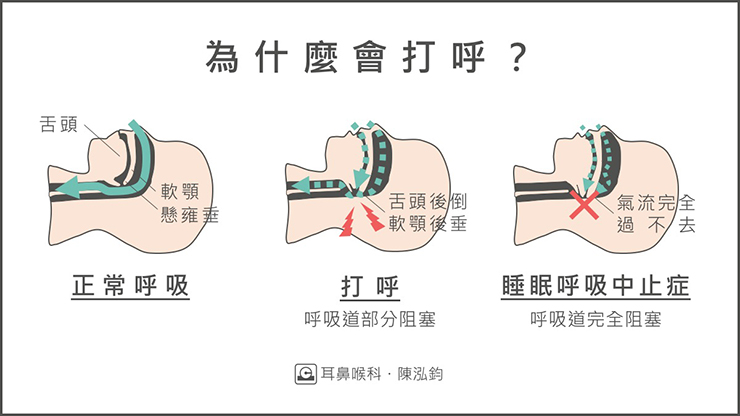
為什麼會打呼呢?
氣流經過狹窄的呼吸道,會造成周遭組織快速震動,就形成所謂的打呼(打鼾)聲。這些狹窄的位置可能在上呼吸道的任何地方,包括鼻腔、口咽(軟顎、舌頭後方)、聲帶等等。
那為什麼只有在睡覺時才會打呼呢?這是由於睡覺時大腦活動減少,造成咽喉肌肉的張力下降,而我們的口咽主要是由柔軟的肌肉組織構成,沒有骨頭的支撐,因此睡覺時特別容易塌陷。
此外,有打呼困擾的人,絕大多數睡覺時都是張開嘴巴呼吸的。您可以自己躺在床上做個測試,當嘴巴打開呼吸時會發生什麼事?有發現您的舌頭會往後倒、軟顎會往上升嗎?這樣細微的的變化就會讓上呼吸道在睡覺時變得狹窄。
狹窄的呼吸道會讓通過的氣流速度上升,進而產生負壓(依據以前物理課學過的白努力定律),讓呼吸道越來越塌陷,最後可能完全阻塞、氣流無法通過。
這就可以解釋為什麼有些人睡覺原本發出如雷的鼾聲,過沒多久鼾聲中斷、甚至呼吸停止。接著因為血氧濃度下降,身體會更用力吸氣試圖把呼吸道撐開,整晚反覆這些動作(嚴重的人一個晚上可能有兩三百次以上呼吸停止!),可想而知睡眠品質一定不會好。
哪些人特別容易打呼呢?
除了肥胖比較容易想像之外,其實還有許多其他因素會造成打呼,包括:
• 體重過重:BMI 超過 25(過重)甚至 30(肥胖),口咽部的軟組織會隨著體重增加而肥厚,降低上呼吸道通暢度。
• 男性:男性發生打呼及睡眠呼吸中止的比例較高,而女性在停經後睡眠呼吸中止症的機會也會上升。
• 上呼吸道結構狹窄:例如鼻塞、腺樣體或扁桃腺太大、下巴後縮、懸雍垂較長、顱顏異常等等。
• 睡前喝酒、服用助眠藥物:酒精或助眠藥物會讓肌肉張力下降,讓本來已經鬆垮的口咽組織更塌陷。
• 家族有其他人會打呼:可能跟基因造成的易打呼構造,以及後天飲食習慣有關。
• 甲狀腺功能低下
看到這裡您有發現嗎,打呼不是肥胖的人才有的專利喔!門診也常看到身材標準,但仍有打呼嚴重的朋友(例如鼻子過敏導致鼻塞、扁桃腺肥大、下巴後縮……等等)。
我會打呼,有需要去看醫生嗎?
因為打呼來看診的朋友,大多都是因為床伴或家人被吵到受不了,才被「押著來」的。在訴說自己的症狀時,很多人常會顯露出「冤枉啊大人、我什麼都不知道」的表情。
我相信有許多打呼的朋友,可能沒發現自己已經有睡眠呼吸中止症的潛在風險。若您出現以下症狀,建議您可以積極尋求醫師協助喔:
• 枕邊人觀察到您睡到一半停止呼吸
• 白天特別想睡覺:要注意,白天嗜睡的前提是前一晚已經有充足的睡眠(至少 7~8 小時)
• 晚上睡眠容易中斷、頻繁夜尿
• 一早起來口乾舌燥、喉嚨痛、頭痛
• 白天注意力下降、短期記憶變差
• 血壓升高
• 小孩打呼,則要是否有注意力不集中、過動、課業表現跟不上同學
我需要告訴醫生什麼呢?
當您因為打呼尋求醫師協助時,很重要的一點,就是「請記得帶您的床伴或同住的家人來」,因為他們可能比您清楚您睡覺時的狀況(很多打呼的人是一覺到天亮的,完全不知道睡覺時發生什麼事)。接著,可以告訴醫師以下細節,幫助醫師快速掌握您睡眠的問題:
• 您的打呼狀況是如何?多大聲?打呼多久了?每天都打呼嗎?
• 有沒有半夜睡眠中斷、睡到一半嗆醒、容易夜尿的狀況?
• 有什麼狀況會加重或減輕您的打呼?
• 白天會很嗜睡嗎?有沒有注意力不集中、短期記憶下降的狀況?
• 目前有吃什麼藥?例如鎮定劑、安眠藥、血壓藥…等等。
• 有抽菸喝酒嗎?
• 有沒有其他上呼吸道的症狀?例如感冒、鼻子過敏、喉嚨痛…等狀況?
這個檢查很重要—「睡眠檢查」
文章看到這,您已經知道打呼背後潛藏睡眠呼吸中止的嚴重性了。因此,醫師針對打呼的檢查重點,就是要確定您是否有「睡眠呼吸中止症」,最關鍵的檢查就是「睡眠檢查」。
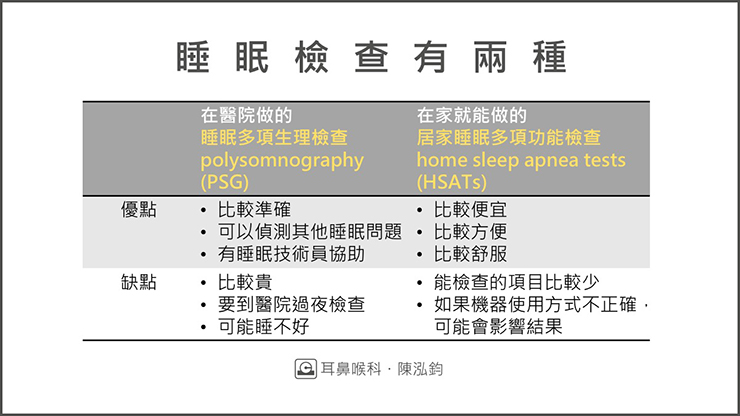
常用的睡眠檢查有兩種,一種是要到醫院做的睡眠多項生理檢查(polysomnography, PSG),另一種是在家就能做的居家睡眠多項功能檢查(home sleep apnea tests, HSATs),下面我整理了兩種檢查的簡單比較表格。
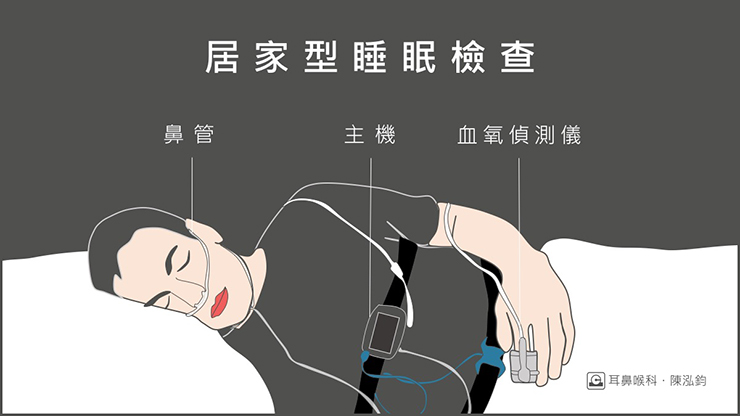
睡眠多項生理檢查(PSG)需要您在醫院的睡眠中心睡一晚,過程會在您身上裝上許多偵測器,幫助了解您睡眠時的血氧濃度、腦波、心跳呼吸速率、睡眠狀態、眼睛和腳的運動…等等重要資訊。
雖然睡眠多項檢查較為準確、資訊較完整,但它也有不方便之處,包括現代人生活工作忙碌不容易撥出時間到大醫院過夜、檢查通常要排很久、受 COVID-19 疫情影響民眾不喜歡往醫院跑…等等,所以越來越多人選擇「居家睡眠多項檢查」做初步的評估(見下圖)。
若您在睡眠過程被機器紀錄到呼吸中止(連續十秒以上不呼吸)或呼吸氣流不足(呼吸氣流小於 50%,持續 10 秒以上,且血氧濃度下降超過 3%)的狀況,一小時超過五次以上,就確定有「睡眠呼吸中止症」。
醫生還會幫我做什麼檢查?
除了最重要的睡眠檢查,在某些狀況下,醫師還可能安排一些檢查,幫助了解打呼背後的原因,以及擬定之後的治療計劃,包括:
• 睡眠內視鏡檢查:利用麻藥讓患者睡著,模擬睡覺時上呼吸道構造的變化,讓醫師找出可能造成呼吸中止的部位。
• 影像檢查:幫助了解上呼吸道的結構,例如 X 光、電腦斷層或核磁共振等等。
• 抽血檢查:看是否有甲狀腺低下、生長激素低下…等等問題。
文章看到這,希望能讓您更加認識打呼的原因以及可能潛在的危險。接下來您可能會想問,我有打呼甚至已經有睡眠呼吸中止症,該怎麼辦呢?別擔心,在之後的文章中,我會向您介紹如何治療這個惱人的問題喔!也歡迎分享給您身邊有打呼困擾的親朋好友吧~
參考資料:
• Hermann DM, et al. Role of sleep-disordered breathing and sleep-wake disturbances for stroke and stroke recovery. Neurology. 2016;87(13):1407. Epub 2016 Aug 3.
• Marin JM, et al. Long-term cardiovascular outcomes in men with obstructive sleep apnoea-hypopnoea with or without treatment with continuous positive airway pressure: an observational study. Lancet. 2005;365(9464):1046.
• Kapur VK, et al. Clinical Practice Guideline for Diagnostic Testing for Adult Obstructive Sleep Apnea: An American Academy of Sleep Medicine Clinical Practice Guideline. J Clin Sleep Med. 2017 Mar 15;13(3):479-504.
• Caples SM, el at. Use of polysomnography and home sleep apnea tests for the longitudinal management of obstructive sleep apnea in adults: an American Academy of Sleep Medicine clinical guidance statement. J Clin Sleep Med. 2021 Jun 1;17(6):1287-1293.