
根據 105 年的國健署癌症登記報告,胃癌目前排在十大癌症的第九名;雖然發生率呈現下降的趨勢,但整體案例數還是高於去年成為話題的食道癌。另一方面,儘管台灣的胃癌並不像鄰居日本與韓國一樣在世界「名列前茅」,但這兩國在長期普遍的胃癌定期篩檢下,每年有一半以上的新案例都是屬於早期癌,而台灣僅有不到兩成(癌登資料之病理診斷)。從這一點來看,確實在早期防治上仍然有努力的空間。
和大多數的癌症一樣,早期胃癌的預後相當好,不僅五年存活率可在九成以上,甚至可能不需要外科手術而靠內視鏡成功治癒。現在內視鏡治療早期癌的重要技術:內視鏡黏膜下剝離術(ESD, endoscopic submucosal dissection)就是出於治療早期胃癌的需要而誕生茁壯的技術。
目前要早期偵測與診斷胃癌,最好的工具還是內視鏡(胃鏡檢查)。有人會問,為何在胃鏡普及的台灣,篩檢的成效卻與日韓有那麼大的落差?這背後主要的原因在於疾病發生率差別,導致投放的資源不同,比如日本大於 40 歲的民眾就享有健保給付的定期胃鏡檢查。但不可否認的是,日韓在胃鏡篩檢的功夫也下得相當深,才能找到許多隱而不顯的的早期病灶。
針對胃癌篩檢而做的胃鏡,相比一般的胃鏡,雖然設備相同,但性質有很大不同。前者必須耗費更多時間、做良好的準備、以及內視鏡的知識和技巧。要求所有的胃鏡都要做到胃癌篩檢的標準,既不切實際患者也可能受不了;但對於高風險的族群,高品質的篩檢可以幫助我們找到更多早期癌,在未來救上一命。今天我們就來介紹早期胃癌的內視鏡篩檢:誰該做?怎麼做?
哪些人應該接受定期的胃鏡檢查?
這篇文章的建議原則上出自 2019 年新發表的亞太上消化道診斷性內視鏡共識準則這篇文章,該會議主要由香港、日本、馬來西亞、新加坡與澳洲的專家參加;雖然沒有台灣與韓國,但因為算是第一個相關領域的亞太共識準則,也有收集目前為止的重點研究證據,因此仍然有相當的參考價值。
首先需要定期胃鏡檢查的族群,包括食道癌與胃癌的高風險群。食道癌的部分在我們先前的文章:早期食道癌定期檢查:誰該做,怎麼做?裡面已經有詳細的說明,而胃癌的部分主要的危險因子有:50 歲以上(特別是男性)、胃癌家族史、以及慢性的幽門桿菌感染,以上這些人如果在 50 歲前未曾做過胃鏡,最好能檢查一次。附帶一提,胃部切除本身也是胃癌的危險因子,尤其是因為胃癌而接受手術者,即使過去腫瘤已經痊癒,最好還是能定期追蹤。
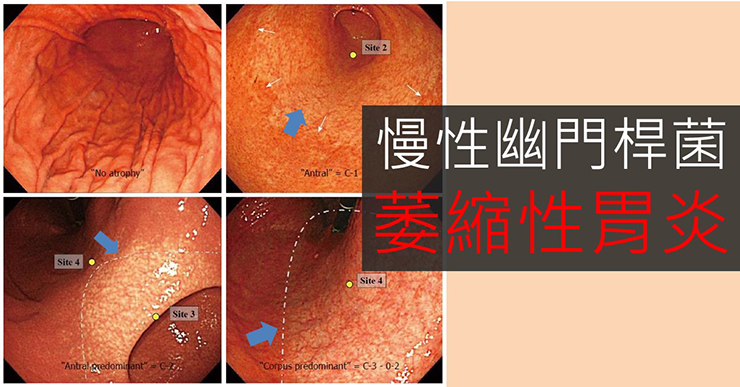
長期的幽門桿菌感染,會自胃的遠端開始產生特殊的萎縮性變化。圖片引用自 Kono et al, World J Gastroenterol. Dec 14, 2015; 21(46): 13113-13123
以上的因素中影響最大的就是慢性幽門桿菌感染;我們過去的文章也提到,幽門桿菌長期的刺激會產生萎縮性胃炎,以及正常的胃黏膜被腸黏膜取代(腸上皮化生,intestinal metaplasia)等變化。台灣的幽門桿菌患者非常多,並不是每個患者都會如此,但是加上時間的催化,產生長期、慢性的感染,確實會增加胃癌的機會。反過來說,患者如果接受幽門桿菌的殺菌治療,也有研究證實可以減少胃癌的發生。
此外,胃鏡檢查下發現有幽門桿菌感染,特別是已經產生較嚴重的萎縮性胃炎,與腸上皮化生病灶的患者,未來產生胃癌的風險也會隨時間顯著增加。台灣胃癌發生率雖不如日韓,但用全世界的標準看仍然算是較高的。因此所有執行胃鏡的醫師,最好能夠對幽門桿菌在內視鏡下的變化有一定了解,才能找出目標族群做好的篩檢與診斷。
前面雖然列舉了一些危險因子,但(舉例來說)並不是說所有年長的男性都是胃癌的高風險群;比起本身的族群年齡等,內視鏡下的發現更加重要。如果在胃鏡仔細觀察下,胃黏膜並沒有萎縮或腸上皮化生等痕跡,並且可以觀察到規則排列的微血管(RAC)或是胃基底腺息肉等暗示「沒有」幽門桿菌的特徵;這些人罹患胃癌的機會可說是微乎其微。而如果看到萎縮範圍較大、或是皺褶消失等高度變化就要特別小心。
總歸還是一句話,胃鏡下看到慢性幽門桿菌感染的變化,才是未來罹癌與建議定期追蹤的最重要指標!一旦觀察到或病理切片呈現高度的萎縮變化、或是腸上皮化生,建議每一到三年讓專門的醫師接受針對胃癌篩檢的內視鏡檢查(具體的檢查時間,可以參考您專門的檢查醫師依實際狀況建議。)
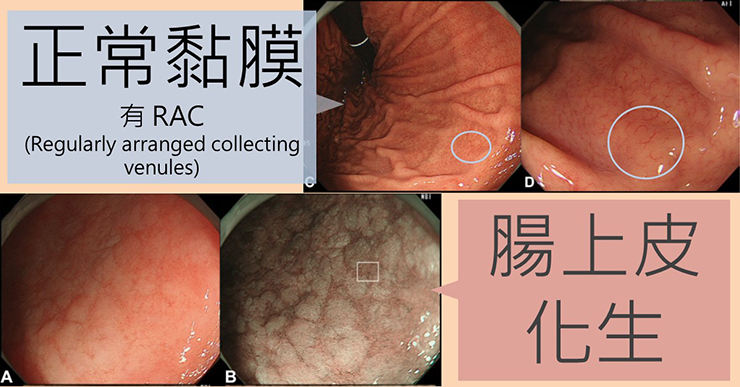
上圖為沒有幽門桿菌感染的正常胃黏膜,可見規則排列的樹枝狀微血管;下圖為白光與窄頻光譜下呈現的腸上皮化生;圖片引用自 Chiu et al, Gut. 2019 Feb;68(2):186-197
篩檢胃癌的做法與一般胃鏡有何差別?
消化道的三大癌症:食道癌、胃癌、大腸癌之中,就屬早期胃癌最難觀察。早期大腸癌一般會以息肉的形式表現;而早期食道癌雖然難以用白光觀察,但是在目前相當普及的窄頻光譜(NBI, narrow band image)以及針對高危險群的碘液染色下,越來越容易被早期偵測。而早期胃癌病灶可能只是些微的突起凹陷,合併顏色變化;加上胃部是巨大的器官,又有黏液泡沫等妨礙觀察,所以需要很多的準備、時間與耐心觀察。
如果是以篩檢為目標的胃鏡,首先時間會較長,同時可能會建議患者採用無痛(麻醉)。已經有好幾篇研究支持,如果把一般時間約三分鐘左右的胃鏡,拉到五至七分鐘或更久,能夠顯著的增加病灶偵測率;這跟我們以前講過大腸鏡要慢慢觀察才不會遺漏息肉是一樣的道理,沒有「又迅速又仔細」這回事。
不過在繁忙的檢查單位,要求所有胃鏡都做那麼久並不實際,重要的是患者可能也會受不了。所以在檢查前以及初次篩檢後找出高危險群,針對這些人做定期且高品質的追蹤才是可行的做法。筆者在日本進修的時候看到他們的篩檢胃鏡做到十分鐘算是常態,既然要做這麼久,適當的鎮靜麻醉就有必要;不只患者舒適,醫師也可以從容檢查,不至於充滿壓力只好匆匆趕忙結束。
其次是要盡量將胃部的黏液泡沫盡量沖洗乾淨,並且在胃部的每一個角落照相。台灣雖然沒有日本當地使用的黏液清除劑 Pronase,但仔細清潔還是有相當幫助。即使看似輕微的泡沫,清理後也可能發現原先看不到的病灶。
至於在胃部的每一個角落照相,目前筆者是遵照日本的早期胃癌診斷權威八尾建史(Kenshi Yao)所建議的 SSS 觀察法(Systematic Screening protocol for the Stomach),這個方法要求在胃的竇部、體部、以及底部在正面與反轉時,在四個象限照相;照這個方式至少會照出 22 張相片,藉此可以盡量減少觀測的死角,也會強迫拉長觀察的時間。
在中國大陸的一個研究顯示,採用 SSS 法,可以顯著的增加胃部早期癌偵測率(0.2% -> 2.3%);這個方法另一個重要的價值是便於後續的教學研究。參加學會活動時,日本專家往往能秀出一個病灶在數年間的漸進變化;這就是因為在拍照時要求精準一致,才可能做出深入的討論:重點不在「這次看到什麼」,而是「上次能否看到」,大家的診斷功力也就持續提升了。
最後是必須活用所謂的影像強化內視鏡,包括染色與放大等。
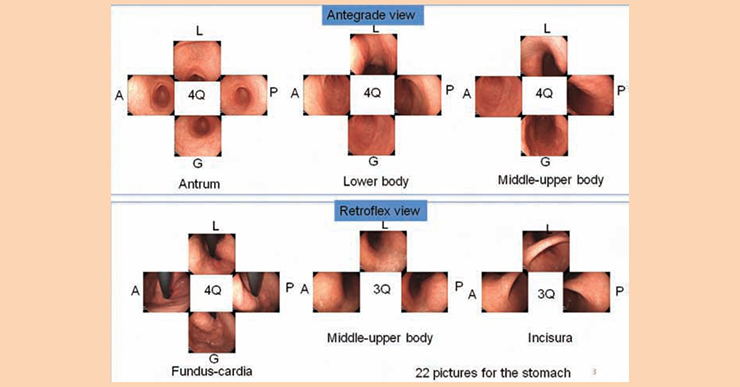
八尾建史醫師提倡,針對早期胃癌篩檢的 SSS 觀察法。圖片引用自 Kenshi Yao, Annals of Gastroenterology (2013) 26, 11-22
影像強化內視鏡(IEE):偵測、劃界與確診
所謂的影像強化內視鏡(IEE, image enhanced endoscopy),就是藉由染色、放大、光線的調整與影像處理等,提升內視鏡的診斷能力。具體來說,它最重要的三個目的是偵測(detection)、劃界(delineation)與確診(diagnosis)。所謂偵測就是看到一般難以發現的病灶,劃界則是確認病灶的邊緣與大小,方便下一步可以擬定治療計畫;而確診就是進一步把病灶驗明正身,辨別它屬於良性或惡性。
早期胃癌的病灶雖然隱而不顯,但還是有幾個原則:表面結構的改變(些微突起或凹陷)、顏色的改變(特別白或特別紅,尤其變白可能暗示分化不良癌)、自發性出血或異常的反光(暗示表面不平整),用這些原則找出異常後,就是使用 IEE 的時機。有人會問,只要看到病灶後進行切片檢查,不就可以清楚知道是好是壞嗎?實際上在早期癌的領域,切片固然重要,但它卻有三個明顯的限制。
首先,早期癌的病灶並非整個都是癌細胞,可能是從其中某一部分開始癌化,如果切片沒有抓到那處自然也無法得到正確結論;再來,切片即使說明是早期癌,也無法確認病灶的邊界,因為早期胃癌與食道癌在正常光(白光)下邊界有時非常模糊;最後,如果一次做太多口的切片,固然診斷率會提升,但可能會妨礙早期癌的內視鏡治療,這一點和一般進行性癌症切片組織越多越好的原則是不同的。
當我們理解了上述的概念,就能理解 IEE 的價值;在早期胃癌的偵測上,最重要的輔助工具是染劑(靛胭脂 indigo-carmine)、以及窄頻光譜(NBI)搭配放大內視鏡。靛胭脂本身是一種食用色素,但不會被腸胃道吸收;當噴灑在病灶周圍時由於水往低處流的特性,會積在凹陷處將病灶結構凸顯出來,就能把邊緣看得更清楚。
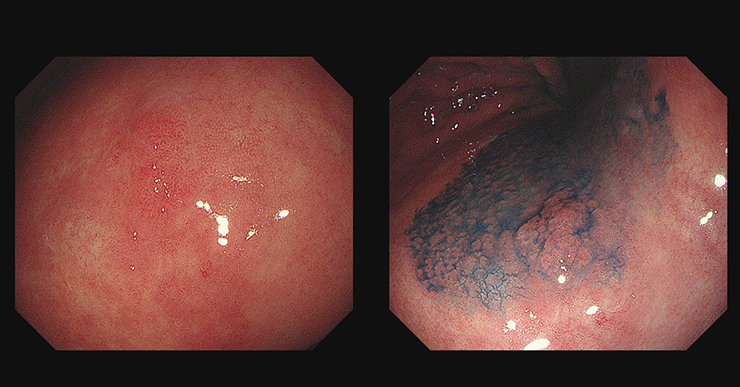
左圖:邊緣不清的早期癌病變,右圖:噴灑靛胭脂(indigo-carmine)之後病灶的邊緣變得清晰
而 NBI 和放大內視鏡,能夠幫助我們判斷病灶屬於良性或惡性。前面提到,幽門桿菌胃炎是早期癌的高風險群;但在這些病人的胃中,有很多「混淆視聽」的良性病灶,通常是腸上皮化生或局部發炎引起的變化。藉由 NBI 與放大內視鏡,我們可以準確地觀察表面與微血管的結構;在有經驗的醫師手上,放大 NBI 的準確度與病理切片幾乎不相上下,說是火眼金睛也不為過。在放大確認病灶之後,就可做針對性的切片確診。
由於放大內視鏡並非到處都普及,2012 年的 Endoscopy 期刊有一篇文章,提到單純使用 NBI 對於早期胃癌的診斷仍有不錯的效果。筆者有時在檢查中無法更換成放大內視鏡,就會使用單純的 NBI 觀察。但前提是一定要沖洗乾淨,並且盡量貼近病灶才能看到診斷早期癌病灶所謂的分界線(demarcation line);此外,使用放大內視鏡也能練習內視鏡治療所需的手感與穩定度,如果情況許可,盡量還是使用放大鏡觀察疑似的早期癌病灶更好。

早期胃癌使用放大內視鏡示意圖:A/B 可看到病灶放大後中間結構和周圍不同(分界線)但仍呈規則,故屬於良性;C/D 則在放大後可觀察到明顯分界線,且中心有明顯不規則微血管,故屬於早期癌。圖片引用自 Chiu et al, Gut. 2019 Feb;68(2):186-197
結語
做胃鏡是現代腸胃科醫師的基礎技能,但要進階到專門的早期癌篩檢,需要具備辨認癌前病變的知識,並且在高風險患者身上進行更細膩與專門的檢查;最後才能進入內視鏡的早期癌治療。筆者本身也還在不斷的學習,希望藉由這篇文章讓更多人明瞭早期胃癌篩檢的基本知識,也讓更多的專業同好投入這個領域。


