
「我兒子晚上睡覺都翻來覆去、常常尿床,而且嘴巴開開打鼾很大聲!是不是遺傳到他爸爸?」恩恩的媽媽問。
「遺傳?通常不是喔。」我心裡打了個問號,因為造成大人、小孩打鼾的原因可大不相同。
幫恩恩做完X光以及鼻咽內視鏡檢查後,我告訴恩恩的媽媽,他的扁桃腺與腺樣體肥大,幾乎已經完全阻塞呼吸道了。
我提到如果藥物治療無效,必須切除一部分肥大的扁桃腺與腺樣體。
「切除扁桃腺不會降低免疫力嗎?小孩子麻醉和手術很危險吧?切除以後會不會容易復發?」
面對愛子心切的家長一連串的問題,我已經習以為常,一一地向他們解釋這個疾病的來龍去脈。
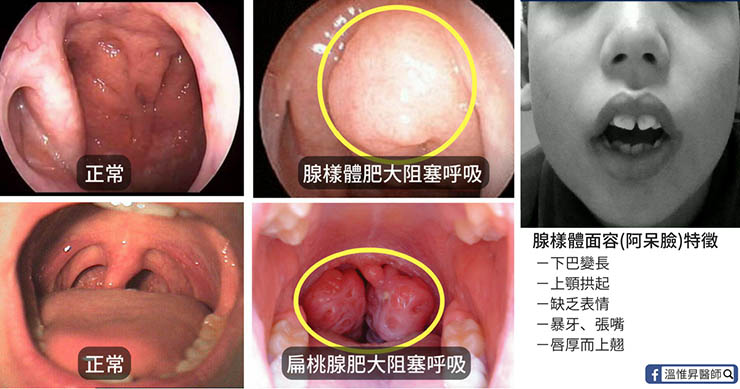
扁桃腺跟腺樣體是什麼?
扁桃腺嘴巴張開就看的到,而腺樣體(增殖體)位於鼻腔的最深處,無法從外觀看出,因此常常被忽略。他們都是由一團淋巴組織所構成,反覆的細菌感染發炎會使扁桃腺與腺樣體變得腫大,阻塞鼻呼吸的通道,導致小朋友鼻塞、張口呼吸、吃飯慢吞吞,而晚上打鼾、夜驚或夜尿、尿床。
加上腺體的表面有許多凹窩,會成為細菌躲藏的溫床,引起鼻竇炎或中耳炎反覆發作。更重要的是,因扁桃腺及腺樣體肥大所以起的兒童阻塞性睡眠呼吸中止症,對於生長發育以及學習表現有重大的影響,包括:
1. 專注力與學習能力下降、反應遲鈍,甚至被認為有「注意力不足過動症」
2. 白天嗜睡或脾氣暴躁,嚴重時可能有侵略攻擊性的行為
3. 因缺氧無法進入深度睡眠,使生長激素分泌不足,發育遲緩
4. 顏面骨生長異常:嘴唇厚而上翹,暴牙,形成特有的外觀:「腺樣體面容」,俗稱阿呆臉。
切除扁桃腺不會降低免疫力嗎?
醫師會先採用藥物治療看是否消腫;然而,美國小兒科醫學會對於兒童阻塞性睡眠呼吸終止症的治療指引,第一線治療方式即是扁桃腺與腺樣體切除術。人體除了扁桃腺外,另有舌扁桃、耳咽管扁桃、咽部淋巴組織等,都有同等功能。
扁桃腺切除後,其他的腺體會很快地取代他的功能。已有非常充足而強烈的文獻證實,切除扁桃腺與腺樣體的三歲以上兒童,其免疫力和未曾手術的同齡健康兒童沒有任何差別。
小孩子麻醉和手術有什麼危險?
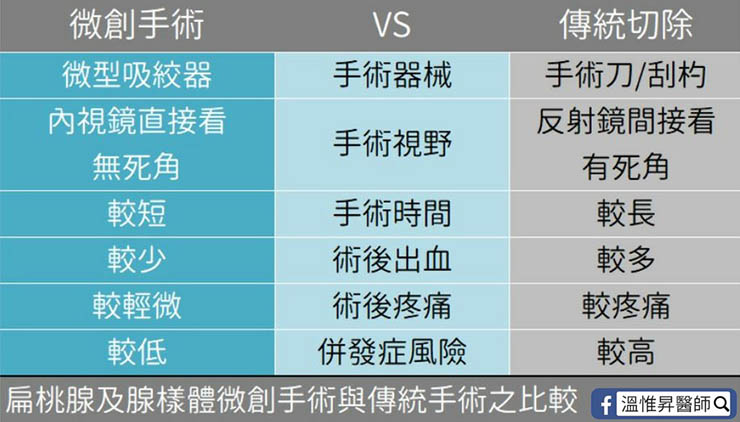
手術前會進行完整術前檢查,並由麻醉科醫師加以評估並給予諮詢,而手術本身因採取微創的方式,以微型吸絞器搭配內視鏡輔助,可精準地針對造成阻塞的部位進行去除,保留正常的腺體,因此傷口小、出血量少而疼痛輕微,術後即可經口進食。
而手術時間縮短至一小時內,降低麻醉的負擔與風險。可有效避免以往傳統手術採取全腺體切除,並因器械與視野受限,較容易傷及深部肌肉層所造成的劇烈疼痛與出血。
部分切除以後會不會容易復發?
反覆細菌感染與發炎使腺體腫大,是緩慢而累積的過程,通常要一年以上到數年才會造成阻塞。而3到7歲是扁桃腺與腺樣體肥大的高峰期,跟據統計,接受過扁桃腺與腺樣體切除的兒童,幾乎不會有復發的問題,因為從青春期開始,這些腺體就會慢慢退化縮小。
成人後即便有上呼吸道感染,也罕有此類問題發生。過度肥大而沒有處理的扁桃腺與腺樣體,除了阻塞呼吸道,引發打鼾與睡眠呼吸中止症,還往往演變成慢性腺樣體炎、慢性扁桃腺炎,造成反覆發燒、喉嚨痛的問題。
重點筆記
1. 兒童打鼾與睡眠呼吸中止症最主要的原因是扁桃腺與腺樣體肥大,第一線治療為扁桃腺與腺樣體切除術。
2. 妥善治療此疾病可改善睡眠品質與夜尿、尿床情形,回復原有學習、記憶與專注力,改善過動或其他行為問題,並避免生長遲緩及顏面骨的發育異常。
3. 利用微創手術進行扁桃腺與腺樣體切除,可減少出血、降低疼痛、縮短手術及麻醉時間,較快回到正常的生活。




