
結論
子宮內膜異位症不是絕症,接受詳細諮詢,配合長期治療,就能夠有效的改善生活品質、改善疼痛、增加懷孕機會。
前言
在一般婦產科門診或是不孕夫妻來諮詢時,很常被問到:「我有沒有子宮內膜異位症?」「聽說子宮內膜異位症會不孕?」「有子宮內膜異位症該怎麼辦?」
今天,我們就來瞭解子宮內膜異位症有哪些症狀?為什麼會發生子宮內膜異位症?該如何檢查?對懷孕會造成什麼影響?以及來簡單看看有哪些治療的選項?
子宮內膜異位症的症狀
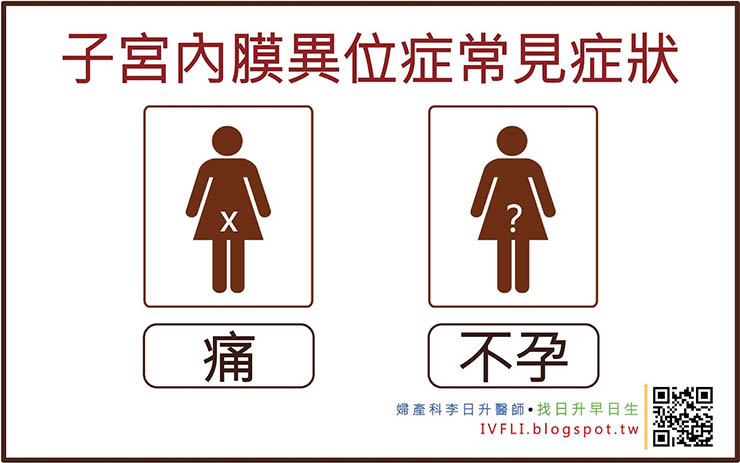
子宮內膜異位症常會造成兩種問題:痛及不孕。
● 子宮內膜異位症與不孕

根據統計,不孕症的女性,大約有25~50%是子宮內膜異位症造成的;而子宮內膜異位症的女性,大約有30~50%無法自然懷孕。
● 子宮內膜異位症與痛

子宮內膜異位症最常見的症狀就是痛,包含最常見的經痛、慢性下腹痛(骨盆腔疼痛)、或是性交痛。
◆ 經痛
一般來說,非病理性的經痛是從初經開始就會發生了。但是,子宮內膜異位症的經痛會隨著年紀逐漸變嚴重,而且使用藥物控制的效果越來越差。經痛嚴重的程度從每天都需要強效止痛藥,到生理期的時候都需要請假都很常見。
◆ 骨盆腔痛
子宮內膜異位症因為慢性發炎的關係,或是因為卵巢子宮內膜異位瘤(也就是巧克力囊腫)壓迫骨盆腔器官,所以會有慢性骨盆腔疼痛。這種痛不同於週期性的經痛,是緩慢而持續的,每天日以繼夜的痛。所以,子宮內膜異位症合併骨盆腔疼痛的女性,偶而也會伴隨著輕微憂鬱的精神不適。但是,這都是可以治療的。改善子宮內膜異位症之後,症狀也會大幅的改善,再也不需忍耐。
◆ 性交痛
子宮內膜異位症,不論是卵巢巧克力囊腫、或是子宮腺肌症,時常會伴隨著骨盆腔子宮內膜異位症(PE)以及深度浸潤性子宮內膜異位症(DIE)。後兩者
時常會造成骨盆腔沾黏、骨盆腔器官結構位移,所以行房時會造成特定位置的疼痛感,也就是所謂的性交痛。
子宮內膜異位症其他症狀

少部分子宮內膜異位症女性,會合併有「腹瀉、排便困難、解尿困難」等症狀。
這些症狀的成因是因為子宮內膜異位症侵犯到直腸、膀胱、或是骨盆腔肌肉等地方,所以會有生理期腹瀉的症狀。另外,少部分侵犯到膀胱的子宮內膜異位症女性,也會有血尿的症狀,因此跟隨生理期的週期性血尿,也需要懷疑是子宮內膜異位症。
綜合來說,子宮內膜異位症的女性常見的症狀有:不孕、經痛、骨盆腔疼痛、性交痛、生理期腹瀉、排便困難、解尿困難。
子宮內膜異位症的成因

子宮內膜異位症的成因眾說紛紜,科學家提出了很多假設,其中「經血逆流」是廣為被大家所接受的一個理論。

正常的月經來潮時,因為荷爾蒙改變的關係,子宮內膜沒有受到女性荷爾蒙以及黃體素的維持而剝落。剝落的子宮內膜合併子宮內膜微小出血,排出體外就是月經。

經血如果沒有正常排出體外,而是經由輸卵管逆流到骨盆腔裡。大多數逆流的經血可以被身體自行吸收,但是有部分經血無法被吸收,最後附著在卵巢、輸卵管、或是骨盆腔表面,就會造成子宮內膜異位症。
因為子宮內膜異位症是經血逆流造成的,所以受到重力的影響,好發的部位都是體內深部的地方,譬如說子宮、卵巢、骨盆腔等。也因為是經血逆流,所以也會被體內女性荷爾蒙所影響,而有週期性的變化、特別是會有伴隨生理週期的週期性疼痛。
子宮內膜異位的常見型態
●卵巢子宮內膜異位瘤(巧克力囊腫)
●骨盆腔子宮內膜異位症
●深度浸潤性子宮內膜異位症
●子宮腺肌症
以下分別介紹。
● 卵巢子宮內膜異位瘤(巧克力囊腫)
巧克力囊腫是常見的子宮內膜異位症,也是最容易檢查發現的子宮內膜異位症之一。
逆流的子宮內膜附著在卵巢表面,隨著每次月經來潮累積在卵巢的表面,逐漸形成內含經血的卵巢囊腫,也就是我們熟知的「卵巢子宮內膜異位瘤」。經血日積月累,長時間的氧化之後,囊腫內的積血呈現巧克力般的顏色,因此就俗稱為巧克力囊腫。
巧克力囊腫,可以發生在單側卵巢,也有可能發生於雙側卵巢。在超音波底下,巧克力囊腫看起來像是毛玻璃般的卵巢囊腫。一般來說,兩公分以下的巧克力囊腫比較難發現,三公分以上的比較容易經由超音波檢查到。四公分以上的巧克力囊腫合併不孕,就建議需要手術;如果沒有需要懷孕,則可以觀察到六公分以上再手術;當然,如果疼痛無法用藥物控制,則建議提前手術來改善症狀。
● 骨盆腔子宮內膜異位症
● 深度浸潤性子宮內膜異位症
經血附著在骨盆腔的表面,沒有被吸收的化,就會形成骨盆腔子宮內膜異位症。如果侵犯到腹膜更深處,則會成為深度浸潤性子宮內膜異位症。
骨盆腔內膜異位症或是深度浸潤性子宮內膜異位症,因為經血持續發炎的關係,時常會造成骨盆腔慢性疼痛。這種持續性的疼痛,在輕微時可以使用抗發炎的止痛要治療,但是嚴重時可能需要使用荷爾蒙藥物(或是抗荷爾蒙藥物)、或是手術才能夠治療。
這兩種病症症一般來說難以用超音波診斷,只能用臨床症狀來診斷,或是手術中意外發現同時治療。
● 子宮腺肌症
子宮腺肌症的成因更為複雜,一般認為是月經期間,因為內膜剝落時造成子宮內膜缺口,而讓剝落的子宮內膜侵入子宮肌肉層裡,同時也因為重力影響,子宮腺肌症通常都是好發在子宮後壁的肌肉層內。
子宮腺肌症常見的症狀是月經痛、月經量多。子宮腺肌症造成的經痛,單純口服止痛藥的效果並不好,時常需要合併止痛針、或是幫助子宮放鬆的藥物。月經量多,時常超過七天以上,大約三小時左右需要換衛生棉、或是都需要用夜用型衛生棉。
如果是嚴重的子宮腺肌症,有時會壓迫到大腸、直腸而會有便秘的症狀。另外跟據研究發現,子宮腺肌症不會影響懷孕率,但是會提高自然流產的機會,因此如果有子宮腺肌症的女性,如果又有流產的經驗,需要先處理子宮腺肌症再準備懷孕,才能降低再次流產的機會。
子宮內膜異位症的檢查發方式

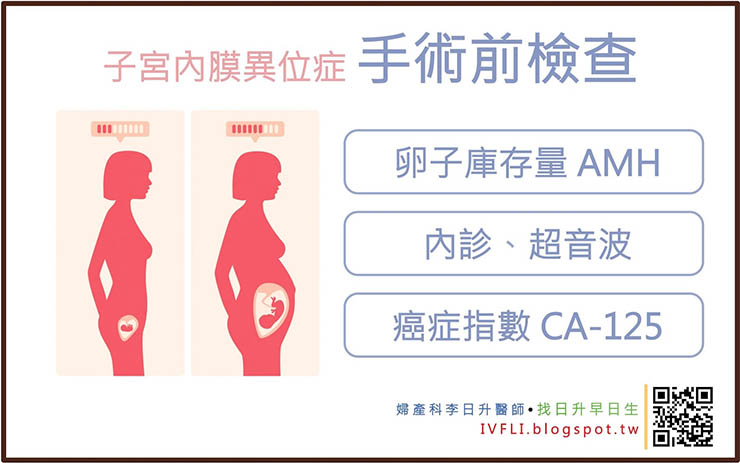
有性經驗的女性的檢查方式通常包含骨盆腔內診、陰道超音波、以及抽血檢查。
沒有性經驗的女性檢查方式包含腹部超音波、抽血檢查。
骨盆腔內診可以檢查子宮大小、兩側卵巢是否有囊腫、或是骨盆腔是否有疼痛的結節(Tender Nodule)。
內診發現子宮均勻變大,可以懷疑有子宮腺肌症;兩側卵巢如果有疼痛囊腫,可以懷疑有卵巢巧克力囊腫;骨盆腔如果有疼痛的結節,則可以認為有骨盆腔子宮內膜異位症。

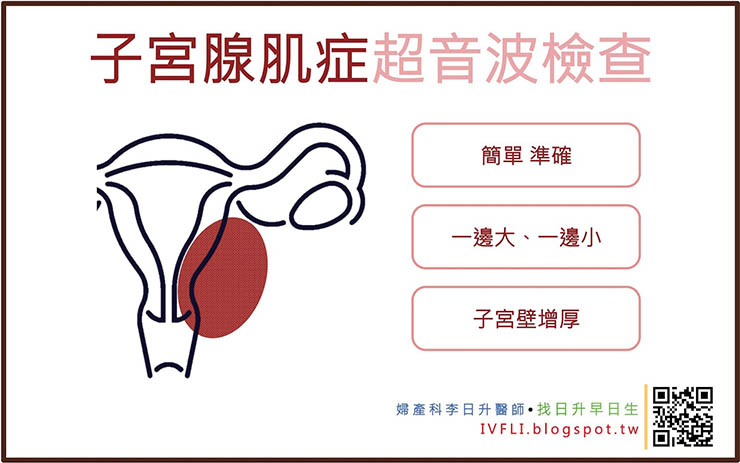
超音波檢查是目前公認為最準確也最方便的檢查方式。超音波底下,如果發現子宮肌肉層後壁均勻增厚,則可以認為是子宮腺肌症;巧克力囊腫在超音波底下可以發現像是毛玻璃般的卵巢囊腫,也有人說是海灘上的沙子般的樣子,這是因為巧克力囊腫裡面的積血凝固形成瀰漫型的血塊,所以會有像是沙子般的影像;骨盆腔子宮內膜異位症則比較難從超音波診斷,多是內診發現的。

抽血檢查癌症指數:CA-125、CA-199 ,也是一種方式。懷疑子宮內膜異位症的女性,可以抽這兩個指數,來追蹤治療效果的好壞(但是不能作為確定診斷的依據)。一般來說,子宮內膜異位症的女性,這兩個癌指數大約在 100上下,少數會超過200以上,但是經過治療後都會下降。但是,如果超過1000以上,則需要儘早手術,已排除癌症的可能。
電腦斷層、核磁共振
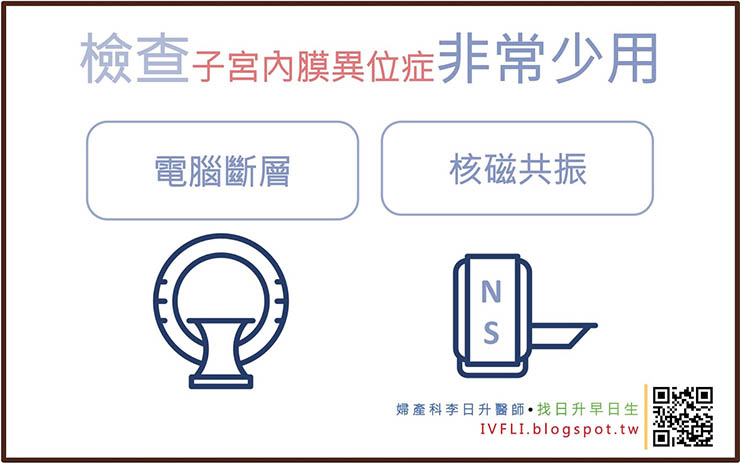
因為用超音波診斷相對來說方便、簡單、沒有輻射線,現在已經不使用電腦斷層或是核磁共振來診斷子宮內膜異位症。
簡單的說:檢查是否有子宮內膜異位症,最好的方式就是內診配合超音波檢查。
子宮內膜異位症的治療

子宮內膜異位症的治療方式,需要考慮以下幾項:
年齡、症狀、是否生育過、未來是否考慮要生育、過去手術史、服用過的藥物。
其中年齡、症狀、以及是否要懷孕,是最重要的三個關鍵。另外,合併有卵巢巧克力囊腫的女性,也要檢查卵子庫存量檢查(AMH),來評估選擇治療的方式。
下面我們就來看看藥物治療、以及手術治療的選擇有哪些?以及有什麼關鍵需要注意的地方?
藥物治療
藥物治療的主要目的是改善疼痛症狀、抑制子宮內膜異位細胞生長、抑制體內女性荷爾蒙分泌(來減少女性荷爾蒙對子宮內膜異位細胞的刺激,進而抑制生長。)
子宮內膜異位症的藥物治療可以分為傳統消炎止痛藥、或是荷爾蒙類藥物。
荷爾蒙類藥物又可以分為:針劑、口服藥、子宮內投藥系統。

荷爾蒙針劑
針劑只有一種類型:長效型性腺激素釋放素促進劑(GnRH Agonist)。接受這個藥物治療後,體內會出現假性停經的症狀,所以也簡稱為「停經針」。傳統療程是一個月一劑,持續六個月,治療效果迅速,比較明顯的副作用是更年期的症狀,包含熱潮紅、盜汗、失眠、骨質流失等等。
子宮內投藥系統(藥物型避孕器)

子宮內投藥系統(同時也是藥物型的子宮內避孕器)可以治療子宮體子宮內膜異位症(子宮腺肌症)。藉由避孕器表面緩慢釋放黃體素,抑制女性荷爾蒙對子宮內膜異位細胞的刺激,來抑制子宮內膜異位症的生長。
常見的副作用是使用頭六個月會有持續點狀出血,六個月之後就可以明顯的改善。少部分行房時,先生會抱怨不適感,回到門診調整就可以了。
目前普遍有兩種劑型可以選擇,分別是「三年期的小蜜」、「五年期的大蜜」。該如何選擇,還是需要醫師個別評估。
荷爾蒙類口服藥
荷爾蒙類口服藥可分為「單純黃體素」、「雄性素」、「口服避孕藥(非核定適應症)」。

可用來治療子宮內膜異位症的「單純黃體素」有很多種,常見的有 dienogest (Visanne®)、 medroxyprogesterone (Provera®)、progesterone (Utrogestan®)、dydrogesterone(Duphaston®)。前兩種是人工合成黃體素,後兩者是天然黃體素。治療的方式、劑量、效果都不一樣,副作用也不同,需要醫師個別評估。
可以用來治療子宮內膜異位症的「雄性素」有兩種:danazol ( Danol®)、gestrinone (Gestrin®)。這兩種藥物都是從男性荷爾蒙(也就是雄性素)合成來的,有抑制子宮內膜異位細胞生長的效果。與黃體素比較,會有長青春痘、體毛增多、聲音沙啞低沈的副作用,使用前需要經過醫師謹慎評估。

新型口服避孕藥通常包含雌激素與黃體素。臨床上,常用口服避孕藥來治療經痛(也包含懷疑子宮內膜異位症造成的經痛)。使用口服避孕藥治療子宮內膜異位症的原理是藉由其中的黃體素抑制子宮內膜異位症的細胞生長。
這個方式有幾點需要注意:第一、這不是藥廠說明單(仿單)上註明的適應症。簡單的說,就是藥廠沒有口服藥針對治療子宮內膜異位症的研究,但是臨床上沒有禁忌症,還是可以拿來治療子宮內膜異位症(這點請合併第三點看);第二、高齡、有抽煙的女性不適合使用;第三、最新的研究發現,子宮內膜異位症的細胞會受到女性荷爾蒙的刺激而變得更嚴重,而且在部分持續使用避孕藥但是還是持續經痛的女性,都可以發現子宮內膜異位症的病兆(註一)。因此,從2017年開始,現在最新的觀念認為治療子宮內膜異位症,應該使用單純的黃體素治療。
治療子宮內膜異位症,最佳藥物治療方式是單純黃體素治療。
手術治療

手術治療的方式有傳統剖腹式以及腹腔鏡手術兩種選擇。近年常聽到的達文西機器手臂手術,也算是腹腔鏡手術的一種。

手術治療的範圍也有兩種,一種是單純切除病兆、另一種就是將影響到的器官部位全部切除。
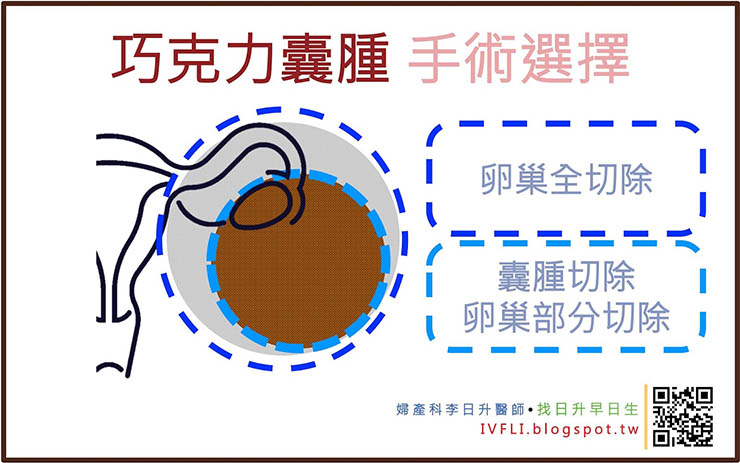
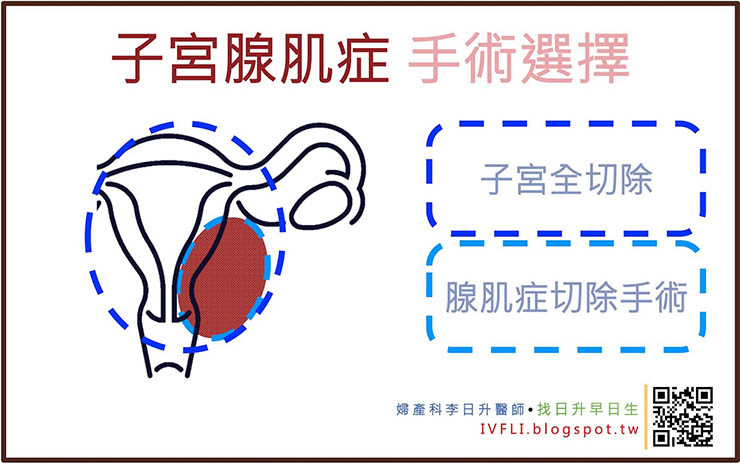
單純的切除病兆就包含了:子宮腺肌症廓清手術(Debulking Adenomyosis)、卵巢巧克力囊腫切除手術(又稱部分卵巢切除手術)(Endometrioma enucleation、partial oophorectomky)、骨盆腔子宮內膜異位症燒灼手術(Pelvic endometriosis fulguration and excision)等。
器官全切除則包含了:因子宮腺肌症而子宮全切除(Total hysterectomy)、因卵巢巧克力囊腫而卵巢全切除(Total oophorectomy)等。
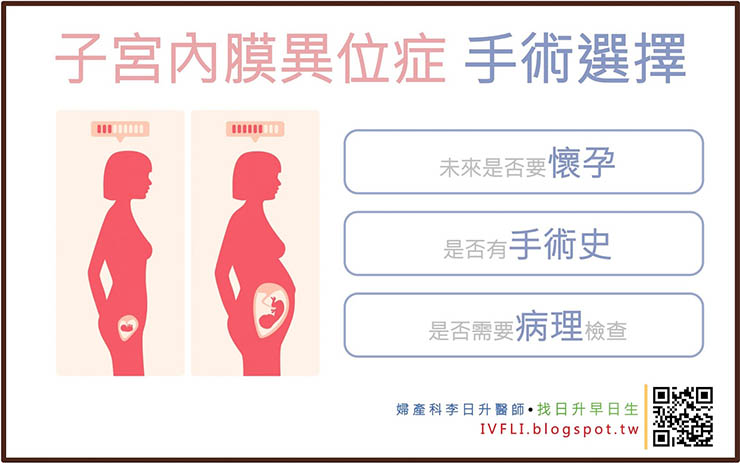
手術方式的選擇最重要的關鍵是:未來要不要懷孕?卵巢功能好不好?
簡單的說,還要懷孕就要選擇保守性治療、卵巢功能不好就要積極保存、沒有要懷孕就可以積極的治療一勞永逸。
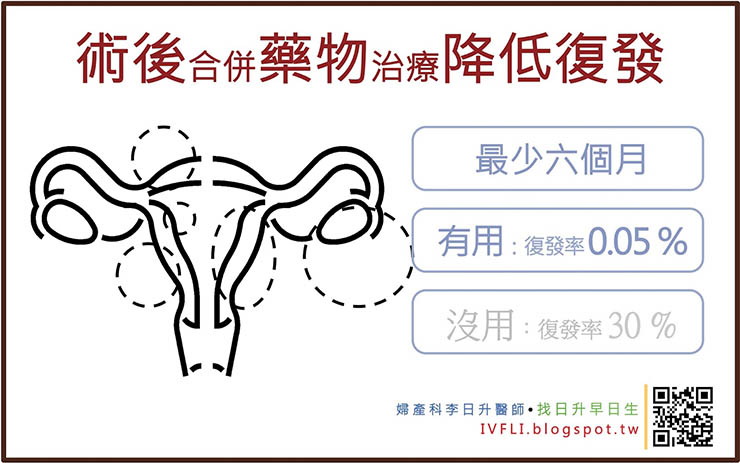
另外,保守性手術(非根除性手術)後,子宮內膜異位症復發的機會大約10~30%。因此,歐洲生殖醫學會(註2)以及台灣子宮內膜異位症學會(註3)建議:手術後建議使用藥物治療六個月,降低復發的機會。有使用藥物輔助治療,子宮內膜異位症的復發機會大約只有0.1~0.5%(2000人不到1人)
子宮內膜異位症手術的選擇方式、範圍也需要審慎的評估,未來有沒有計畫懷孕、卵巢功能好不好,需要跟婦產科醫師討論、個別評估。
保守性手術後也建議持續藥物治療最少六個月,來降低復發的機會。
總結
子宮內膜異位症是常見女性疾病。子宮內膜異位症侵犯到卵巢或是子宮,形成卵巢巧克力囊腫或是子宮腺肌症,是常見女性經痛、慢性下腹痛、以及不孕的原因之一。
有症狀的女性,應該接受詳細的檢查,經過詳細的諮詢,瞭解最適合自己的治療模式。慎選藥物治療,減少副作用;手術合併藥物治療,也可以大幅降低子宮內膜異位症的復發機會。
想要生育的女性,可以選擇保守性治療;已經生育過、未來沒有生育打算、也接近更年期的女性,可以選擇根除性治療。
子宮內膜異位症不是絕症,接受詳細諮詢,配合長期治療,就能夠有效的改善生活品質、改善疼痛、增加懷孕機會。
專有名詞英文附註
1. 卵巢巧克力囊腫: Ovarian endometrioma
2. 子宮腺肌症: Adenomyosis
3. 骨盆腔子宮內膜異位症: Pelvic endometriosis
4. 深度浸潤性子宮內膜異位症: Deep infiltrated endometriosis (DIE)
參考資料
註 1. Progestin-only pills may be a better first-line treatment for endometriosis than combined estrogen-progestin contraceptive pills. Fertil Steril 2017;107:533–6.
註 2. ESHRE guideline: management of women with endometriosis. Hum Reprod. 2014 Mar;29(3):400-12.
註 3. 「台灣子宮內膜異位症學會」Taiwan Endometriosis Society。(http://www.endometriosis.org.tw)




