
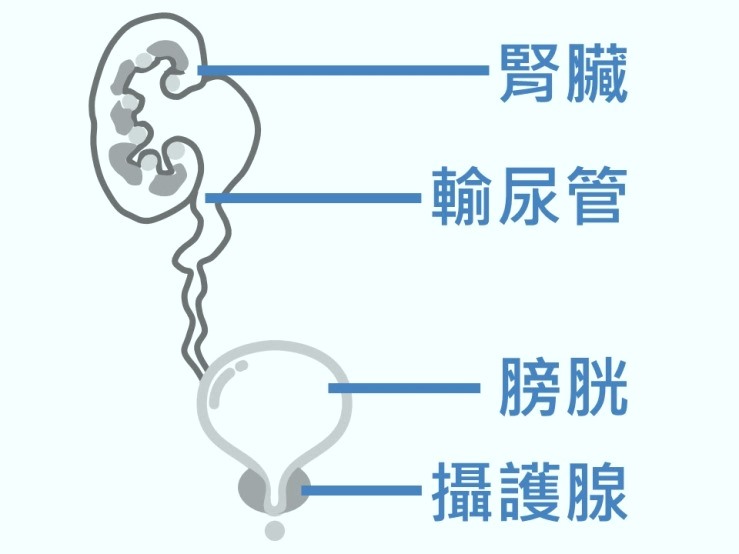
泌尿系統任一地方出血就會有血尿
除了蛋白尿,血尿也是病人常求助於腎臟科醫師的問題。小便是窺探泌尿系統之窗,整個泌尿系統,包括腎臟、輸尿管、膀胱、攝護腺,只要任何一個地方出血就會有血尿。
血尿檢驗有潛血和紅血球數量兩種
常見一般尿液檢查偵測血尿相關的項目有兩種,即潛血(Occult blood)和 高倍顯微鏡下紅血球數量(RBC / HPF)。
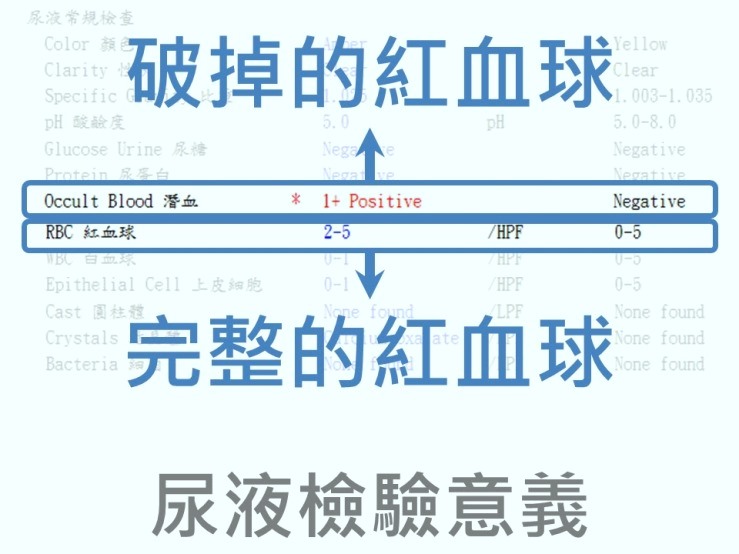
腎臟濾膜會阻擋血球和蛋白質的通過,所以若泌尿系統其他地方也沒有出血的話,高倍顯微鏡下所看到紅血球的數量應該會在 0-5 顆。
而潛血則是可偵測破掉的紅血球之中的血紅素,通常若泌尿系統有出血,紅血球越多,其中破掉、所被偵測到的血紅素數量也會比較多。所以潛血的反應(通常以價數 +1、+2、+3、+4 來表示)和觀察到的紅血球數量應該成正比。
極少數情況下可發現兩者有極大落差,如有很多的潛血但高倍顯微鏡下卻沒有看到什麼紅血球。這會發生於血管內有溶血(紅血球破裂)或 因過度操練、運動、肢體長時間壓傷的橫紋肌溶解;造成大量血紅素和肌球蛋白釋放至尿液中。
暫時性血尿很常見
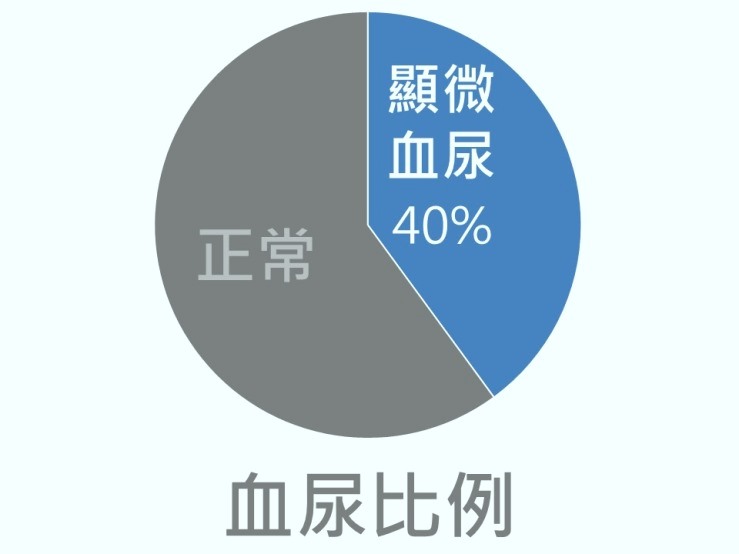
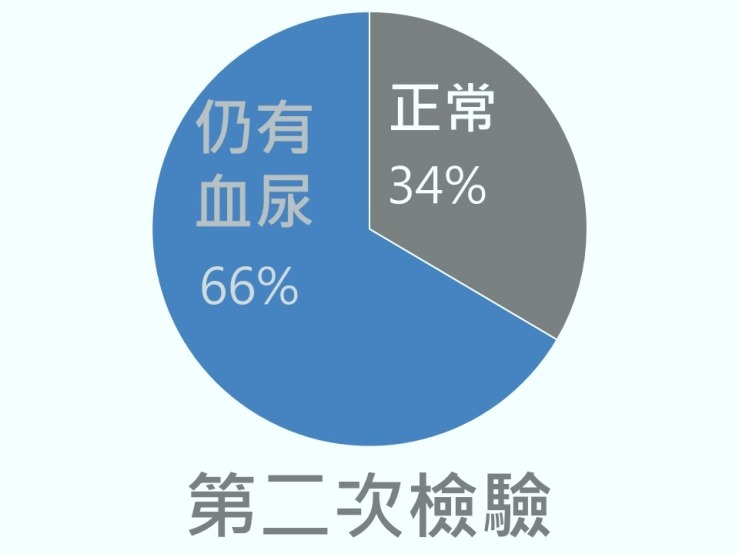
血尿檢驗相當敏感,而且「江湖在走,創傷難免」,大規模的篩檢顯示初檢有將近40%的人會發現有顯微血尿,而其中複檢後有3成多就正常了,換算一下,即有將近 15% 的人檢驗會有暫時性的血尿。
而尿液也相當容易被血染色,只要其中有1cc的血液,即可能有肉眼可見血尿。暫時性發炎、小結石的通過都是可能的原因。
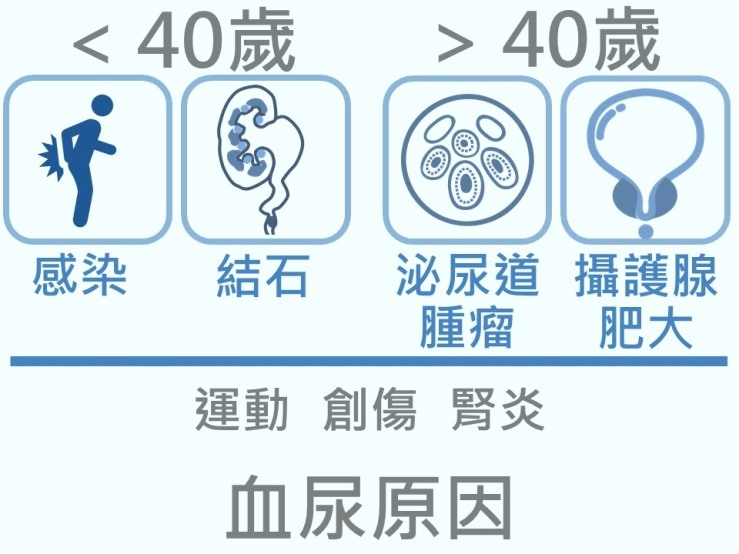
血尿原因依年齡思考方向不同
血尿產生的原因,依年齡層不同,思考的方向也不同。40歲以下較年輕的族群較常發生血尿的原因是感染和結石,而40歲以上的族群則是要小心泌尿道腫瘤和攝護腺的問題。
血尿主要還是找來源
發生血尿,主要是找尋血尿的來源。感染、泌尿上皮發炎可能合併其他狀況出現,初步可以依尿液檢驗是否合併多量的白血球和細菌培養來排除感染的可能性,並先嘗試治療。
醫師可能作一些影像學的檢查來看看泌尿系統有沒有結石或腫瘤的證據,尿液中有沒有異常的細胞。
腎臟濾膜有問題的血尿,紅血球形狀會怪異
腎臟濾膜若受損,紅血球可能會因壓力硬擠壓通過而導致 鼻青臉腫 形狀改變,以致在特殊顯微鏡下可看到形狀特殊的紅血球,如腫了幾個包一樣。腎臟科醫師可藉此判斷血尿的來源是否通過腎臟濾膜而來。
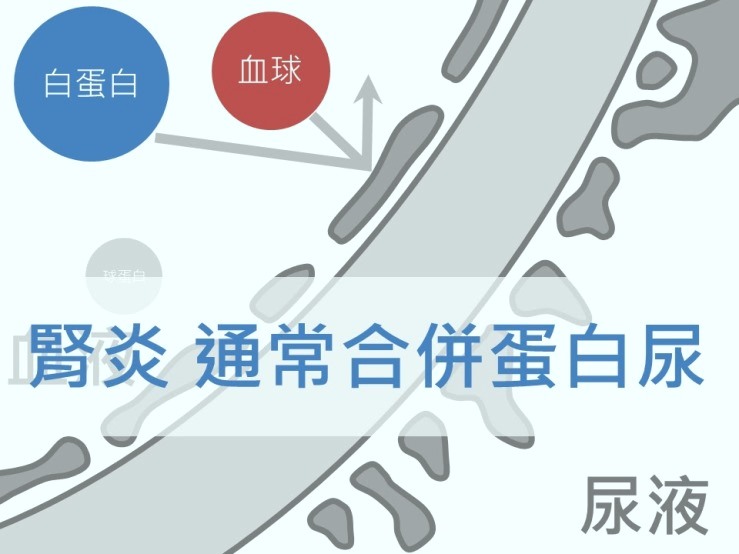
合併蛋白尿的血尿預後較差
有血尿的病人常會有一個疑慮: 「醫師,我的腎臟會不會壞掉? 」,之前的篇章有關蛋白尿的部分有提過,腎臟的三層過濾膜會阻擋血球和蛋白質的通過,當腎臟的過濾膜受損,即可能會產生蛋白尿,而一旦產生蛋白尿則後來腎臟壞掉的機會就會大大提高。

而有些腎炎或腎膜病變可能會僅有單純血尿,如 IgA 腎炎、先天性腎臟基底膜變薄、亞伯氏症(Alport’s syndrome , 為一種先天性結締組織病變,會影響腎臟濾中基底膜的結構,同時也會有耳聾等表現)。但當疾病進行性變化時,會發現同時合併蛋白尿出現、血壓昇高、血中肌酸酐昇高。
當只有單純性血尿,未合併出現蛋白尿或血壓昇高時,一般對腎臟功能是沒有影響的,也不需要作任何治療。應定期蹤腎功能和有無出現蛋白尿,並注意血壓的變化。
有危險因子要特別注意泌尿道腫瘤

40歲以上發生的血尿,且有以下危險因子,應特別注意泌尿道產生腫瘤的可能性。
環境、個人習性:有抽箊習慣、經常染髮、特定職業有化學物質和重中屬暴露,如印刷業、油漆、化學工廠等。
特定病史:如曾發生肉眼可見、較多量的血尿,曾接受過放射線治療,洗腎病患等。
藥物:接受暴露過化療藥、含有馬兜鈴的製劑、或長期使用止痛藥都有較高的機會產生泌尿道腫瘤。
這些狀況因風險較高,所以應積極檢查以排除惡性腫瘤產生的可能,必要時可能要接受較侵入性的檢查,如膀胱鏡和輸尿管鏡。



